Krankheitsbild
Sobald die warme Jahreszeit beginnt, fängt für viele Menschen das Leiden an. In der BRD leiden ca. 12% der Bevölkerung an Heuschnupfen, eine Erkrankung, die schon in der Römerzeit beschrieben wurde.
Heuschnupfen, auch Pollinose genannt, bewirkt als entzündliche Reaktion eine verstopfte Nase, heftiges Niesen, Fließschnupfen, Husten und Augen- und Nasenjucken. Die Augen können brennen, jucken sowie tränen, gerötet und lichtempfindlich sein. Der Juckreiz kann auch den Mundraum betreffen. Allgemein fühlen sich die Betroffenen abgeschlagen, haben Kopfschmerzen und sind leicht reizbar.
Diese leichteren Symptome (=Krankheitszeichen) einer Augen-, Nasen- und Halsreizung können aber auch zu ernsteren Erkrankungen führen (sog. „Etagenwechsel“), wie z. B. zu Asthma. Der Schnupfen kann sich zum Dauerschnupfen entwickeln und die Entzündung in der Nasenschleimhaut kann sich auf die Nasennebenhöhlen ausweiten. Daher: Gehen Sie rechtzeitig zur Behandlung zum Arzt!
Vorsicht: Die Symptome einer Allergie werden leicht mit einer Erkältung verwechselt!
Ursache
Als Heuschnupfen wird eine Überempfindlichkeitsreaktion (Allergie) gegen Gras-, Sträucher-, Getreide- und Baumpollen bezeichnet. Im Frühjahr und Sommer treten vorwiegend Allergien gegen Gras- (85%) und Baumpollen (15%) auf, wohingegen im Herbst Allergien gegen Getreidepollen vorherrschen. Fälschlicherweise wird die Erkrankung „Heuschnupfen“ genannt, obwohl nicht Heu, sondern die Pollen, also der Blütenstaub, Auslöser des Heuschnupfens ist.
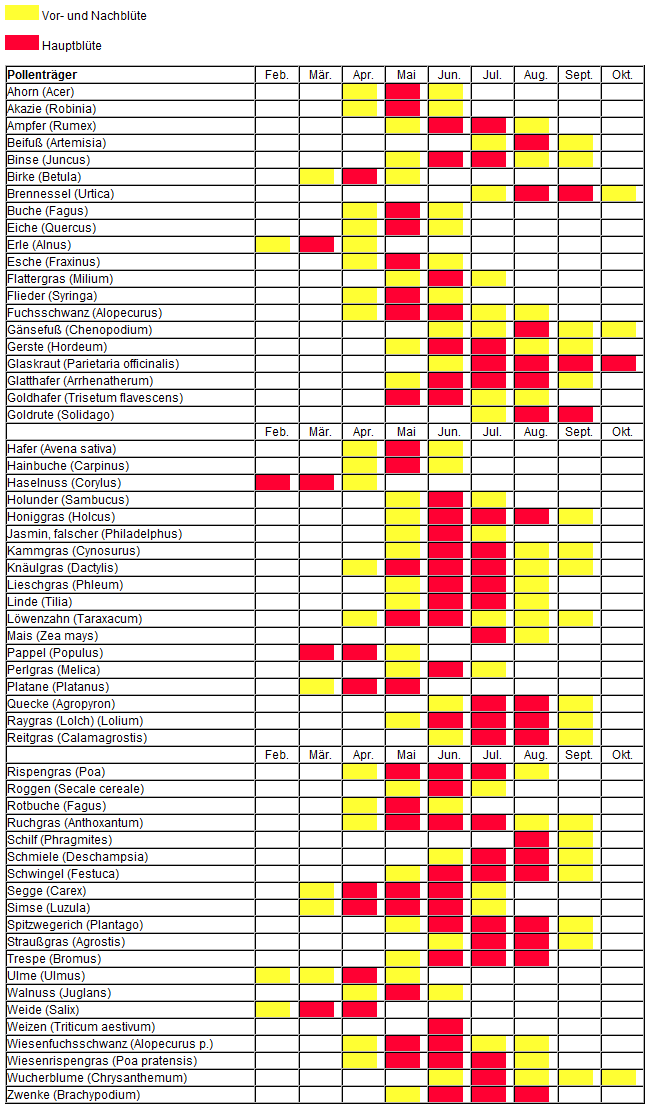
Obwohl es zahlreiche Arten von Baum- und Graspollen gibt (in Deutschland ca. 4000 Pflanzenarten), entwickeln die meisten Heuschnupfen-Betroffenen Allergien nur gegen eine Minderzahl dieser Pollen (ca. 100 Arten). Durch Wind werden diese federleichten Pollen kilometerweit durch die Luft gewirbelt, bis sie schließlich mit den Nasen, Augen und Atemswegen in Kontakt kommen. Gras- und Getreidepollen führen am häufigsten zu Heuschnupfen, hiervon sind Schilf- und Riedgraspollen weniger gefährlich. Bei den Getreidepollen sind vorwiegend Roggen- und Maispollen Auslöser von Heuschnupfen. Bei den Baumpollen sind die Frühblüher Hasel und Erle (Februar, März) häufig Allergieauslöser, im April und Mai die Birke. Die Blütezeit dieser Bäume dauert ca. 1 Monat. Beifuß und Wegerich sind Korbblütler (Unkräuter), die im Herbst blühen und sehr aggressiv Heuschnupfen hervorrufen. Blumenpollen sind aufgrund ihrer schweren Pollen weniger aggressiv und nur bei direktem Kontakt Allergieauslöser. Die Blütezeit der Gräser, Baum- und Getreidepollen ist dem Pollenflugkalender zu entnehmen, der jedoch nur zur groben Orientierung dient, da Witterungsverhältnisse die jeweilige Blütezeit beeinflussen.
Allergie ist eine überschießende Reaktion des Immunsystems gegen eine Substanz, die normalerweise für den Menschen „harmlos“ ist. Eine Infektion, Rauchen oder emotionaler Stress kann die Wahrscheinlichkeit erhöhen, eine Allergie zu entwickeln. Eine erhöhte Bereitschaft zur Allergie besteht dann, wenn die Eltern ebenfalls Allergiker sind . Kinder mit zwei allergischen Eltern entwickeln häufiger Allergien als Kinder mit einem allergischen Elternteil. Hierbei wird der Heuschnupfen nicht vererbt, sondern lediglich die Bereitschaft dazu, die erst in der Kombination Bereitschaft plus Pollenkontakt eine Allergie erzeugen kann. Mehrere Studien haben gezeigt, dass Stillen dieser Kinder das Risiko einer Allergieprädisposition verringert. Eine Allergie kann zu jeder Zeit erstmals auftreten, obwohl bei den meisten Menschen schon im Kindesalter Allergien auftreten (zwischen dem 5. und 14. Lebensjahr). Man hat beobachtet, dass bei vielen Allergikern die Beschwerden mit den Jahren zurückgehen.
Über die letzten Jahrzehnte hinweg ist in Deutschland die Luftverschmutzung (z. B. durch Autoabgase) und gleichzeitig die Zahl der Allergiker aufgrund des Dauerreizes der Schleimhäute angestiegen. Außerdem ist festgestellt worden, dass die Pollen, die am Morgen hoch in die Luft steigen, am Nachmittag mit Schmutzpartikel bedeckt wieder zurückkehren und durch deren veränderte Struktur leichter zur Allergie führen können.
Ein Allergen ist eine Substanz, die eine allergische Reaktion auslöst, z. B. Graspollen, Kot der Staubmilben, Schimmelsporen, Katzenhaare. Allergene finden sich z. B. in der Luft, in feuchten Badezimmern, in Blumenerde oder in Kühlschränken. Die allergische Reaktion kann überall im Körper stattfinden, die Symptome der Reaktion finden jedoch direkt an der Stelle statt, an der der Kontakt mit dem Allergen stattgefunden hat. Der Erstkontakt mit einem Allergen kann auf verschiedene Art und Weise stattfinden: durch Schlucken, Einatmen, Injektion oder durch Berührung. Die Pollenkörner setzen sofort bei Kontakt mit der feuchten Schleimhaut Inhaltsstoffe frei, die aus Fett, Eiweiß und Kohlenhydraten bestehen. Jede Pollenart hat eine bestimmte Zusammensetzung dieser Stoffe, gegen die sich letztlich eine Allergie entwickelt. Der immunologische Vorgang hierzu ist sehr komplex. Vereinfachend (siehe Abbildung) kann man sich vorstellen, dass dieser Erstkontakt, auch Sensibilisierungsphase genannt, B-Lymphozyten (=Zellen, die zum Immunsystem gehören) zur Produktion von Antikörper (Immunglobulin E=IgE, ein körpereigenes Eiweiß) anregt. Antikörper sind hochspezifische körpereigene Abwehrstoffe, die an Fremdkörper binden. Diese IgE Antikörper binden mit ihrem hinteren Teil an sog. Mastzellen, die Fangarme des Antikörpers ragen nach außen.
Erst bei einem Zweitkontakt mit dem Allergen bindet dieser Antikörper an das Allergen und bildet einen Allergen-Antikörper-Komplex, der an den Mastzellen hängt. Mastzellen sind Gewebezellen, die Histamin enthalten. Histamin und verwandte Substanzen werden bei der Vernetzung der Antikörper durch das Allergen in das Gewebe ausgeschüttet und es kommt zu den Symptomen einer allergischen Reaktion: Durch die Erweiterung kleiner Blutgefäße, kommt es zu einer Rötung an der Kontaktstelle. Gleichzeitig tritt aus den Blutgefäßen Flüssigkeit in das Gewebe aus, was zu einer Schwellung (Ödem) führt. Der Juckreiz ist eine direkte Folge des Histamins.
Wie entsteht eine Allergie?

Therapie
Hauttests
Voraussetzung für die Feststellung einer allergischen Reaktion auf bestimmte Substanzen hin ist beim Hauttest ein rechtzeitiges Absetzen der medikamentösen Behandlung (ca. 10 Tage). Die Hauttests sind seit deren Entwicklung (1920) standardisierte und schnelle Tests mit geringen Risiken. Bei den Hauttests kann in effizienter Weise eine Vielzahl verschiedener Testsubstanzen auf eine allergische Reaktion hin überprüft werden. Sie weisen Antikörper nach, die nach dem Erstkontakt mit einer Pollenart im Körper entstanden sind. Ist der Test auf ein Allergen positiv, heißt das jedoch nicht unbedingt, dass der Patient auf diese Pollenart hin schon einmal erkrankt ist, sondern, dass er bei einem Zweitkontakt dagegen erkranken könnte (er ist sensibilisiert).
Beim Pricktest (Stichtest) wird die Unterarmhaut oder eine Region des Rückens mit Alkohol gereinigt, die Haut mit einer Nadel an einer markierten Stelle angeritzt und sowohl eine Kontrollösung als auch verschiedene Allergenlösungen aufgebracht. Das Anritzen ist nicht schmerzhaft, sondern mit dem Schmerz eines Mückenstiches vergleichbar. Nach 15-30 min tritt bei einer positiven allergischen Reaktion um die Einritzung herum eine kleine Anschwellung auf (Quaddel). Dieser Test simuliert die allergische Situation in der Nasenschleimhaut und ist der beste Nachweis für Aeroallergene.
Ähnlich zu diesem Test wird beim Intrakutantest die Allergenlösung mit einer Nadel in die Haut gespritzt, beim Scratchtest die Haut leicht angekratzt und anschließend das Allergen aufgetragen und beim Reibtest die Allergenlösung auf der Haut mit Druck verrieben. Beim nasalen Provokationstest wird eine Kontrollösung und anschließend verschiedene Allergenlösungen auf die Nasenschleimhaut gesprüht. Nach ca. 30 min auftretende allergische Reaktionen beweisen eine Allergie gegen ein bestimmtes Allergen. Die Behinderung des Nasenatmung nach Anschwellen der Schleimhäute wird mittels der Rhinomanometrie gemessen. Um ein verlässliches Ergebnis zu bekommen, muss jeweils an einem Tag ein Test durchgeführt werden.
Bluttests
Mit einem RAST(Radio Allergo Sorbent Test)-Verfahren, das Mitte der 60er Jahre entwickelt wurde, werden Antikörper (IgE) im Blut des Patienten mit Hilfe von Isotopen nachgewiesen. Dazu wird die Blutprobe in ein Labor eingeschickt, das Ergebnis ist erst in einigen Tagen zu erfahren. Dieser Test ist besonders bei der Feststellung einer Lebensmittelallergie hilfreich sowie, wenn der Patient Antiallergika eingenommen hat, da Antiallergika das Ergebnis dieses Tests nicht beeinflussen.
Antiallergika
Die medikamentöse Behandlung kann nur die Symptome des Heuschnupfens mildern. Zur Zeit werden hierfür folgende Antiallergika erfolgreich eingesetzt:
- Antihistaminika
Antihistaminika blocken die H1 Rezeptoren, das sind Bindungsstellen des Histamins auf den Gefäßen. Dadurch wird der schädigenden Wirkung des Histamins entgegengewirkt. Diese Medikamente sollten präventiv vor dem Kontakt mit dem Allergen eingenommen werden. Die neueren Antihistaminika machen nicht mehr wie die Alten müde noch beeinträchtigen sie das Reaktionsverhalten. Antihistaminika vermindern den Juckreiz, nicht jedoch die Verstopfung der Nase. - Kortison (als Nasenspray)
Kortisonhaltige Nasensprays hemmen die Entzündung in der Nasenschleimhaut und sollten in der vom Arzt vorgeschriebenen Dosierung angewendet werden. Diese lokale Behandlung ruft keine Nebenwirkungen hervor, wie sie bei einer oralen Einnahme von Kortison auftreten. - Nicht-kortisonhaltige Nasensprays
Diese Sprays gegen verstopfte Nasen sollten nur selten und nicht auf eine lange Dauer hinweg benutzt werden (nicht länger als 3-4 Tage). Sie bewirken eine Gefäßverengung in der Nase und dadurch ein Abschwellen der Schleimhäute. Durch das sog. „postischämische Syndrom“ muss nach Langzeitanwendung bereits nach kurzer Zeit nachgesprüht werden, da dem abschwellenden Effekt durch einen körpereigenen Prozess gegengewirkt wird. Eine immer häufigere Anwendung ist die Folge, die zur Schädigung der Nasenschleimhaut führen kann (z.B. Rhinitis sicca). - Mastzellstabilisatoren
Durch diese Medikamente wird die Membran der Mastzellen stabilisiert und dadurch die Ausschüttung von Histamin dieser Zellen vermindert. Zu der Gruppe der Mastzellstabilisatoren zählt die Cromoglicinsäure (z. B. Intal®), ein Extrakt aus dem Bischofskraut. - Spezifische Immuntherapie (De- oder Hyposensibilisierung)
Diese Therapie wurde 1911 erstmalig eingesetzt. Der Wirkmechanismus ist noch nicht genau geklärt. Man vermutet, dass durch die Immuntherapie eine Population der T-Lymphozyten so beeinflusst wird, dass die B-Lymphozyten keine Antikörper mehr produzieren. Die Erfolgsquote der Therapie ist stark von der Art des Allergens und dem Patienten abhängig. Das Allergen muss genau bestimmt worden sein und der Patient darf während der Therapie an keinen Erkankungen leiden. Die Allergiker werden schrittweise durch Injektionen hochverdünnter Pollenextrakte unter die Haut an höhere Dosen des allergieauslösenden Stoffes (Allergen) gewöhnt und die Toleranz für das Allergen gesteigert. Ist die Behandlung, die häufig über Jahre hinweg durchgeführt wird, erfolgreich, führt sie zur Befreiung von den Heuschnupfen-Symptomen.
Jedoch gilt immer: Lassen Sie sich von einem Arzt beraten!
Vorbeugung
Durch Wissen über die Allergie kann Leiden verringert werden!
- Die Pollenkonzentration ist am höchsten an warmen, trockenen und windigen Tagen, weniger hoch an feuchten und kühlen Tagen. Starker Wind führt zu einer starken Verteilung der Pollen, hingegen schwacher Wind erhöht die Pollenkonzentration in der Luft und verstärkt somit Allergiesymptome. Daher sollte man, wenn man auf dem Land wohnt, am frühen Morgen (5-9 Uhr) besser zu Hause bleiben, Fenster und Türen geschlossen halten und den Allergenkontakt vermeiden, wenn man in der Stadt wohnt, sollte der Kontakt mit der Außenluft am Abend (20-23 Uhr) gemieden werden.
- Sport oder körperliche Anstrengung möglichst nach einem Regenschauer betreiben, da dann die Pollen aus der Luft gewaschen wurden.
- Immer auf den Pollenkalender, der die Saison der jeweiligen Pollen beschreibt, und die Pollenfluginformationsdienste achten, die den aktuellen Stand des Pollenfluges bekanntgeben, und sich dementsprechend verhalten.
Der Pollenflug wird folgendermaßen gemessen: Auf dem Dach eines Gebäudes werden mit einer Vorrichtung, die sich dreht, Pollen eingefangen. Diese Pollen werden gefärbt und mit einem Mikroskop die Menge und Art der Pollen bestimmt. Die Pollenflugvorhersage beruht auf einer Beobachtung der Pflanzenentwicklung, der momentanen Pollenkonzentration und der Wettervorhersage. - Bei Allergie gegen Baumpollen besteht oft gleichzeitig Sensibilisierung gegen Obstarten (Äpfel), teilweise auch gegen Kartoffel, Tomaten und Karotten. Bei dem Auftreten einer solchen Reaktion empfiehlt es sich, diese Früchte nur im gekochten Zustand zu essen, da dadurch die Allergene zerstört werden.
- Allergene in der Wohnung vermeiden. Schimmelquellen und Staub entfernen, wobei Reinigungen mit einem feuchten Lappen vorgenommen werden sollten.
- Den Urlaubsort auf regionale Unterschiede des Pollenfluges abstimmen.
- Rechtzeitig einen Arzt aufsuchen, die Art des Allergens bestimmen lassen und den Heuschnupfen behandeln lassen, da sich sonst Spätfolgen, wie Asthma, entstehen könnten.
- Medikamente regelmäßig einnehmen, bei einigen sogar, bevor man mit dem Allergen in Kontakt kommt. Die Medikamenteneinnahme richtet sich auch nach der Stärke des Pollenfluges.
- Immunabwehr stärken (Stress vermeiden, gesunde Ernährung, Sport betreiben).
Kurzinformation
Als Heuschnupfen wird eine Überempfindlichkeitsreaktion, Allergie genannt, gegen Gras- und Baumpollen sowie gegen einzelne Getreidesorten bezeichnet. Die Symptome eines Heuschnupfens werden leicht mit einer Erkältung verwechselt. Bei Heuschnupfen können die leichteren Symptome einer Augen-, Nasen- und Halsreizung auch zu ernsteren Erkrankungen führen, wie z. B. zu Asthma, und müssen daher unbedingt von einem Arzt behandelt werden.
Die Allergie ist eine überschießende Reaktion des Immunsystems gegen eine Substanz, die normalerweise für den Menschen „harmlos“ ist. Ein Allergen ist eine Substanz, die eine allergische Reaktion auslöst, z. B. Graspollen, Kot der Staubmilben, Schimmelsporen, Katzenhaare. Der Erstkontakt mit einem Allergen kann auf verschiedene Art und Weise stattfinden: durch Schlucken, Einatmen, Injektion oder durch Berührung. Dieser Erstkontakt regt B-Zellen zur Produktion von Antikörper (IgE) an. Erst bei einem Zweitkontakt mit dem Allergen bindet der an Mastzellen fixierte IgE Antikörper an das Allergen und bildet einen Allergen-Antikörper-Komplex. Mastzellen sind Gewebezellen, die Histamin enthalten. Histamin und verwandte Substanzen werden in das Gewebe ausgeschüttet und es kommt zu den Symptomen einer allergischen Reaktion.
Der Arzt kann durch Haut- und Bluttests die Art des Allergens effizient bestimmen. Anschließend kann eine Symptombekämpfung durch Antihistaminika, kortisonhaltige Nasensprays und Mastzellstabilisatoren durchgeführt werden, wobei einige Medikamente schon vor dem Allergenkontakt eingenommen werden müssen. Eine durch den Arzt durchgeführte Immuntherapie kann bei einigen Patienten zur erfolgreichen Behandlung der Allergie führen.
Nach der Bestimmung der Art des Allergens durch den Arzt sollte der Kontakt zum Allergen gemieden werden: Die Wohnung vom Allergen befreien und bei Pollenflug Fenster und Türen geschlossen halten. Sportliche Aktivität sollte keinenfalls in den Morgenstunden (wenn man auf dem Land wohnt), bzw. in den Abendstunden (wenn man in der Stadt wohnt) stattfinden. Auf Pollenfluginformationsdienste sollte täglich geachtet werden. Die regelmäßige Einnahme der verschriebenen Medikamente sowie die Stärkung der Immunabwehr sind entscheidene präventive Maßnahmen gegen eine Heuschnupfenattacke.
Immunologischer Vorgang
Allergien (Hypersensibilität) werden nach der Klassifikation von Coombs und Gell in vier Typen eingeteilt. Heuschnupfen fällt in die Kategorie „Typ I Hypersensibilität“. Diese Reaktion ist durch IgE Antikörper vermittelt. Dringt ein Allergen in den Körper ein, wird es von sog. Antigen-präsentierenden Zellen aufgenommen, die das Allergen prozessieren (in Stücke teilen) und schließlich wieder an ihrer Oberfläche präsentieren. Diese Präsentation erfolgt über MHC Klasse II Moleküle, durch die die T-Lymphozyten (auch T-Helfer Zellen genannt) stimuliert werden. Die aktivierten T-Helfer Zellen produzieren Cytokine, dies sind kleine Botenstoffe, die den in der Nähe befindlichen B-Lymphozyten helfen, sich aus dem Ruhestand heraus zu Antikörper-produzierenden Plasmazellen zu entwicklen. Diese Plasmazellen sind aktivierte B-Lymphozyten, die Antikörper freisetzen. Freie IgE Antikörper binden mit dem hinteren Molekülteil (=Fc Teil) an gewebeständige Mastzellen. Diese initiale Bindung an die Mastzellen hat noch keinen allergieauslösenden Effekt. Erst bei einem Zweitkontakt mit dem Allergen werden die mastzellständigen IgE Antikörper über das Allergen vernetzt und bewirken eine Degranulation (=Ausschüttung der Zellgranula) der Mastzelle. Die somit freigesetzten Mediatoren sind Histamin, Heparin, Prostaglandin D2 und die Enzyme Tryptase und saure Hydrolasen. Die Wirkungen dieser Mediatoren unterscheiden sich nach dem Gewebe, in das das Allergen eingedrungen war. Typische Symptome sind eine Kontraktion der glatten Muskulatur (z. B. in der Lunge oder Blutgefäße), vaskuläre Lecks und dadurch Schwellungen, Drüsensekretion, Juckreiz, Rötung und Schmerz. Diese Symptome treten sehr schnell auf und klingen nach 30 Minuten wieder ab, daher wird diese Reaktion auch „Reaktion vom Soforttyp“ genannt.
Immuntherapie
In der Population der T-Lymphozyten kann man sog. T-Helfer Zellen, die die Antikörperproduktion der B-Lymphozyten unterstützen, von T-Suppressor Zellen unterscheiden, welche B-Zellen in der Antikörperproduktion hemmen. Man nimmt an, dass bei der Immuntherapie entweder die T-Helfer Zellen gebremst werden oder die T-Suppressor Zellen gefördert werden. Dadurch könnte ein hemmender Einfluss auf die Antikörper (IgE) Produktion der B-Lymphozyten zustande kommen. Dies vermindert die Allergiesymptome, da es erst durch eine hohe Konzentration von IgE im Körper zu einer dichten Besetzung der Mastzellmembran, nachfolgend zu einer Vernetzung der IgE durch die Allergene und schließlich zu einer Ausschüttung von Histamin aus den Mastzellen kommt.
Pollen
Pollen sind 8-35 µm kleiner Blütenstaub, die in den Staubgefäßen der Blüten entstehen. Sie dienen der Befruchtung weiblicher Blüten und enthalten männliche Keimzellenkerne. Jede Pflanzenart hat spezifisch aussehende Pollen. Generell bestehen die Pollen aus einem Zellkern, Zytoplasma und einer Pollendoppelwand. Nur diese kleinen Pollen sind für den Allergiker gefährlich, da sie mit dem Wind fortgetragen werden; größere Pollen werden durch Vögel und Insekten verstreut und kommen daher nicht mit dem Allergiker in Kontakt. Jede Pflanze produziert Millionen von Pollen.
Pollenflugkalender
Der Kalender ist an die klimatischen Bedingungen in Deutschland angepasst und dient dem Allergiker lediglich der Orientierung – saisonale Verschiebungen können auftreten. Aktuelle Informationen über den Pollenflug kann man unter http://www.luft-zum-leben.de > Service > Pollenservice erfahren.
Hilfreiche Adressen
DAAB – Deutscher Allergie-und Asthmabund e.V. – Bundesgeschäftsstelle
Hindenburgstraße 110
41061 Mönchengladbach
E-Mail: daab@vva.com
Arbeitsgemeinschaft Allergiekrankes Kind – Hilfen für Kinder mit Asthma, Ekzem oder Heuschnupfen e. V.
Hauptstr. 29
6348 Herborn
Hauptstraße 29
22083 Hamburg
Deutsche Allergie- und Asthmahilfe e. V.
Dorotheenstr. 174
2000 Hamburg 60
Freie Heilpraktiker e. V.
Sternwartstr. 42
40223 Düsseldorf
Beratungsstelle für Allergiker und Asthmatiker
Lacombletstraße 9
40239 Düsseldorf
Allergie- und umweltkrankes Kind
Westerholter Straße 142
45892 Gelsenkirchen
ADIZ- Allergie- Dokumentations-und Informations- Zentrum
Burgstraße 12
D-33175 Bad Lippspringe
Mit dem ADIZ eröffneten die Kurgesellschaften ein Haus, das einen Einblick in die historische Entwicklung der Allergologie gibt, gleichzeitig jedoch auch Wege zur Vorbeugung, Diagnostik, Behandlung und Rehabilitation aufzeigt.
Lesen Sie auch die Artikel zur und zu /!
(uw)


Karl Müller
am 7. April 2009
Sehr geehrte Frau Dr. Szombath,
mein Bruder wurde im Dezember 2007 an der Hüfte operiert und erhielt ein neues Hüftgelenk.
Zunächst sind Komplikationen derart aufgetreten, dass die Wunde nicht verheilen wollte. Grund war offensichtlich eine Infektion.
Mein Bruder wandte sich dann an ein „Gelenkzentrum“ in dem er erneut operiert wurde.
Nach dieser OP hatte er heftige Schmerzen bei bestimmten Bewegungen.
Nunmehr hat das Gelenkzentrum vor das Hüftgelenk wieder zu entfernen und über einen längeren Zeitraum regelmässig Blutproben zu entnehemen, um festzustellen ob der Körper fremdes Material grundsätzlich abweist. Sollte sich dies bestätigen, soll mein Bruder ohne Hüftgelenk leben.
Ich bin kein Mediziener, jedoch erscheint mir das bisher Geschehene und das in Aussicht gestellte zeimlich abenteuerlich.
Ich konnte meinen Bruder überreden vor dem nächsten Eingriff zumindest eine zweite Meinung einzuholen. Dazu müßte ich jedoch wissen zum wem ich gehe, egal wo in Deutschland. Es muß ein sehr erfahrene(r)Klinik/Fachmann sein. Können Sie mir dabei bitte behilflich sein?
Wir wohnen im Raum Mainz / Wiesbaden.
Herzlichen Dank für Ihre Hilfe.
Karl
Natalie Schubert
am 7. April 2009
Hallo,
ich habe vor Kurzem von einer Einrichtungsleitung von einem Fall gehört, bei dem der Patient/BW bereits ein „Schwarzes Bein“ hat und unter immensen Schmerzen und psychischer Belastung leidet. Momentan wird er regelrecht mit Morphium vollgepumpt und er zeigt verständlicher Weise ein zunehmend aggressives Verhalten gegenüber den Pflegekräften, die wie die Angehörigen allmählich mit der Situation überfordert sind. Merkwürdiger Weise mehren sich die niedergelassenen Ärzte nicht effizient aus und lassen die Betroffenen ziemlich im Stich.
Als potentielle Präsenzkraft in dieser Pflegeeinrichtung frage ich mich, welchen Beitrag ich zur Unterstützung und Entlastung aller Beteiligten leisten könnte.
Mögliche Therapieformen ? Anwendung von Weihrauch oder Ähnliches ?
Sonnige Grüße,
Natalie
Arne
am 7. April 2009
Hi,
wie unterscheidet man dann „normale“ bauchschmerzen von einer Blinddarmentzündung?
Liebe Grüße
Arne
Schwindel und Kopfschmerzen
am 22. April 2009
[…] Die erste Kontrolle der Schilddr
bunzeck
am 23. April 2009
halllo,
ich wollte eigentlich wissen zu was für einem arzt man da geht, macht das auch ein gynäkologe?
grüße,
bunzeck
» Blasenentzündung: Ursachen und Symptome mit Hilfe von Homöopathie behandeln » Mediwi
am 23. April 2009
[…] Blasenentzündung, aufsteigende Harnwegsinfektion (akute Zystitis, Pyelitis, Pyelonephritis) […]
Bonuscode
am 25. April 2009
Wie hoch sind die Kosten für einen tauchsportärztlichen Gesundheitscheck?
Klara Jüttner
am 29. April 2009
Sehr verehrte Frau Dr. med. Monika Szombath,
ich wende mich an Sie, da ich unsicher bin, die richtige Entscheidung zu treffen.
Ich wurde aufgrund langjähriger Schmerzen und nach Ausschöpfung aller konservativen Möglichkeiten mit der Diagnose
Dysplasie und kompletter !!! Knorpelschwund am 16.06. 2008 an der rechten Hüfte operiert.
Es wurde die Implantation einer Hüftkappenprothese vorgenommen( ICD 10:M16.1)
Die Gründe für diese Entscheidung waren mein Alter, ich bin 52 Jahre, und, dass ich normalgewichtig bin.
Ich hatte auch bereits viele orthopädische ( Knie-) Ops und -Arthroskopien, eine subtotale Colektomie 1996,u.a.m… so entschied ich mich mit meinem Operateur für die „elegante“ Lösung.
Nach vier Wochen AHB, ca sechs Wochen postoperativ mit Gehstützen und dann ambulanter Rehamaßnahmen wurden die Schmerzen in der operierten Hüfte ab Mitte August immer schlimmer, meine Beweglichkeit immer eingeschränkter, der Leidensdruck unerträglich. Trotz Ruhe und entsprechender Medikation stellte sich keine Besserung ein.
Mir wurde dann sogar empfohlen, da alle Untersuchungen, wie Röntgen,Knochenszintigramm, Knochendichtemessung, CT, Kernspin..,
keine klärenden Ergebnisse lieferten, mit Scherzmittel die Muskulatur aufzubauen ?! Unmöglich, da die Schmerzen ein kontinuierliches Training nicht zuließen.
Mein vertrauter Orthopäde( nicht der Operateur ) , der mich seit mehr als 15 Jahren kennst und betreut, sieht nur noch die Möglichkeit, ein komplettes Hüftgelenk einzusetzen.
Den Termin dafür habe ich am 18.05. geplant.
Je näher die Op rückt, desto unsicherer werde ich.. ist dies wirklich richtig und nötig???
Denn durch die vielen Schmerzmittel habe ich seit Wochen heftige Magenprobleme bekommen und diese deshalb eigenmächtig abgesetzt.
Nun, warum auch immer sind die Schmerzen zeitweise in Ruhe fast weg ?!
Langes Gehen, Stehen mit Vollbelastung auf diesem Bein, langes Sitzen, seitliches Abspreizen und viele alltägliche Dinge bereiten mir jedoch stets starke Probleme.
Ich bin ja, keine Polemik, recht verzweifelt…
Nun hat mich ein Bekannter auf die Möglichkeit der Hüft- Arthroskopie aufmerksam gemacht.
Würden Sie mir bitte Ihre werte Meinung zu meiner Situation mitteilen, und evtl. einen Arzt empfehlen, der diese Arthroskopie vornehmen könnte. Ich wohne in Landsberg am Lech.
In der Hoffnung auf eine schnelle Antwort
mit freundlichen Grüßen und einem herzlichen Danke-schön
Klara Jüttner
isi
am 29. April 2009
hat mir super in meinem bio projekt geholfen. die info hat gleich alles auf einmal beantwortet.
Anne
am 29. April 2009
Wie weit sind Angehörige einer Patientin durch diese radioaktive Behandlung gefährdet?
Gute und schlechte Neuigkeiten aus Zanzibar « The Voice of the People
am 30. April 2009
[…] Medizinnetz […]
Manal
am 1. Mai 2009
Liebe Frau Dr.Martin,
ich bin 36 Jahre alt und Mutter von drei Kindern.
Ich werde schon über Jahre von meiner Familie so sehr gemobbt und wirklich kapputt gemacht, dass ich nun alle meine Freunde verloren habe und in eine absolute Isolation geraten bin.Alle meine Freunde sind auf Grund vieler bösartiger Verleumdungen und Lügengeschichten nun die Freunde meiner zwei Jahre jüngeren Schwester. Sogar die Freunde, die ganz genau wußten, was diese Familie mir über Jahre angetan hat. Meine Schwester hat sich wie ein bösartiges Krebsgeschwür infiltriert und lebt jetzt das Leben, welches meines war. Ich sehe die einzige Chance auf ein sorgenfreies Leben mit sozialen Kontakten in einem Umzug – so weit weg wie es geht. Mein ältester Sohn jedoch besucht die 11. Klasse eines Gymnasiums und ich habe Angst, dass ein Schulwechsel ihm schaden könnte. Ich bitte sie vielmals um Ihre Meinung. Das was mir angetan wurde könnte Buchbände füllen und eigentlich mt Vernunft nicht zu erklären.Tatsache ist, dass meine Mutter mir mein Leben nie gegönnt hat( ich bin die älteste Tochter von 7 Kindern-keiner steht zu mir!!!).Mein Mann war erfolgreicher Architekt und ich hatte schon mit 23 Jahren mein erstes Haus, aber sie hat sich NIE für mich gefreut oder mir geholfen im Gegenteil. Die Folge von diesem Mobbing ist nun, dass wir ARGE – abhängig sind und völlig zerstört. Bitte höflich um Rat. Bitte.
Danke im voraus.
Mit freundlichen Grüssen
Ihre Manal
» Infektionsgefahr durch Zecken » Schwangerschaft-, Baby- und Kinder-Blog
am 2. Mai 2009
[…] Mehr Infos im Medizin-Netz. […]
Schöb
am 3. Mai 2009
Bei einem Motorradunfall hatte ich mir am linken Fußrücken 2 offene, kleine aber tiefe Wunden zugezogen. Im Krankenhaus wurden diese nach dem Arztbericht als oberflächliche Wunden diagnostiziert und auch aus meiner Sicht so oberflächlich behandelt. Am Tag nach der Entlassung wurde der Fuß krebsrot und heiß, ich bekam Schüttelfrost und hohes Fieber. Der Hausarzt verabreichte ein Antibiotikum, der Chirurg erkannte das Problem: Fuß in Spezialschiene, ruhig stellen, hoch lagern, weiterhin Antibiotikum verabreicht. Nun frage ich mich schon, was ist falsch gelaufen und vor allem, werde ich insbesondere bei Belastung des Fusses eventuell Probleme haben. Im Ergebnis waren die med. Hinweise recht informativ. Danke
Pilzinfektionen Nagel/Haut/Darm/Mund
am 3. Mai 2009
[…] Die erste Kontrolle der Schilddr
Andreas Schnur
am 4. Mai 2009
Wollte nur Tetanus nach 10 Jahren auffrischen. War erstaunt, daß mein Arzt ohne Hinweis (nur kurze Bemerkung der impfenden Sprechstundenhilfe, daß Diphterie kombiniert dabei ist. Bei Tetanusimpfungen hatte ich noch nie Probleme. Bei dieser Kombi-Impfnung mit D schwoll er Oberarm stark an, schmerzte,wurde hart, Unwohlsein und leichte Temperatur waren die Folge für ca. 2 Tage.
MfG
Andreas Schnur
doreen
am 5. Mai 2009
Sehr geehrte Frau Dr. Martin,
ich bin jetzt 20Jahre alt, im August werde ich 21.
Momentan bin ich noch in Ausbildung, welche zum 02.06.2009 vorzeitig abgebrochen wird, aus folgendem Grund. Bis letztem Jahr Oktober war ich mit einer meiner Arbeitskolleginnen „super“ befreundet, die freundschaft begann anfang März 2008 und endete zum 12.Oktober als ich aus persönlichen Gründen mit meinem damaligen Ex-Freund schlussgemacht habe.Zum Glück hat er mich nicht aufgegeben und nun sind wir auch seit Dezember Verlobt. Im Oktober ging es halt los, wir wollten mit meiner langjährigen allerbesten Freundin zusammenziehen, das heißt wir waren dabei seit September und nur noch mein zeug hätte in die Wohnung gemusst, als es plötzlich hieß das der Vermieter da geweßen wäre und ich meinen Mietanteil in höhe von 155,00€ angeblich nicht gezahlt hätte. Seit diesem Tag ging es auch auf Arbeit los, Sie erzählte irgendwelche Lügengeschichten im Betrieb herum. Irgendwann im mitte oder ende Dezember fing es an das die Kasse (also ich arbeite im Verkauf in einer Bäckerei) nicht stimmte, dass heißt es fehlte ständig ein ziemlich hoher Betrag zwischen ca,20-50€. Das schlimmste daran ist das es meine Arebeitskollegin so hingedreht hat, das ich das Geld geklaut haben soll, was aber gar nicht stimmt. Des weiteren bin ich beschuldigt worden Backwaren und die Trinkgeldkasse geklaut zu heben und Drogen würde ich angeblich auch nehmen. Ich bin total am ende mit meinen nerven, fange ständig ohne grund an zu weinen, ich habe probleme Nachts durchzuschlafen, da ich durch Alpträume gequält werde, wenn irgend ne kleinigkeit ist zum beispiel was falsches gesagt wird, bin ich gleich gereitzt.
Vielleicht können Sie mir weiterhelfen, was ich dagegen tun kann.
Mit freundlichem Gruß
Doreen
Karin biber
am 6. Mai 2009
Hallo,
ein chiesischer Arzt hier in Bangkok hat bei mir SLE im Gehirn festgestellt. Meine Frage: ist es ueberhaupt moeglich im Gehirn SLE zu haben. Danke fuer ihre Antwort.
Karin
Johanna
am 7. Mai 2009
Guten Tag
Mir wurde am Di/28.4.2009 der linke Schilddrüsenlappen wegoperiert.
Im Dezember 2008 bemerkte ich erstmals die Geschwulst. Die Werde der Schilddrüse waren normal. Im Januar 2009 wurde ich punktiert. Die Zysten hinter der Schilddrüse füllten sich wieder mit Sekret und ich verspürte tags- wie auch nachtsüber einen Druck auf meinen Kehlkopf.
Am Donnerstag, 30.4.2009 entliess man mich wieder vom Spital. Dort, wo der Schitt ist, bin ich geschwollen, fast so gross wie der kleine Finger von mir etwa. Ich bin zeitweise etwas heiser, habe noch ein Kratzen im Hals (wie einwenig Halsschmerzen), habe Mühe, meinen Kopf zu tragen, am PC zu arbeiten, geradeaus zu schauen, muss meinen Kopf öfters zur Entlastung/Entspannung nach unten senken. Meine seilichen Halsstränge und meine Schultern sind sehr verspannt und manchmal habe ich noch ein Ziehen bis in die Arme runter. Ich neige auch zu grösserer Narbenbildung (Keloid).
Ich bin 52 J., sportlich und sehr beweglich. Ist dies normal, dass ich mich immer noch so steif und verkrampft fühle? Ab Montag bin ich wieder 100 % arbeitsfähig geschrieben. Ich weiss nicht, wie ich den ganzen Tag mit PC Arbeit verbringen kann.
Vielen Dank schon im Voraus für Ihre Rückmeldung.
Freundliche Grüsse,
Johanna
Rudolf Franz
am 10. Mai 2009
Hallo Frau Biber
bei mir wurde SLE diagnostiziert. Ich bin kein Mediziner habe aber viel darüber nachgelesen.
Das Immunsystem greift eigenes Bindegewebe an, und Bindegewebe ist auch die Hirnhaut.
D.h. SLE ist möglich.
Rudolf
Peter Adam
am 10. Mai 2009
Guten Tag ich habe ein interessantes Buch zu diesem Thema gefunden, es ist mehr eine Art Lebensgeschichte mit dem Schwerpunkt Morbus Crohn, sehr lesenswert… das Buch heißt Morbus Crohn und zweimal Krebs
Marie
am 10. Mai 2009
Hi Johanna,
bin selber Patientin und hatte genau die gleiche Frage. Mir geht es sehr ähnlich, wenn auch etwas besser.
Ich wurde am gleichen Tag wie du operiert (28.April) und am 1.Mai entlassen mit nur einem sehr kleinen Pflaster. Meine Schilddrüse wurde komplett entfernt (beide Seiten) und was mich jetzt so unsicher macht ist die große Schwellung, die Berührungsempfindlichkeit und die Schluckschwierigkeiten.
Der Schnitt (die Narbe) selber ist mit einem kleinen Pflaster noch zugeklebt (soll sich von alleine ablösen) und unempfindlich, wenn ich sie berühre. Aber über der Narbe ist es sehr geschwollen und schmerzt sehr beim Berühren-ungefähr 2,2cm*2,5cm großes Areal. Es fühlt sich sehr hart und auf einer Seite knotig an.
Auch das Schlucken ist noch schwierig (weil schmerzhaft). Ich muss immer mit gesenktem Kopf schlucken, damit es schmerzfrei funktioniert (von den Schmerzen beim Niesen, Husten oder Gähnen ganz zu schweigen).
Auch die Bewegung ist eingeschränkt, wobei das sehr langsam besser wird. Es fühlt sich so an, als ob ich nicht genug Haut habe, um meinen Kopf ganz hochzuheben (Spanngefühl).
Meine Muskulatur ist okay, keine Schmerzen oder Müdigkeitserscheinungen, aber vielleicht hängt das auch mit dem Altersunterschied zusammen (bin 27, sportlich, aber leicht übergewichtig).
Würd gerne wissen, ob die Schwellung normal ist? Der Berührungsschmerz an der Schwellung und die Schwierigkeiten beim Schlucken.
Meine Stimme ist okay, wenn auch öfter mal müde und nicht so laut wie vorher (aber das wird kontinuierlich besser).
Vielen Dank jetzt schonmal für alle Reaktionen!!!
Marie
Annalena
am 10. Mai 2009
Ich finde den text gut dennoch sollte man besser erklären für Familien was in den Kliniken mit den Patienten gemacht wird .. Ich dneke ma es gibt genug Menschen die das Lesen möchten 😉
ansonsten vielen Dank für die vielen Informationen 🙂
MUDr.Major Mária
am 12. Mai 2009
Guten Tag und herzlige Dan….
THomas Schmidt
am 12. Mai 2009
Guten Tag, vielen Dank für Ihre Info. Eine Pat. hat nach Stent wegen peripherer AVK ein LDL unter Statin von 126mg% sollte man die Dosis auf 40mg Simvastatin erhöhen? Vielen Dank, Th.Schmidt
schmerzender Ausschlag im Nacken und geschwollene Lymphknoten
am 14. Mai 2009
[…] ausbreitet – zu einem Hautarzt gehen, damit der ausschlie
hk
am 18. Mai 2009
Welche Klinik kann zur Behandlung empfohlen werden ?
vg
Patty
am 18. Mai 2009
Hallo Marie,
geht es Dir heute besser?
Habe genau die Symptome wie Du. Bin am 11.5.2009 operiert und nach 4 Tagen entlassen. Meine Stimme ist monoton und leise, obwohl der Stimmbandnerv o.k. ist. Auch über der Narbe habe ich eine Schwellung und große Schluckprobleme. Die gesamte Schilddrüse ist entfernt worden.
Sind Deine Symptome verschwunden und geht es Dir besser?
Silv
am 19. Mai 2009
Ihr habt`s gut,habt alles schon hinter Euch.Bei mir soll am 23.Juni die gesamte SD entfernt werden.Die linke Seite ist dreifach vergrößert und mindestens sechs kalte Knoten.Ich hab solche Angst und wenn ich dann noch lese was alles hinterher noch ist,ich glaub dann hau ich kurz vorher wieder ab.
Swanny
am 20. Mai 2009
„Vorsicht ist dagegen geboten bei der Gabe von Benzodiazepinen wie Diazepam (Valium®), einer Gruppe von Beruhigungsmitteln, die gleichzeitig muskelentspannend wirken. Hier könnten zwar kurzfristig Erfolge erzielt werden, jedoch ist die Gefahr einer Abhängigkeitsentwicklung recht groß. Diese Gefahr besteht nicht bei Mitteln aus der Gruppe der Antidepressiva. So gilt hier etwa Amitryptilin in niedriger Dosis als Mittel der Wahl.“
Ich denke dieser Absatz sollte mit ebenfalls mit Vorsicht betrachtet werden, denn Medikamente aus der Gruppe der Antidepressiva haben den gleichen abhängigkeitsgrad.
Ich selbst kann dieses bestätigen.Nachdem ich ca.6 Monate lang Trevilor retard eingenommen habe und damit schleichend aufgehört haben, kam es zu entsetzlichen Entzugssymptomen, wie starkes Schwitzen,Schlaflosigkeit,Schwindel,Muskelschmerzen und Zuckungen der gesamten Muskulatur, ganz zu schweigen,von den psychischen Entzugssymptomen,wie verstärktes Weinen, im Wechsel mit starken Agressionen. All diese Symptome sind das erste Mal aufgetreten als das TREVILOR ausgeschlichen wurden.
Ich kann also keine Empfehlung dieser Medikamente aussprechen.
Swanny
Nicole Simon
am 21. Mai 2009
Hallo, mir wurde am 12.05.09 der rechte SD-Lappen entfernt. Seitdem habe ich auch über dem Schnitt ein ca. 3 cm dicke Schwellung. Kann den Kopf nur schwer länger Zeit halten und habe extreme Muskelschmerzen im Nacken. Habe bis Ende März eine Haushaltshilfe – hab drei Kinder – und ich kann mich wirklich momentan kaum darum kümmern – soll sie ja auch nicht heben – wäre zu gefährlich – die Narbe könnte aufgehen – diese sieht man kaum noch. Aber halt die Schwellung ist sehr auffällig – mein Hals ist wesentlich dicker als vorher.
Wie sieht es bei euch heute aus, ist es auch noch so?
LG Nicole
Angelika Fotiadis
am 22. Mai 2009
Ich habe SLE und laut Gutachter versteife ich mich auf die Diagnose.
Mir schadet Halogen und Leuchtstoffröhren-Licht es erschlägt mich und mir wird es schlecht und schwindelig, Brennen entlang meiner Wirbelsäule, stolper des öftern, kann mich schlecht konzentrieren, nur kurze strecken fahren mit dem Auto. Schaffe kaum meinen Haushalt, habe am laufe des Tages Fieber, bin sehr Müde, am Tag wie benebelt, wenn ich 5-10 Minuten mit meinem Hund spazieren gehe sind meine Finger dunkel und so geschwollen das ich meinen Ring nicht runtebekomme, erst wenn ich für ein paar minuten meine Arme nach oben halte, das wiederum schmerzt.
Ärzte hatten mir zu Anfangs, was auch wieder der Fall ist, eingeredet das ich unter Ängsten leide und daher es mir nicht gut geht unter Menschen zu sein. Was für ein blödsinn.
Ich klage nun da ich nicht im stande bin zu arbeiten, was ich vorher richtig gerne tat, schließlich habe ich Kinder.
Große Hoffnung habe ich nicht.
ich nehme 1Resochin,2Azathioprin und Vitamin D, Viskentropfen
was nehmt ihr? was hilft euch?
Udofeindt
am 22. Mai 2009
Ich möchte allen, die sich für das Thema Schizophrenie interessieren, ein Buch ans Herz legen:
„Maries Akte – das Geheimnis einer Familie“ von Kerstin Schneider.
Es erzählt die w a h r e Geschichte zweier Frauen, die beide schizophren waren, über die der Zeitgeist jedoch völlig unterschiedlich richtete: Magdalena Kade glaubte 1866 die Mutter Gottes zu sehen. Ihre Großnichte Marie glaubt 1928 sie sei Jesus. Doch während Magdalena noch heute als „Seherin“ und „böhmische Bernadette“ verehrt wird, wurde Marie von den Nazis als „lebensunwertes Leben“ ermordet.
Magdalenas Erscheinung ist von der Katholischen Kirche anerkannt worden. Damals waren ihre Ärzte schon damals der Meinung, dass sie unter Halluzinationen litt.
Buffy
am 25. Mai 2009
Hallo
Mir wurde am 05.Mai die SD total entfernt, ich hatte mehrere kalte und auch einige warme/heiße Knoten also Struma multinodosa und auch noch Hashimoto. Dienstag OP und am Freitag nach Hause, den Faden haben sie mir schon am Donnerstag in der Klinik gezogen. Das Plaster kam schon am Tag nach der OP ab. Natürlich hat man Schmerzen
,aber dafür gibt es doch Schmerzmittel. Für mich war das schlimmste diese elenden Nackenschmerzen, hielt fast zwei Wochen an, trotz Massagen. Die Narbe sieht super aus, ich hatte mir ein Krankenhaus gesucht, welches bei der OP microchirurgische Technik anwendet. Vorgestern ist die Kruste abgefallen und man sieht bald nix mehr von der Narbe (ca.3 – 3,5 cm). Geschwollen ist es natürlich noch und auch um die Narbe drum herum sehr druckempfindlich, auch meine ich immer einen Frosch im Hals wohnen zu haben. Aber ….. alles in allem habe ich es mir viel schlimmer vorgestellt.
Wünsche allen die es hinter sich haben „Gute Besserung“
und allen die es noch vor sich haben “ Alles wird gut“
LG
Tobias
am 29. Mai 2009
Ich glaube bei mir ist die Schüchernheit schon zu Krankheit geworden genau was da steht habe ich wie scheissnasse hände, muskelzuckungen, usw. ichkann sogar nicht mehr in die öffentlichkeit dieses angstgefühl komtm von alleine wassol ich nur machen? Ich meine ich bin noch ein normaler Mensch nur eben mit dieser Angst. Muss ich umbedingt in so einer psychotherapie?? Gibt es nicht was anderes?
aylanc
am 31. Mai 2009
es wundert mich , das ich anrufen soll , wenn irgendwelche daten zu meiner person sich ändern?? warum geht dieses nicht online???
ich bin zwar spender, aber habe doch sehr wenig infos zu der ganzen sache erhalten.
da könnte etwas mehr info arbeit geleistet werden, nicht jeder ist online bzw internetfähig und kann mühevoll recherschieren
mfg
johannes
am 1. Juni 2009
hallo
bin 15 jahre alt habe seit 2 monaten Myokarditis (Herzmuskelentzündung) man hatt es gemerkt durch das hals brennen und brust brennen ich fühle mich seit her wieder besser ekg blutabnahmen ultraschal sind so weit in ordnung.
ich bin ständig krank husten halsschmerzen der arzt meinte ich darf mich noch nicht zu überanstrengen darf nicht höher als puls 120 haben.
manchmal wen ich etwas machen dann habe ich so art muskelkater beim herz weiß nicht genau wie ich es beschreiben soll
Nina
am 3. Juni 2009
irgebdwo habe ich gelesen, dass jeder 100. keuchhustenkranke bleibende hirnschäden davonträgt. das scheint nach diesem artikel zu urteilen nicht zu stimmen, denn das wäre ja mehr als „sehr selten“, oder…?
Sissi
am 5. Juni 2009
Hey der Eintrag ist ok..
Hubert Düker
am 7. Juni 2009
Ich war erschrocken, als bei mir, am 26.06.2008, die Diagnose
„Osteoporose“ gestellt wurde; zumal ich männlich und erst 53 Jahre alt bin. Aus meiner Sicht hätte, wegen meines langjährigen Leidens, schon viel früher eine Messung erfolgen müssen.
Dann das Ergebnis: Die T-Werte lagen zwischen -3,1 und – 4,4 !!!!!
Die Aussichten, laut Ärzte und Medikamenteninformationen, waren nicht gerade ermutigent. Wie in Ihrem Beitrag wurde gesagt, wenn ein Fortschreiten verhindert wird, können wir zufrieden sein.
Das Medikament (Alendronsäure ) erwägt bestenfalls eine Besserung von 1-3% p.a.
Danach habe ich mich natürlich intensiv mit diesem Thema befasst und kam zu der Überzeugung, dass man mehr tun müsste als einmal die Woche Alendronsäuere und täglich Calzium und Vitamin D zu supplementieren.
Drei Monate später begann ich mit meiner eigenen Therapie und habe am 04.06.2009 eine Kontrollmessung durchführen lassen ( laut Ärzte freühestens in zwei Jahren sinnvoll )
Das Ergebnis: Der Wert, der zuvor bei – 4,4 lag (L4), ist heute bei
– 2,8 !!!!!!! Auch sind die anderen Werte natürlich alle besser geworden.
Ist eine Heilung doch möglich?
Anja Schutterop
am 8. Juni 2009
Hallo!
Kann diese OP auch Ambulant vorgenommen werden oder muss mann Staionär aufgenommen werden? Ich habe am Mittelfinger in der rechten Ecke am Nagelrand eiter; mein Finger wurde schon einmal am Nagelbett entlang Ambulant „operiert“ und es kam viel Eiter raus. Es war eine weile ok, jetzt wie gesagt bildet sich in der Ecke Eiter.
vielen dank für ihren Rat / Info.
A. Schutterop
schwaeche unter sportlicher belastung
am 10. Juni 2009
[…] nix heissen. Wurde denn Dein Eisenwert schon einmal bestimmt? Sieh mal hier: An
joachim
am 10. Juni 2009
Also ich Threrapier mich auch schon seit jahren mit Viagra kaufe meine immer auf der Online Apotheke pillenservice.info
bin schon seit jahren nur am xxx!!!
Ich liebe viagra !
Elron
am 11. Juni 2009
Hallo,
wegen dem SLE wurde ein Ganzkörperszintigramm gemacht.
Interessant, dass auch im Schädel ein Entzündungsherd angezeigt wurde.
Das erklärt wohl meine häufigen Doppelbilder und die Wortfindungsprobleme.
Elron
Fall 16 - Mediziner Forum Dresden
am 11. Juni 2009
[…] […]
Jan Adden
am 11. Juni 2009
Sehr geerhte Frau Dr. Martin
Ich bin 43 seit Januar und Lebe aleinstehend
Momentan arbeite ich aber wurde gekündigt durch mangelhafter Arbeitsleistung .
Ich habe das Gefühl das der Schichtleiter im Betrieb mich gandenlos aus gegrenzt hatt und mir Arbeiten gegeben hat wofür ich nicht Quallifiziert bin ( nidere Arbeiten ) mit anderen Worten schlecht behandelt fühle.
Bitte geben sie mir Rat
Lorenz
am 13. Juni 2009
Hallo,
habe seit einigen Jahren, aber in den letzten Monaten verstärkt starke Scmerzen wie oben beschrieben. Die Symptome sind genau wie beschrieben, bisher wurde ich aber nur aufgrund der Symptomatik als evtl.Rheumapatient angesehen, Behandlung erfolgte nicht. An welchen Arzt kann man sich wenden. Einen Termin beim Neurologen habe ich angemeldet, Termin ist im November….
Wenn jemand Tipp´s hat, welcher Arzt der richtige Ansprechpartner ist oder wie eine zeitnahe Therapie erfolgen kann- BITTE MELDEN!
Danke und Grüße Catrin
aku
am 14. Juni 2009
meine mutter ist psychisch krank und würde gern wissen, ob ich ihr helfen kann. ich habe mich über ihre krankheit informiert und weiß woran sie leidet. habe versucht psychologie zustudieren, aber aus finanziellen gründen war es nicht möglich.
ich glaube, das meine mutter unter Hebephrene schizophrenie leidet.
die oben beschriebene symtome passen und sie ist bereits 30 jahre krank und nie behandelt worden, zumindest nicht bei einem richtigen psychologen… ist aber auch ihr eigener wunsch.
um 1978 rum habe ich mitbekommen, wie meine mutter von einem gläubigen behandelt wurde, weil mann dachte, sie sei besessen und mit das war für mich auch kein schöner anblick.
was kann ich da machen ?… sie ist jetzt 55 jahre uns ich 33
» Chronische oder starke Rückenschmerzen: Therapie und Hilfe durch Homöopathie » Mediwi
am 14. Juni 2009
[…] (JobKultur) Seit sechs Jahren keine Rückenschmerzen mehr – Kieser sei Dank (Job & Joy) Allgemeines über Rückenschmerzen (Deutsches Medizin-Netz) Irrtümer bei Rückenschmerzen – was wirklich hilft (Aktivblog) […]
Clara
am 14. Juni 2009
Liebe Catrin,
wenn du nicht bis November warten willst kannst du dich auch an Deinen Hausarzt wenden und Ihn direkt auf das Fibromyalgiesyndrom ansprechen. Auch wenn Du die oben beschriebenen Symptome hast heißt dass nicht automtisch dass Du am Fibromyalgiesyndrom leidest, auch andere (rheumatische) Erkrankungen äußern sich auf diese Weise. Die Tenderpoints müssen von einem Arzt untersucht werden. Es ist anatomisch nicht möglich sich selbst zu untersuchen. Da Autogenestraining und andere Enspannungtechniken eine Form der Therapie darstellen kannst Du aber schonmal versuchen Deine Schmerzen auf diese Weise zu lösen, schaden wird es Dir auf keinen Fall und wenn sich ein Erfolg einstellt um so besser….
Alles Gute!
Jess
am 14. Juni 2009
Ich war früher noch schüchterner als ich heute bin.
Ich war schon schüchtern gegenüber menschen als ich auf die welt kam.
Ich weiß nicht woher das kommt!?
Früher bin ich immer total rot geworden wen jemand mich angesprochen hat!,aber zum glück ist das nicht mehr so doll!.
Ich bin zwar immer noch schüchtern aber ich trau mir mitlerweiler mehr zu,aber ich bin noch sehr unsicher.
ich werde bald 14 und gehe ja noch zur schule,meine noten sind katastrophal(liegt natürlich auch an meiner schüchternheit),ich trau mich einfach nicht mich zu melden.
Ich würde mich sehr gern mit anderen schüchternden austauschen(chatten,email schreiben,oder vielleicht mal privat treffen?!),vielleicht kan man sich ja gegenseitig helfen!?.
Also wen jemand das gleiche problem hat wie oder so ählich dan könnt ihr euch ja bei mir melden
Noch mal zu mir(:)ich werde bald 14,weiblich,BIN SCHÜCHTERN!!!!
Email:lono_123@live.de
patrick
am 16. Juni 2009
Hallo, ich hatte schon 2mal eine Herzmuskelentzündung. Das erste mal war ich 16 Jahre jung. Mittlerweile bin ich 23 Jahre und hatte erst vor einem halben Jahr wieder das selbe. Momentan habe ich auch wieder Symptome die dafür sprechen. Bloß langsam bin ich am verzweifeln. Ich muss schon seit langer Zeit Beta Blocker nehmen, damit mein Blutdruck unten bleibt. jedoch bekomme ich sämtliche Nebenwirkungen. Trockene Haut, schuppen, Schlaf Störungen und Müdigkeit. In das Krankenhaus will ich nicht mehr. Mein Hauptproblem ist, ich bin selbstständig und habe dann wieder großen Verdienstausfall. nun weiß ich nicht mehr weiter. Ich kann bloß allen Empfehlen, schonen schonen und nochmal schonen.
ute
am 19. Juni 2009
Schau doch ,al, ob du dir einen Zapper nach Dr. Hulda Clark besorgen
oder leihen kannst.
Ansonsten glaub ich ist Schonen echt das Beste.
Unterstützend noch etwas Weißdorntee…
Ich hatte mehrfach Rhythmusstörungen nach Infekten, die langwierig waren, aber wieder verschwanden. Wobei die Vermeidung gripaler Infekte wohl das beste wäre. Und Zahnsanierung, weil die Kariesbakterien sich anscheinend auch recht gern im Herz ansiedeln.
Richard Glattki
am 20. Juni 2009
Sehr geehrte Damen und Herren,
ich bin 65 Jahre alt, am 06.12.08 hatte ich einen Verkehrsunfall. Mit Gewalteinwirkung ueber das gewinkelte linke Knie ist die Hueftpfanne angebrochen. Am 24.12.08 wurde ich operiert, die angebrochene Hueftpfanne wurde mit 2 gekreutzten Titan Baendern und 9 Schrauben fixiert. Nach 6 Monaten habe ich noch Laufbeschwerden und benoetige Rechts als Gehhilfe eine eine kanadische Kruecke.
Welche Physiotherapy raten Sie mir, oder wie kann ich schmerzlos meine Mobilitaets zurueck bekommen?
Andre
am 21. Juni 2009
habe genau das selbe problem bin 21 Jahre alt und habe die schüchternheit schon von kind auf an jedes mal wenn ich von mehreren leuten umgeben bin dann fang ich an zuschwitzen und würde am liebsten im boden versinken in Clubs Bars und Diskotheken kann ich nur gehen wenn ich ordentlich Alkohol getrunken habe aber auch im angeheiterten zustand ist es mir immernoch unangnehm Tanzen oder sonstiges kommt für mich nie in frage man hat das gefühl man wird von allen seiten angeschaut
meine E-Mail : andre975@gmx.net
Burcu87
am 24. Juni 2009
Hallo Leute,
ich habe vor einigen Tagen erfahren, dass ich unter Lupus SLE leide. Die Krakheit ist mir nicht fremd, meine jüngere Schwester leidet seit sie elf Jahre alt ist unter Lupus. Bei ihr ist die Haut betroffen. SLE soll eigentlich nicht erblich sein, nur in seltenen Fällen, kommt es vor, dass in einer Familie mehrere Personen betroffen sind.
Es ist wirklich nicht leicht die Symtome früh zu erkennen. Auch ich habe es erst bemerkt, nachdem ich einen Schub bekommen habe. Laut der Diagnose des Arztes brauche ich mir nicht große Sorgen zu machen, da es sehr früh erkannt wurde und man mir mit einer regelmäßigen Therapie helfen kann. Es machte sich bei mir an den Gelenken bemerkbar. Meine Hände und Füße sind angeschwollen und schmerzten unheimlich. Ich stand morgens meistens mit einem Kater aus dem Bett und fühlte mich im weiteren Verlauf des Tages immer sehr müde. Nun weiß ich bescheid und muss mit der Krankheit leben. In wie weit sich mein Leben verändern wird, weiss ich nicht. Ich weiss nur, wenn man kämpft und an sich glaubt, schafft man alles im Leben. Ich danke Gott, dass es nicht schlimmer gekommen ist. Ich wünsche allen Betroffenen viel Glück. Ihr müsst immer positiv denken, denn das Leben ist zu schön, um so früh aufzugeben!!
LG
Burcu
Jessica
am 24. Juni 2009
Hallo Akku,
meine Mutter(47) leidet seid ca 4 Jahren an Psychose(laut Arzt). Wenn ich mich an meine Kindheit zurück erinnere, gabs damals schon anzeichen. Sie hatte gerade einen heftigen Rückfall, trotz Medikamente. Ich kann dir nur raten egal wie, deine Mutter in psychiatrische Behandlung zugeben, denn das kann auf Dauer kein Leben sein. Wenn du willst, dass sie jemals noch einmal ein „normales“Leben führen kann, solltet ihr das tun. Ist nach meinen Erfahrungen, auch im Freundeskreis 2 Leute mit Psychose, das beste.
Ich glaube auch nicht, dass deine Mutter selbst im Stande ist die richtige Entscheidung für sich zu treffen, sonst wär sie bereits in Behandlung.Aber das können kranke Menschen auch meißt nich, aus Scham, Angst oder weil sie selber glauben es sei nich nötig.
Liebe Grüße
Jessi
Hoffe konnte dir ein bißchen helfen
Sebastian
am 27. Juni 2009
bin 25 Jahre und habe das Problem auch schon seit meiner Kindheit. Ich würde so gerne neue Leute kennen lernen und mit ihnen Spaß haben, aber die Schüchternheit hemmt mich total. Ich habe keine äußerlichen Merkmale (wie erröten) wenn ich mich unwohl fühle, ich sprech dann immer ganz leise, weiss oft nicht wo ich hin gucken soll, denke alle gucken mich an und weiss nicht was ich sagen soll.
Ich weiss echt nicht mehr weiter ich möchte Spaß am leben haben und nicht jede Begegnung mit Fremden meiden. Wenn jemand Tipps zu diesem Thema hat oder irgendwo Hilfe gefunden hat, meldet euch bitte bei mir.
E-Mail: sweep@gmx.de
Melinda
am 27. Juni 2009
Bei mir ist das leider auch so… ich werde schnell rot wenn mich jemand anspricht,schwitze,kriege schnelles herzklopfen und meine hände zittern!Ich hab schon öfters versucht meine schüchternheit zu überwinden aber leider ohne Erfolg.Ich würde mich auch gern mit anderen leuten die schüchtern sind unterhalten. Meine E-mail: kairi_meryem@hotmail.com
Tamayuki
am 1. Juli 2009
Kenne das Gefühl, hat ungefähr mit der 10. Klasse angefangen als ich das erste Mal bewusst rot wurde als mich ein Lehrer aufforderte auf eine Frage zu antworten und einer meiner besten Kumpel aus der vordersten Reihe sagte „Warum gleich rot?“, dann passierte es kurze Zeit später als ich ein Teil aus einem Buch vor der ganzen Klasse erzählen sollte. Irgendwann hat es sich dahingehend entwickelt das ich das anfing zu merken das ich ständig rot werde es war nur noch der reinste Alptraum. Mittlerweile bin ich 21 und bin fast nur noch jeden Tag zu Hause und denke schon seit längerer Zeit über Suizid nach.
patientin der HBO
am 3. Juli 2009
GUten Tag liebe Interessenten,
ich habe selbst gerade eine HBO Therapie angefangen und es sehr schwierig gefunden, zwischen all‘ den Werbeseiten für die Therapie unabhängige Informationen zu finden.
Nach 5 Behandlungstagen kann ich nur sagen:
Es ist ratsam, eine Druckkammer zu suchen, die die „Fahrten“ nach dem Zeitplan des Patienten richtet. – Nicht alle Druckkammern bieten dies, manche schreiben den Termin vor.
Da die Therapie nicht billig ist, werden sie i.d.R. bemüht sein, die Terminwünsche der Patienten zu berücksichtigen.
Die Fahrt dauert insgesamt nicht wirklich 2 Stunden, man sollte eher mit 3 Stunden rechnen. Danach ist man nicht unbedingt fahrtüchtig!
Abhängig vom Wetter verträgt man es mal besser, mal schlechtert….
Heute wurde mir so übel und schwindelig, dass ich fast das Bewußtsein verlohren hätte. Auch das steht leider nirgends….
Auch den ganzen Tag nach der Behandlung ist man noch benommen. Ich kann kaum schlafen nachts weil meine KOpfschmerzen so stark sind.
Auch extreme Ohrschmerzen können vom Hals-Nasen-OHrenarzt als „normale nebenwirkung“ abgetan werden. Auch Flüssigkeitsaustreten aus den Ohren sei angeblilch „als normal zu bezeichnen“.
Nun gut.
Ich habe ansonsten auch gelesen, dass man durch zu viel Sauerstoff ansonsten erblinden kann, Epiliepsie bekommen kann – und ich habe eine amerikanische Studie entdeckt, bei der Leute sogar gestorben sind. Nur sagt einem das leider niemand.
Soviel zu den Fakten.
Trat bisher eine Besserung bei mir ein?
Nein, ich kann nichts spüren in meinem kaputten Knochen…
Aber ich denke, abgesehen vom Geld, was die Therapie kostet, sollte man sich auch für ihre Dauer Urlaub nehmen. Man ist einfach nicht mehr Leistungsfähig – im Besten Falle sind die Nebenwirkungen nur reine, bleierne Müdigkeit.
Viel Erfolg allen Patienten!
Nadine
am 4. Juli 2009
Ich habe sehr oft Blasenentzündung sowie sehr starkes Brennen während der Erkrankung.
War schon öfters beim Urologen und hab auch eine Blasenspiegelung bekommen.
Jessica
am 5. Juli 2009
Hallo Aku,
ich würde gerne wissen, ob du schon weiter gekommen bist was deine Mutter angeht? Ich habe in der letzten zeit ziemlich viel gelesen und mich über Psychose informiert und eigentlich muss deine Mutter zum Psychiater.Wie lebt sie mit der Krankheit?Ist sie mehr klar oder mehr psychotisch, ist ihr klar dass sie krank ist?
Bitte meld dich doch mal
Gruß Jessi
Dr. Heiko Meyer
am 6. Juli 2009
Von Ärzten wird oft eine sogenannte „abgeschwächte“ Form der Inf. Mononucleose mit periodisch wiederkehrenden Symptomen beschrieben; diese immer wiederkehrenden Krankheitsschübe sind über einen längeren Zeitraum zu beobachten; angeblich fehlt dem Erreger in dieser Phase aber die Virulenz , d.h. die Patienten sollen nicht mehr ansteckend sein.
Stimmt das? Wer weiss darüber sicher Bescheid?
kevin
am 7. Juli 2009
Auch ich nehme schon seit Jahren Viagra quasi zu Vorbeugungszwecken ein. Es hat damit angefangen, dass ich irgendwann immer kürzer meine Erektion aufrechterhalten konnte. Ich konnte regelrecht innerhalb eines Jahres feststellen, wie es immer kürzer wurde.
Da kam mir die Idee diesem Unglück mit einer ständigen Viagra-Einnahme vorzubeugen.
Heute bin ich glücklich und zufrieden und habe auch keine Potenzstörungen mehr.
Mein Viagra bestelle ich immer in dieser Internetapotheke und kann diese allen Betroffenen nur wärmstens empfehlen!
Koch, Uwe
am 8. Juli 2009
Sehr geehrter Herr Dr. Meyer
hier schreibt Ihnen ein gequälter Patient dieser Krankheit. Im Februar 09 mit heftigem Fieber (knapp 40 Grad und fast 1 Woche anhaltend) begonnen, anschließend beiderseitiges Anschwellen der Drüsen am Hals in deren Folge die linksseitige Gesichtshälfte schwere Lähmungserscheinungen zeigte, welche erst nach ca. 6 Wochen wiederhergestellt war. Seitdem regelmäßig wiederkehrendes anschwellen des Halses und Fieber. Kein Mensch kann mir helfen,nur die lappidare Antwort der Ärzte, der Heilungsprozess könne sich bis zu 1Jahr hinziehen. Wieso eigentlich?
MfG: U. Koch
Mandy
am 8. Juli 2009
Also ich habe das selbe wie der patrick schreibt !!! ich weiss nicht was ich tuhen soll ich bin letztdens schon wiedermal umgeflogen !!!! der arzt sagt auch ob ich nicht ein herzschrittmacher bekommen soll aber ne !!! und ins krankenhaus möchte ich auch nicht mehr das is so doof da !!!! naja mal schauen wies weiter geht ich schreibe hier aufjedenfall weiter !!!
D. Fischer
am 9. Juli 2009
Im Juni 2008 in der Uniklinik Köln erfolgreich operiert.
Hinweis: Von den Endokrinologen gut für die OP vorbereitet, was mit entscheidend für die OP war.
daggi
am 9. Juli 2009
hallo!
Mir steht eine op der Schilddrüse noch bevor. Ich habe einen Knoten auf der Linken Seite, der immer ein klein wenig größer wird und unbedingt operativ entfernt werden muß. Noch habe ich keinen Termin . Bin mir aber sicher, das es in de nächsten 2 Monaten passieren wird.
Mir ist ganz komisch zu mutig, wenn ich nur daran denke. Heißerkeit und einen dicken Hals ( das Gefühl an der Halsgegend )habe ich jetzt schon.Wielange bleibt man eigentlich zu Hause nach der OP ?
Alle die es schon hinter sich haben wünsche ich alles Gute.
groß daggi
Jubilate
am 11. Juli 2009
Ich habe das Fibromyalgiesyndrom schon einige Jahre. Folge von NSAR ist mein kaputter Magen (chronische Gastritis und vermehrte Wassereinlagerungen). Nach Absetzen der Schmerzmedikamente verstärkt Schmerzen, die ich nun anders zu lösen versuche. Weil ich auf das Auto beruflich angewiesen bin, nehme ich keine Antidepressiva. Die Nebenwirkungen sind eben das Herabdämpfen, Wassereinlagerungen, Nieren- und Leberschäden, etc. Außerdem gilt zu beachten, wenn man unter solchen Medikamenten einen Unfall baut, kann es sein, dass die Versicherung nicht zahlt.
Besserung ist eingetreten durch Misteltherapie, die ein Arzt, der viel Erfahrung mit solcher Therapie hat, individuell einstellen muss. Außerdem wurden Stoffwechselstörungen festgestellt, und wir versuchen nun die Therapie über diesen Weg anzugehen. Es ist ja bekannt, dass viele „Fibro-Patienten“ auch Probleme mit der Verdauung haben, wie Reizmagen,-darm, blase, gereizte Nebenhöhlen, gereizte Schleimhäute, … . Alles Hinweise auf Stoffwechselproblematiken. Ich gehe nun diesen Weg und hoffe auf Besserung. Probiert aus und überlegt selbst, was Euch sonst noch plagt, außer den Schmerzen. Und denkt daran, das Leben macht trotzdem Spaß. Sucht Euch etwas, was Freude macht. So kommt man durch.
J. P. Graf
am 12. Juli 2009
die barmer schreibt
Die früher durchgeführten „gehaltenen Aufnahmen“ mit dem Einspannen des Fußes in eine Halterung zur Diagnostik der Gelenkspalterweiterung gehören der Vergangenheit an.
http://www.barmer.de/barmer/web/Portale/Versichertenportal/Gesundheit_20und_20Krankheit/Lexikon_20Krankheiten/Eintr_C3_A4ge/Au_C3_9Fenbandriss.html#ac114040
Kathi
am 14. Juli 2009
Also bei mir ist das nur bei jungs so, dass ich dann schüchtern bin. dann weiss ich einfach nicht, was ich sagen soll. und sonst bei erwachsenen fremden leuten (bin bald 14).
Kathi
am 14. Juli 2009
Also bei mir ist das nur bei Jungs so, das ich schüchtern werde. Dann weiss ich einfach nicht was ich sagen soll. Und bei erwachsenen fremden (werd bald 14) .
Rene Rabbi
am 15. Juli 2009
Ausgezeichnete Gestaltung
Hans Thoma
am 16. Juli 2009
Hallo,
Sehr Informativer Beitrag da ich momentan Eine Verletzung am Fersenbein bzw. der Achillessehne habe konnte ich mir hier das Fach Latein des Doktors etwas eindeutschen.
Micha
am 17. Juli 2009
Bei mir ist es so dass ich mit Leuten die ich neu kennen gelernt habe nicht normal reden kann auch wenn ich es noch so will. Vor allem in Vorstellungsgesprächen bekomme ich keinen normalen Satz raus, fange an zu Schwitzen, kann mich kein bisschen mehr auf die wichtigen Sachen konzentrieren und meistens kommen mir dann die Tränen. Ich kann es einfach nicht kontrollieren. Ich bin gerade mal 18 und kann mein leben nicht genießen weil ich nicht den Mut habe normal mit anderen zu reden und auch somit keinen Spaß haben kann.
Renate
am 17. Juli 2009
Hallo Leute!
Mir wurde die Schilddrüse am 25.06.09 total
entfernt wg. Morbus Basetov und 2 warme Knoten
Die OP war nicht so schlimm ich hatte die Drainage Schläuche
auch nur ganz kurz – die Narkose habe ich nicht so gut vertragen
Kopfschm. und Übelkeit. Nacken schmerzen habe ich keine mehr
Die Wunde ist aber noch immer druckempfindlich. Die Narbe
ist schön – wahrscheinlich später kaum zu sehen. Nur die Sonne vertrag ich nicht so gut. Tut auch auf der Narbe weh – gehe deshalb mit Halstuch. Schlucken kann
ich feste Nahrung recht gut, nur beim Trinken verschlucke ich mich
leicht. Ich kann noch nicht richtig husten. Auch die Stimme klingt
heiser – manchmal besser manchmal schlechter.
Jeani
am 18. Juli 2009
Hallöchen,,
mir ist auch schon ganz schlecht.
Werde kommenden Freitag op., die gesamt SD soll raus.
Hab halt auch Angst nicht mehr aufzuwachen.
Op gelungen-Pat.tot-
Bei 40 Zigaretten am Tag, kann man sich doch Gedanken machen,
ob die Lunge bei der Narkose mitmacht.
Ein Trost, wenn man andere Berichte liest, dass alles
gut geht….
Hanna
am 20. Juli 2009
Hallo,auch bei mir ist das mit der Schüchternheit schon seit ich klein war.Ich bin jetzt 41 und bin manchmal immer noch wie ein kleines Mäuschen.Die Leute die mich nur vom Sehen kennen denken ich bin voll eingebildet aber dabei bin ich nur schüchtern.Zwar nicht mehr ganz so wie in meiner Kindheit aber doch noch ziemlich extrem.Nur zu Hause und bei den Menschen die ich schon länger kenne, kann ich so sein und mich geben wie ich wirklich bin.Das ist schon manchmal sehr nervig.Aber ich kann dagegen einfach nichts tun.Ich habe auch nur einen kleinen Bekanntenkreis,was ich auch ziemlich schade finde.
Fabian
am 20. Juli 2009
Hallo,
ich hätte da mal eine Frage.
Ich wurde vor 20 Tagen an der Leiste oprriert und zwar bds. mit TEP.
Nun habe ich nach dem 3ten Tag nach der op einen angeschwollenen hoden Nebenhoden. Darauf ging ich zu meinem Doc und er gab mir Antib. und ibo 400 aber es wird nicht besser. Kann es sein das der SAmenleiter was abbekommen hat dae r auch angeschwollen ist? Der urologe hat Ultraschall gemacht und hat geguckt ob die Hoden gut durchblutet sind das war auch der Fall darauf hin hat dieser mir Arthotec forte verschrieben.
Kann sein das Der Samenleiter oder da was beschädigt ist, weil ich nehme das an wegen schwellung und wasser einlagerungen imHodensack. Oder was kann das noch so sein? ich würde mich echt über eine Meinung freuen… b.w.z wa man dagegen tun kann wenn das dies der fall ist. Mir ist klar das eine FernMeinung nicht gut ist aber ich will nur mal wissen was man dann machen kann damit dieses wieder in einen normalen zustand kommt. Bei einer Meinung kann ich die den doc mitteilen und er kann darauf hin untersuchen:)
Vielen Dank schonmal für Ihre Antwort
mfg
Fabian
Meine Freundin tipp auf Peristaltik
Bille
am 21. Juli 2009
Hallo !
Mein Mann (43 J.)leidet seit 2 Jahren an einer unbehandelten Psychose mit Misstrauen,Vergiftungs-u.Verfolgungswahn… Er hatte zuvor u. auch immer noch Alkoholprobleme.Da er sich nicht behandeln lässt,weil er einfach alles für real hält,ist es fast nicht mehr auszuhalten. Er denkt sogar ,dass ich ihm Sachen ins Essen oder Getränke mische,die ihn in so einen verwirrten Zustand bringen.Weiß echt nicht mehr weiter ,da er mittlerweile unberechenbar ist!Wer weiß Rat ???
Kathy
am 22. Juli 2009
Ich habe vor kurzem erfahren das ich das Fibromyalgie-Syndrom habe. Nachdem ich seit vieren Jahren, seit ich 17 bin, fast täglich Schmerzen habe, angefangen mit Kopfschmerzen, dann die Handgelenke mittlerweile fast überall, habe ich mich jetzt doch entschlossen mal der Sache auf den grund zu gehen. Ich arbeite selbst bei einem Schmerztherapeuten und mit der Hilfe meines Chefs und anderen Ärzten haben wir das herausbekommen!!! Ich gut auf Medikamente eingestellt, nehme auch ein Antidepressiva, bekomme Psychotherapie und mache viel Bewegungstherapie um einigermaßen damit klar zu kommen. Sollte jemand fragen zu etwas haben, helfe ich gerne soweit ich kann!!!
Kathy
Tobias
am 22. Juli 2009
so bin immer noch schüchtern es wird wohl zeit für mich mal zum arzt zu gehen aber ob das was wird? mal sehen ich halt diese angst nicht mehr aus..
Renate Muhr
am 23. Juli 2009
Wurde vor 4 Jahren mit Herzversagen ins Herzzentrum Bad Krozingen eingeliefert.
Hatte schon 1/4 Jahr erhebliche Beschwerden, was mir mein Hausarzt nicht glaubte.
Es wurde festgestellt, daß ich einen Virus erwischt hatte.
Zuerst war ich Stufe vier, jetzt noch Stufe 1.
Suche Leute, die das gleiche hatten zum Austausch.
Kathy
am 23. Juli 2009
Hallo Jubilata,
könntest du mir vielleicht den Arzt nennen der die Misteltherpie macht, und was das kostet und wie das funktioniert???
Ic nehme Antidepressiva, Schmerzmittel und Schlafmittel und mir gehts meistens beschissen.
Liebe Grüße Kathy
Bettina
am 25. Juli 2009
hallo,
es gibt immer einen Zusammenhang zwischen Körper und Seele.
Gute Hinweise gibt es im Buch
Herzensprobleme von Rüdiger Dahlke.
freue mich, wenn ihr mir von Euren Erfahrungen damit berichtet!
IVTS e.V.
am 25. Juli 2009
Sehr geehrte Damen und Herren,
wir nehmen Bezug auf folgendes Verzeichnis:
http://www.medizin-netz.de/verzeichnisse/selbsthilfegruppen/
Uns liegt die optimale Versorgung der Betroffenen mit Tics bzw. dem Tourette
Syndrom am Herzen.
Um Ihren Besuchern einen zusätzlichen Mehrwert zum Thema Tic & Tourette
bieten zu können – und da Sie schon interessante Links anbieten – denken wir,
dass unser Link gut als Ergänzung in Ihre Linkliste Patienteninformation passen würde.
Es handelt sich dabei um folgendes Angebot:
http://www.iv-ts.de
Ein besonderes Angebot des IVTS ist unser „Expertenrat“. Experten beantworten dort
per Video medzinische Fragen zu Tics und zum Tourette Syndrom.
Als InteressenVerband Tic & Tourette Syndrom e.V. bieten wir Betroffenen und Angehörigen
neben vielen Informationen direkte und praktische Hilfe im Umgang mit der Erkrankung.
Wir würden uns freuen, wenn Sie unsere Seite einmal besuchen. Für Ihre Aufmerksamkeit
möchten wir uns vorab bedanken und würden uns über eine kurze Rückmeldung sehr freuen.
Herzliche Grüße
Carmen Grieger
IVTS e.V.
Wittentalstr. 34
79346 Endingen
Tel: 07642 930038
http://www.iv-ts.de
InteressenVerband Tic und Tourette Syndrom e.V. (IVTS)
Sitz des Vereins: Bremen, VR 7155 HB, Amtsgericht Bremen
Geschäftsstelle: Wittentalstr. 34, 79346 Endingen
Umsatzsteurnummer: USt.-Nr. 05038/50614
Vorstände: Dr. Karin Malisch, Carmen Grieger, Mario Pfeiffer, Werner
Görg, Silke Schneider
Mesasul
am 26. Juli 2009
trotzdem habe ich eine Frage.
Gibt es eine Statistik welche Ursachen am häufigsten zum Tod führen, aufgeteilt auf männlich/weiblich.
Also Herzrhythmusstörungen oder Sklerose oder Schock, oder Diabetes etc.
Aus welchen Gründen jemand dahin kommt ist mir egal.
Ich möchte nur wissen welche geschädigten Organteile/Gefäße o.ä. bei den Herzinfakrten am häufigsten der Grund für den Herzstillstand darstellen.
Würde mich sehr über eine Antwort freuen.
Danke
Mesasul
Leopoldine
am 27. Juli 2009
Hallo Leute!
Mir wurde genau vor einer Woche, am 20 Juli in der Klinik
Innsbruck die Schilddrüse beidseitig entfernt.
Leider wurde dabei ein Stimmband verletzt.Meine Stimme ist ziemlich
heiser, das belastet mich aber sehr.Hoffe, das es wieder wird mit der
Stimme. Nach 2 Wochen habe ich eine HNO KO.Sollte es bis dahin
nicht besser werden, muß ich in logopädische Behandlung.
Wünsch euch viel Glück
Filiz
am 30. Juli 2009
Hallo Leute
Nach all dem was ich so gelesen habe machen ich mir mehr sorgen als vorher muss ich sagen ich werde am 03.08.09 operiert und ich habe panische angst. Ich habe viel mit krankheiten durchgemacht habe dreimal lympfknotenkrbs gehabt jetzt hat man nach so vielen bestrahlung in der SD zwei knoten links und rechts festgestellt.Nach der Sintigrphie konnte mann feststellen das es weder ein heißer noch kalter knoten ist aber die gefahr das es sich zu etwas bösarigen entwikeln könnte doch sehr hoch sei deshalb muss meine SD beidseitig entfernt werden. Ich wünsche all denen die noch solche operationen vor sich haben viel glück
giusyfruit
am 30. Juli 2009
hallo,
mir steht alles noch bevor.
vor 3 wochen wurde die zyste bei der kontrolle festgestellt.
beim versuch sie zu punktieren hat man festgestellt, dass da
so´n zähflüssiges zeug drin ist. also keine abhilfe mit punktieren.
heute morgen wache ich auf mit starken schmerzen und schluckbeschwerden. der arzt sagt die eine hälfte muss raus 🙁
in 2 wochen fliege ich in urlaub…
kann mir jemand beantworten ob man besser vorher oder nachher operieren sollte. schmerzen hab ich ja jetzt schon…weiter anschwellen wird sie auch.. bin ratlos.
liebe grüße an alle
juliana
am 31. Juli 2009
früher war ich lebensfroh und selbstbewusst als kind! wir sind dann umgezogen.meine mutter hat einen neuen mann kennengelernt. zunächst war er recht nett ,aber dann wurde es von zeit zu zeit schlimmer mit ihm.er hat mich an den ohren gezogen und den hintern versohlt.ausserdem hat er mich angebrüllt und niedergemacht ,mich beleidigt und nicht ernst genommen! dann hab ich mich verändert und bin super vorsichtig mit menschen geworden! hab teilweise bei fremden menschen sprechbarrieren und das ist mir unglaublich peinlich! vor allem bei dates,wenn lange pausen dazwischen sind. nach dem ich diese seite gelesen hab,denke ich ,dass das das noch einigermaßen ok ist,aber ich hab jetzt schon oft versucht das zu ändern-es geht abe rnicht!
HHV-6 und Myokarditis
am 1. August 2009
[…] sein, z. B. bei Diphtherie, Borrelien, Trichinen oder der s
karla
am 2. August 2009
hier steht das drähte und gips gleichzeitig entfernt werden doch bei mir dies nicht der fall….mein gips wurde mir schon früher abgenommen und später wurden dann erst die drähte rausgeholt
anja ramisch
am 2. August 2009
ich bekomme seit über einen jahr um die gegend der hüftgelenke krebsroten bauch u po ,schüttelfrost u sehr hohes fieber kein arzt konnte mir bisher helfen u bestrahlungsazrt meinte es wären nachwirkungen von der bestrahlung u würden nie mehr weg gehen,soll ich mich wirklich den rest meines lebens damit rum quälen bin jetzt 42 …suche hilfe…
paternoga
am 2. August 2009
hallo herr koch,
wenn sie sich von den ärzten mißverstanden oder „tot“ therapiert fühlen,ist dies letztendlich kein wunder sondern…(..). Nicht alternativen helfen, sondern ursachenforschung und dabei hilft ihnen ganz SICHER das verständnis der gnm. lesen sie einfach mal nach und wenn es ihnen gelingt das dort geschriebene auf das wesentliche zu reduzieren und die (leider scheinbar unvermeintliche) polemik weglassen, werden sie schnell wieder unter den gesunden wissenden leuten sein.
hier die eine von vielen seiten….
http://www.pilhar.com/Hamer/NeuMed/Sonderpr/Hormone.htm
mfg
Kylz
am 3. August 2009
Fast alles was da steht is bei mir lol nur ich schwitze da net und zuck rum werd nur rot -_-
Ey hmm mir is es heute auch aufgefallen^^ ich kann schnell freunde finden aber bei mädchen bekomm ich kein wort raus alter schwede.. heute war ich mitm kumpel essen mit 2 mädchen und als mein kumpel und die andere kurz weg sind hab ich nur rum geschwiegen ey das kotzt mich so an -.- ich hätte mir am liebsten ne vodka flasche geholt und auf ex xDD..
achja bin 15 lol männlich^^
falls wer mailen will
wozubrauchichdas@web.de
Barbara Siefken
am 3. August 2009
Hallo!
Ich schreibe gerade für ein Famileinmagazin an einem Artikel über Herzmuskelentzündungen und suche junge Leute, die mir ihre Erfahrungen, Diagnoseverläufe, Ängste schildern!!!
Bitte schreiben Sie an b.siefken@gmx.de.
Danke!
Barbara Siefen
sola
am 3. August 2009
Möchte allen Angsthasen mal etwas Mut machen hier 🙂
Ich war vorher auch sehr nervös. Wurde am 30.07. operiert wegen eines kalten Knotens, der linke SD-Lappen wurde koimplett wentfernt. Die Drainage wurde nach 48 Stunden gezogen (das tut nicht weh!) und am 02.0. durfte ich nach Hause. Meine Stimme ist etwas müde, aber normal, viel reden ist noch nicht so gut. Husten und Niesen ist auch sehr unangenehm, der Nacken ist total ok. Morgenw erden die Fäden gezogen, dann beliebt auch das Pflaster ab. Man sieht schon, dass die Narbe sehr schön wird. Der Hals ist momentan etwas grün und blau und naürlich sehr druckeempflindlich. Wichtig ist, nach der OP Sonne unbedingt zu meiden und nichts Schweres zu heben.
Allen Betroffenen alles Gute!
Marco Mans
am 4. August 2009
Ich hätte da mal ne Frage die mich als Betroffenen sehr beschäftigt!
Ich habe seit über 30 Jahren eine sehr schwer einstellbare Diabete Typ1 erkrankung und dadurch schon einige der oben erwähnten Folgeschäden! Seit etwa 2 Jahren bin ich jetzt Dialysepatient! Und hier viel mir auf das mein Altinsulin (Apidra) nicht mehr nach ca. 15 min beginnt zu wirken, sonder erst lange verzögert (bis zu 3 stunden) anfängt zu wirken!!! Genauso ist es bei Unterzuckerungen! Der Traubenzuck der ja eigentlich sofort wirken soll, braucht mindestens 20 min. (!) Es ist seitdem auch schon desöfteren dazu gekommen das ich bei einer Unterzuckerung Traubenzucker essen konnte und trotzdem ins Koma gefallen bin weil der nicht rechtzeitig gewirkt hat. Wären nicht Familienangehörige oder Kumpels bei mir gewesen hätte ich das wahrscheinlich nicht überlebt!
Wenn Ihr mir eine Antwort oder zumindest eine halbwegs logische Erklärung für dieses Problem und vielleicht auch eine mögliche Lösung dazu geben könntet wäre ich euch sehr zu dank verpflichtet. Denn jeden den ich bisher dazu gefragt habe konnte mir weder helfen, noch machte mann mir den eindruck als würde man mir dieses nicht glauben und das ist mein aller grösstes Problem!!!
Bitte helft mir wenn Ihr könnt!!! Danke Marco
Healthcare community site imedo continues expansion across Europe
am 5. August 2009
[…] imedo’s earlier acquisition of German medical resource site medizin-netz. medsana.ch and medizin-netz will retain their independence but become part of the “imedo Health […]
Healthcare community site imedo continues expansion across Europe
am 5. August 2009
[…] imedo’s earlier acquisition of German medical resource site medizin-netz. medsana.ch and medizin-netz will retain their independence but become part of the “imedo Health […]
Nilya
am 6. August 2009
hallo..
meine mutter leidet seid mehreren jahren an schizophrenie..
leider haben wir als familie im ganz besonderen ich es zu spät bemerkt..
sie war schon öfters in behandlung..
sie nimmt auch medikamente (invega)
Sie hat jetzt vor kurzem einfach aufgehört invega zu nehmen..
ihr gings auch eine zeit richtig gut..
genau wie vor 10 jahren..
aber zu der zeit hat sie auch noch invega genommen!!
sie meinte es wäre wohl es wäre nicht mehr nötig invega einzunehmen..
ich wusste natürlich nicht das sie diese schweren medikamente einfach abgesetzt hat..
aber nun leider ist sie auch wieder rückfällig geworden..
und erzählt die ganze zeit unrealistische sachen..
dabei lässt sie sich total gehen ..
und kümmert sich auch gar nicht mehr um den haushalt oder um unsere familie..
ich versuche sie überall mit zunehmen
ich merke aber das sie das alles gar nciht interessiert und sie auch ga keinen spass hat!!!
wenn wir zu hause sind läuft sie die ganze zeit ganz verstört durch das haus..
und sieht auch ganz nach denklich aus ..
ich persönlich leide extrem unter diesem zustand..
es macht mich richtig fertig sie so leiden zu sehen ..
ich weiß gar nciht was ich machen soll.. 🙁
Katharina Geißler
am 8. August 2009
hallo alle zusammen,ich habe maldurchgelesen was so die symptome einer Herzmuskelentzündung sind,ich war noch nicht beim Arzt und um ehrlich zu sein habe ich auch Angst davor dahin zu gehen…bei mir ist es so,dass ich ständig müde bin, kaffe wirkt beimir auch nicht…in letzter Teit habe ich Schlafstörungen und zwei Tinitus,auch Extrasystolen kann ich oft spüren und bei meinemBlutdruck stimmt auch meistens nichts, die Amplitude ist oft bei 50-60 und das sind definitif keine sportler Werte. Mein größtes Problemist, dass ich mir keine ruhe antuhen kann, so gerne ich auch möchte…ich arbeite als Fitnesstrainer neben meiner Ausbildung zu Sport- und Gymnastiklehrerinn, ich komme jetzt in dritte Lehrjahr und stehe kurz vor dem Ende.
Ich habe jetzt auch schon einen Termin bei meine Hausarzt gemacht,der ist immer vollmit Patienten und so muss ich noch zwei Wochen weiter warten und arbeiten und mich sportlich betätigen….vielleicht sind meine symptome ja auch „nur“ Burnout symptome….
Kennt sich irgendjemand gut aus oder gibt es hier einen Fachmann der das ließt…ich würde mich sehr über eine Rat freuen….
Alles liebe euch allen, Katharina
S-Tochter
am 9. August 2009
Hallo
meine Schwiegermutter (80) leidet seit Monaten an dem Gefühl kalte Füße und Beine bis übers Knie zu haben. Sie kommt nicht zur Ruhe, weil in dem Moment, wo sie sich hinlegt oder sitzt sofort die Schmerzen beginnen…dabei fühlen sich die Beine äußerlich warm an. (es liegt nicht an den Gefäßen, sagt der Arzt)
Könnte es sein, dass diese Krankheit dahinter steckt?
Ihr HAusarzt weiß keinen Rat. Die Psychologin hat ihr nach Anitdepressiva und Schlafmittel jetzt ein Parkinsonmittel verschrieben. Aber sie selbst hat nicht das Gefühl, dass das wirklich das richtige ist…
Welcher Arzt kann uns helfen?
Bin für jeden Rat dankbar!
S.T.
ChrissyJuhu
am 10. August 2009
hallo,
bei mir wurde am 30.07.09 die gesamte SD operiert. Seither bin ich heiser und ich frage mich, wie lange das andauern wird!? Der Arzt meinte, ich könne ruhig reden, so viel ich möchte. Das strengt aber sehr an. Außerdem habe ich das Gefühl, einen Golfball im Kehlkopf zu haben. Die OP an sich ist gut verlaufen.
Allen Betroffenen toi, toi, toi..
Filiz
am 13. August 2009
Hallo Leute
Wie schon am 30.07.09 geschrieben habe ich am 03.08.09 die O.P. gehabt beidseitige entfernung und ich muss zur erleichterung sagen habe es mir viel schlimmer vorgestellt klar das mann schmerzen hat aber als ich mich so bisschen im internet schlau machen wollte wie so eine o.p funkioniert und was die nachfolgen sein können habe ich es ehrlich gesagt bereut das ich vor der o.p zu viel erfahren habe ich muss dazu sagen jeder mensch ist anders jeder körper reagiert anders und zu meinem glück muss ich sagen es war ein gutartigen tumor. Also an alle die wie ich sich schlau machen wollen und sich vor der o.p nur unnötig kaputt machen es ist nicht so schlimm wie mann denkt ich sag immer es könnte noch schlimmer kommen und ich weis wo von ich rede
liebe grüße Filiz
H.Sch.
am 13. August 2009
Sehr geehrter Herr Dr. Wallny,
Ihre Seite ist wirklich informativ, da auch für Laien wie mich verständlich. Weiter so!
Meine Kreuzband-OP (Ersatz ist die Semitendinosissehne) liegt drei Wochen zurück. Der (vollständigen) Genesung schaue ich von Tag zu Tag optimistischer entgegen (wenn das überhaupt noch möglich ist), wozu Ihr Beitrag einen weiteren Anteil geleistet hat. Aber stutzig geworden bin ich beim Lesen über Ihre Auffassung, dass eine 6-Wochen-Genesung „lobenswert“ ist. Ist das tatsächlich so? Oder führt eine langsamere Vorgehensweise zu langfristig besseren Ergebnissen? Nur für den Fall, dass Fragen überhaupt erlaubt sind und beantwortet werden 🙂
Vielleicht ist auch interessant für Sie zu wissen, dass vordere Kreuzbänder auch im Standbein bei Fußtritten (im Kampfsport) reißen. Aber sicher wussten Sie das schon.
hanni
am 14. August 2009
Hallo!
Bin heute aus dem KH entlassen worden. Ganze Schilddrüse am Montag raus, Fäden heute gezogen bekommen. Habe schiss,nicht das es aufgeht.
Schluckbeschwerden, Nackenschmerzen…aber alles sonst okay, auch die Stimme!!!! Bin leicht erkältet…das ist natürlich nicht so schön, wegen Husten und Niesen. Hab dann immer Panick das was aufplatzt 🙂
Wie lang darf ich denn nix heben? Und wieviel Kilo ca.??
sabine treml
am 15. August 2009
Hallo,
ich leide schon seit ca. drei Jahren an Eisenmangel unde habe jetzt sozusagen den tiefpunkt erreicht(wurde diagnosdiziert). Mittlerweile habe ich sehr viele mangelerscheinungen wie müdigkeit sowieso, antriebslos zungenbrennen kribbel am ganzen körper herzrasen bei geringer anstrengung usw. vertrage keine Eisentabletten auch kein flüssiges. meine ärztin rät mir jetzt unbedingt eisen über die venen zuzuführen. wie wirkt sich das aus ist mir dann auch so schlecht das ich mich übergeben muß, bitte um rat, danke im voraus
liebe grüße
Sabine
Evelyn
am 15. August 2009
Hallöchen,
also ich bin Evelyn, noch 17 Jahre alt und habe auch dieses gewisse Problem der Schüchternheit.
Ich hab schon oft zu meiner Mum gesagt: „Ich würde so gern mal auf Leute zugehen, ihnen das sagen was ich denke und fühle, meine eigene Meinung vertreten mit einem Selbstbewusstsein“
aber selbst wenn ich mir einrede das zu wollen, hab ich keine Chance, das klappt einfach nicht. Das geht nicht!
Ich weis echt nicht woran das liegt….
Ich bin eine Person, bzw. ein Mensch, ich muss mir in einer sache 10000 %ig sicher sein um es selbstständig mal erledigen zu können, ohne dabei groß nachdenken zu müssen!
Und auch das ist ein Problem, welches mich persönlich belastet.
Ich denke immer und immer wieder viel zu viel nach. Ich mach mich damit selbst verrückt. Und das einreden hilft dabei wieder nicht. Ich kann mir selbst sagen was ich will, meine Schüchternheit und Hemmung gegenüber anderen bzw. fremden Menschen ist immer da!!!!
Erst wenn ich das gefühl habe, ich werde nicht beobachtet, bzw. ich werde gemocht, verstanden und akzeptiert wie ich bin, kann ich so langsam…….gaaaaanz langsam aus mir raus kommen! aber das dauert!
Wenn jemand Tips hat und mir sagen kann, was ich tun könnte, bitte meldet euch bei mir! Bitte!
ZUmal ich im Januar nächstes jahr ne lehre anfange, will ich da doch wenigstens von anfang an aufblühen, und nicht erst im laufe der zeit, das kommt doch blöd, oder?!
Bitte meldet euch ebi mir
–> evelyn_uhl@yahoo.de
danke!
liebe grüße,
Evelyn
Melissa
am 16. August 2009
Hallo, ich selbst bin Leistungssportlerin und habe einen Blutdruck von 115/90, mein Hausarzt sagte dieser wär Optimal, doch frage ich mich jetzt ob dies der Richtigkeit entspricht?
Hoffe auf Antwort
Mfg Melissa
Sandy
am 16. August 2009
Ich habe die OP am 19.08.09 vor mir, also in 3 Tagen. Ich habe Morbus Basedow nach der Schwangerschaft bekommen.
Habe jetzt auch ein wenig gelesen, wollte eigendlich nicht aber der Mensch ist ja neugierig:)
Habe echt Angst-meine erste Vollnarkose, dann bin ich sowieso ein Fimchen was so Nadeln und co angeht:. Mir machen einige Berichte im Internet schon ein wenig mehr Angst. Mir soll wohl der rechte SD Lappen entfernt werden und links schauen sie sich dann aber auch direkt an. Ich geh ins Maltheser Bonn und hoffe, dass alles gut geht. Meine 10Monate alte Tochter kann ich bei meiner Mutter unterbringen, die jetzt Gott sei Dank Urlaub hat.
LG Sandy
Hartwig Mostert
am 18. August 2009
Sehr guter, auch für Laien verständlicher, Beitrag. Vielen Dank.
Ich wurde vor etwa drei Jahren am Darm operiert. Meine mich, vor allem optisch, störenden Veränderungen am „äußeren“ Annus habe ich jahrelang ignoriert. Auch mein Hausarzt fand daran nichts besonders schlimmes. Beschwerden hatte und habe ich kaum. Nicht mehr als jeder gesunde Mensch. Vor drei Jahren hat es dann öfter und länger geblutet. Frisches, helles Blut. NICHTS SCHLIMMES. Auf die nötige Untersuchung beim Spezialisten musste ich 9 (in Worten „neun“) Monate warten. Der Termin wurde dann kurz bevor er stattfinden sollte, noch einmal um einige Wochen verschoben. „da geh ich gar nicht erst ran, wir sehen uns in drei Tagen im OP“ war dann die erste Diagnose des Spezialisten, Proffessor Haase. Kurz vor Krebs war die Diagnose nach der OP. Ein Taubenei wurde entfernt… „Wir wissen sicher, dass soetwas bösartig geworden wäre“. Heute war ich beim Arzt. Manchmal kann ich nicht richtig, sie wissen schon, aber nie ist es zu hart, eher zu weich. Mein Hausarzt war sehr sicher, es sind Divertikel. „das hat der Clown damals gar nicht untersucht, da hab ich mich damals schon drüber geärgert“. Hat er mir auch gesagt, ich erinnere mich. Und nix ist passiert.
Verdammt noch mal… Da war doch schon mal was. Und nie hatte ich, für mich, ernsthafte Beschwerden. Aber, darf man mit einer solchen Vorgeschichte behandelt werden, wie jemand der nie was hatte?
„Gesundheitsreform“ in allen Ehren, aber nicht auf Kosten der Kranken
Maria Holling
am 20. August 2009
Hallo,
mein Mann hat Wundrose un das seit 3 Wochen für 2 wochen hatte er ein
Antibibotikum. Ist nicht besser geworden. Er hat 5 Tage ausgesetzt,
da er wegen seiner neuen Arbeit so spät nach Hause kam. Nun nimmt
er wieder welche.
Geht weiter als Schreiner arbeiten, da er 2 Monate
ohne Arbeit war.
Jetzt hat er so eine Blase im Bein und ich sage immer
wenn es so weiter geht platzt sie. Er hat auch vorher mit dem Fuß Durchblutungsstörungen, und guckt auch gern ins Glas.
Ich habe Angst, daß es nicht mehr weggeht – habt Ihr einen Rat?
Maria
Zin zin
am 21. August 2009
Das ist zu kooomplierieeetr! ich kapier das nich O.o
Rebekka
am 22. August 2009
Bei mir ist die Schüchternheit sehr schlimm. Ich rede in der Schule kaum mit Anderen und habe auch keine richtige Freunde. Manche meine Klassenkammeraden nutzen diese Gelegenheit noch richtig aus in dem sie z.B mein Füller ausleihen und nicht mehr zurück geben. Ist schon ofter passiert. Ich traue mich nicht sie mal anzusprechen!
Außerdem bin ich in Sportunterricht sehr schlecht und die Jungs in meiner Klasse lachen mich noch aus dann werde ich rot. Na toll -.-
Ich.
am 23. August 2009
Ist das normal?
Mein Arzt hat mir vor einem Jahr gesagt, man bekomme das Pfeiffersche Drüsenfieber nur einmal und dann sei man imun dagegen. Jedoch habe ich jetzt, nach einem Jahr, wieder das Pfeiffersche Drüsenfieber. Nur, Gott sei Dank, nicht so stark wei beim letzten mal. Da musste ich sogar in’s Krankenhaus.
Gibt es öfter diese Fälle?
Ich würde mich über eine Antwort sehr freuen.
Jürgen Heinrich
am 23. August 2009
Hallo,
ich habe mir vor 6 Wochen die Achillessehne gerissen. Das Ganze passierte im Urlaub auf Mallorca beim Fußballspielen durch Fremdeinwirkung (Tritt von hinten in die Ferse). Ich muß dazu sagen, das ich seit 20 Jahren regelmäßig Sport treibe (Volleyball) und eigentlich nicht so empfindlich bin…!
Die Beschreibung auf dieser Seite war für mich sehr verständlich und gut nachzuempfinden. Ich habe übrigens besagten Spezialschuh von „Orthotech“und bin damit sehr zufrieden. Die Beweglichkeit und Mobilität ist den Umständen entsprechend sehr gut und die restliche Muskulatur bleibt weiterhin in Bewegung und wird gefordert. Die Wundheilung hat gut geklappt und ich bin ganz zuversichtlich, diese – für mich Horrorverletzung – im Weiteren gut zu überstehen um auch wieder meiner Leidenschaft; dem Skifahren in Zukunft zu fröhnen. Das Volleyballspielen liegt erst mal auf „Eis“ doch auch das sollte wieder möglich sein aber alles zu seiner Zeit. Momentan macht es mir großen Spaß, mit meinem Stiefel Fahrrad zu fahren und jeden Tag kleine Fortschritte bei der Heilung zu sehen.
Ich wünsche keinem diese Verletzung aber sollte es passieren dann gibt es Hilfe und das beruhigt…
Noch vor 15 Jahren musste man in diesem Fall einen Gips bis zur Hüfte für 6 Wochen tragen.
Viele Grüße Jürgen H.
Trabi
am 24. August 2009
Hallo bin 19 jahre alt ich glaube ich bin dauerhaft Schüchtern,
auch wenn es sich besonders stark ausprägt wenn mädchen in meiner nähe sind
dann fang ich an zu schwitzen, werde leise und atme schwer.
hatte auch noch nie eine freundin weil ich nicht unter menschen gehe da ich das gefühl habe das mich alle anschauen
ein kloß im hals und flimmern im bauch habe ich immer
habe mal probiert die angst zu bekämpfen und habe ein mädchen gefragt ob sie mal was unternehmen will in der hoffnung das daraus was wird aber nach der abfuhr bin ich sofort weg von den ganzen leuten gegangen(habe sie gefragt als kein anderer da war)
mit freunden kann ich auch nicht darüber sprechen obwohl sie mir alles anvertrauen traue ich mich nicht in der angst das sie mich hinter meinem rücken auslachen
hoffe das mir jemand tipps geben kann wie man das überwindet
Trapp2@GMX.de
Mumba
am 26. August 2009
hi an alle (gleichgesinnten)
ist mal erfreulich, (naja eign icht,..) dass man leute trifft,
denen es genauso geht. =)..=(
bei mir ist so:
ich hab kein problem frauen anzusprechen, hab auch relativ viele freundinnen und mit den frauen kann ich auch sehr gut smal-talk führen (wenn ich sie entweder noch gar nicht kenne oder weiß dass die keine tussis sind die nicht rumlästern), naja bei männern bzw typen, da fangen schon meine probleme an. wenn es jetz typen/männer sind, die nicht mein typ sind und die „meiner meinung“ nach eben nicht so toll aussehen, eher schlecht, kann ich die ansprechen und mit denen (schon)reden.
aber wenn ich da zb in der bahn ein typ sehe der toal gut aussieht fangen die probleme an. ich gucke grade aus und trau mich nicht mal den anzuschauen! naja, heimlich schaue ich den natürlich an, sonst wüsst ich ja nicht wie er aussieht^^. aber reden kann ich gleich vergessen, das geht bei mir gar nicht.wenn er mich anlächelt, versuche ich zurückzulächeln, aber ich glaub das sieht man gar nicht, weil das eher so ein zucken ist und dann schau ich auch gleich wieder weg. und wenn jetzt eine freundin dabei ist, neben mir sitzt zb die gleiche situtaion besteht, : ich sag zb:“ oah guck mal der sieht ja hammer aus!!“ und meine freundin:“ja ich spreche ihn für dich an“, dann werd ich total ernergisch, reiß sie irgendwie am hemd und sag leise:“nein!!wehe du machst das!“ und schau böse und anflehend. naja das passiert so gut wie immer, kein wunder dass es auch so gut wie nie zu nem gespräch kommt..=( danach bin ich stinksauer auf mich und beleidige mich selber warum ich mich immer so blöd verhalte. das hört sich echt krass an, ist aber ziemlich stressig und quälend..=(…
das mit den schwitzigen händen, herzplopfen, nicht wissen wo man hingucken soll, nicht wissen ob oder wie man scih bewegen soll und schlucken treffen bei mir ebenfalls zu. dazu kommt, besonders tritt das auf in einer bestimmten situation, wenn viele leute um mich herum sind.(komischer weise, bin ich bei freunden die ich kenne ganz anders. ich bin dann eher das gegenteil als schüchtern. bin eher ein „freak“/rebell,mach immer witze, lach viel und mit mir kann man dann auch viel scheiß machen^^wenn ich den leuten vertraue xD)
ich sehe ohne angeben zu wollen, wirklich nicht schlecht aus, andere jungs sagen auch, ichs eh gut aus oder was ich so zu hören bekomme hübsch und so, aber trotzdem weiß ich nicht wie ich mich da überwinden könnte. bitte um ratschläge die hilfreich sind! danke =)
wenn jm mit ratschläge geben kann, hier meine email:
wooden@web.de
Silvia
am 26. August 2009
Ich habe mir über dieses Thema schon öfters Gedanken gemacht,und würde es begrüßen,schüchterne Menschen egal ob groß oder klein einfach so zu nehmen,wie sie sind. Es gibt nun mal aufgewecktere und zurückhaltendere bzw. schüchterne Zeitgenossen.Mich hat es schon immer gestört,Schüchternheit als krankhaft oder unnormal abzutun.Wundert es eigentlich,wenn ein Kind, dass in der Schule dauernd zu hören bekommt: Du bist zu ruhig, zu schüchtern ect.,sich dieses noch mehr zurückzieht und unsicherer wird?Ich denke,wenn man schüchterne Leute ob in der Schule oder im Berufsleben ganz normal miteinbezieht,ohne ständig ihre Schüchternheit zu thematisieren, geht der Eine oder Andere mit der Zeit vielleicht von sich aus auf andere Mitmenschen zu.Auch Eltern werden unsicher gemacht,und geben diese Botschaften an Ihre Kinder weiter,weil sie sich einreden lassen,das Kind müsste anders werden.Genau solche Sätze habe ich auch über mein Kind hören müssen.: Er ist zu ruhig, muss mehr aus sich rausgehen,sonst geht er unter. An einem von manch anderen Elternsprechtagen dann, als ich einer Lehrerin von meinem Sohn berichtete,die anderen lehrer sagen alle,er sei zu ruhig,meinte sie: Lassen Sie sich nicht verrückt machen,er macht seinen Weg schon.Für sie ist er sogar ganz offen ,auf seine Art.Sie ist Kunstlehrerin,und betrachtet Menschen auf eine andere Weise.Das war die einzige Lehrkraft,die jemals so etwas gesagt hat.Ich ging mit einem sehr guten Gefühl aus diesem Raum.
Bandscheibe-Beschwerden, Myome oder Mandelentzündung ohne OP überwinden – Kuren in Tschechien » Beitrag » Reiseinfos und Berichte für Wellnesshotels sowie Kuren in Polen, Deutschland, Österreich
am 28. August 2009
[…] hat man immer die Myome operiert. Auch die gutartige Geschwülste wurden bekämpft und die Gebärmutter […]
nora frey
am 29. August 2009
Gut aufgebaute Seite, hat mir viel an Info gebracht. Danke
Uli
am 1. September 2009
Hallo, Noch-Leidende,
vielleicht bin ich hier der Exot, aber ich kann von mir behaupten, meine Schüchternheit zu großen Teilen überwunden zu haben. Man kann es auf einen kurzen Nenner bringen: Mit dem Kopf werdet Ihr die Schüchternheit nicht überwinden können.
Schüchternheit ist ein Gefühl. In jeder Situation, in der man sich befindet, fühlt man irgendwas. „Nichts fühlen“ geht nicht! Da gibt es eben Situationen, die sind angenehm, weil diese Situation eben mit einem angenehmen Gefühl verbunden ist. Aber es gibt eben auch Situationen, da ist ein negatives Gefühl (eben Angst oder Schüchternheit) vorhanden.
Das hat man irgendwann einmal unbewußt gelernt. Beispielsweise von den Eltern oder anderen Menschen abgeschaut. Die Frage ist jetzt: Kann ich die Schüchternheit in schüchternmachenden Situationen bewußt weglernen?
Eindeutige Antwort: JA!
Allerdings nicht durch Lernen im herkömmlichen Sinne, sondern durch Übung. Wie ist das gemeint?
Beispiel: Ich benötige ca. 2 Minuten, um jemand zu erklären, wie man Fahrrad fährt. Das klingt etwa so:
Auf den Sattel setzen,
Hände an den Lenker,
Füsse auf die Pedale, und:
Lostreten!
Was glaubt Ihr: Würde es etwas bringen, dem „Fahrrad-Lehrling“ einen Tag Frontalunterricht zu geben (also auf der zu Bank sitzen und sich etwas vom Fahrad-fahren erzählen zu lassen)? Ich glaube, da sind wir uns einig: Es würde überhaupt nicht bringen! Man muß das Fahren üben!
Genauso funktioniert es mit den Gefühlen. Ich würde mich hier nicht zu Wort melden, wenn ich es nicht schon mehrfach bei mir mit Erfolg ausprobiert hätte. Man muss dazu seine Phantasie nutzen. Geht einfach in Gedanken die angstmachende Situation so häufig durch, bis die Schüchternheit weg ist.
Ich habe, weil ich weiss, dass es viele Menschen gibt, die unter dem Problem leiden, das Buch „Schüchternheit ablegen und Angst überwinden“ geschrieben, das man kostenlos und unverbindlich aus dem Internet herunterladen kann. Dort findet Ihr meine ganzen Erfahrungen und ich weiß genau, dass es funktioniert. Hier der Link zum Buch
Schüchternheit ablegen und Angst überwinden.
Seid hier mal nicht schüchtern, schaut einfach mal vorbei und ladet Euch das Buch auf Euren Rechner. Vielleicht habt Ihr auch die Erfolge, die ich schon seit Längerem geniesse. Ich wünsche es Euch von ganzem Herzen.
Viel Erfolg
Uli
Silke Krakau
am 4. September 2009
Hey,wenn da was im Körper ist,was da nicht rein gehört,raus damit! Mir wird am nächsten Donnerstag mein linker Schilddrüsenlappen rausgenommen. Ich habe ein 2cm grosses Adenom. Und bin froh ,wenn ich das los werde! Es schnürt mir allesim Hals ab. In Urlaub würde ich nicht fahren,erst operieren lassen! Ich bin Krahkenschwester und habe viele dieser OP’s erlebt und bis auf einen ganz kleinen Teil verlaufen alle sehr gut! Nur Mut!!!! Ganz Liebe Grüsse Silke
mutti
am 4. September 2009
Hallo,
mein 21 jähriger Sohn leidet an einer paranoiden Schizophrenie und ist seit Ende 2007 in einer geschl. Psychiatrie.
Hinzu kommt, dass mein Sohn ansolut nicht krankheitseinsichtig ist, was alles nur noch erschwert. Durch die Medikamente wie Leponex etc. hat er 60 kg zugenommen. Er entwickelt richtige Fressattacken, z.Zt. muss er aber Diät halten und hat ca. 10 kg abgenommen.
Ich kann nur sagen, dass es nicht einfach ist mit dieser Krankheit umzugehen.
Oft erhält man Rückschläge und man steht hilflos daneben und kann nichts tun.
Und seinen geliebten Mitmenschen, vor allen sein eigenes Kind, nicht helfen zu können, nicht zu wissen wie es mal weiter geht macht mich unendlich traurig.
Grüße an alle.
florian
am 5. September 2009
hallo,
meine Großmutter hat nunmehr seit eineinhalb jahren verstärkt schmerzen die ihr das leben schwer machen, die schmerzen konnten mal kurzzeitig ausgesetzt werden (ca. 5 wochen) und sind nun wieder da.
Nun ist der verdacht auf Fibriomyalgie da.
allerdings haben wir das problem das meine Großmutter nur ncoh eine arbeitende niere hat und somit z.b. keine Opiate nehmen kann.
Hatt jemand erfahrung mit dem Fibrio-Syndrom hinsichlich nierenpatienten?
Da meine Großmutter den ärzten nur noch unter vorbehalt traut währe ein rat sehr hilfreich.
vielen dank
Ralf
am 6. September 2009
Ich habe mit über 30 das Pfeiffersche Drüsenfieber bekommen. Zu ANfang wusste ich ja garnicht was das für eine Krankheit war. Der Heilungsprozess hat bei mir sehr lange gedauert, ich war erst nach einem Jahr wieder komplett fit !
Durch meine Recherchen im Internet habe ich auch gelesen,d ass es keine Immunisierung gibt und man das Pfeiffersche öfters bekommen kann.
Auch heute noch, machen mir körperliche Anstrengung sehr viel aus und ich führe das immer noch auf die damaliger Erkrankung zurück.
So ganz so harmlos wie man denkt, ist sie meiner Meinung nach nicht.
Epilepsie durch Amalgam
am 7. September 2009
Was halten sie von denm Thema: Amalgam als Auslöser für epileptische Anfälle?
MfG
Roland Rose
Maria
am 8. September 2009
Hallo,
also ich werde am kommenden Dienstag operiert und habe panisch Angst davor. Vor allem nicht schlucken oder atmen zu können, da bekomme ich Panik 🙁 . ich habe eine Zyste vor der Schilddrüse liegen die alle 4 Wochen mit glasklaren Wasser gefüllt ist (ca. 22ml) und mir das Atmen und Schlucken erschwert. gestern war ich zur Voruntersuchung und mein Arzt meinte der rechte Lappen wird entfernt. ich dachte ich werde etwas Halsweh haben und nach ein paar Tagen ist alles vorbei aber nach den Kommtentaren hier könnte es länger dauern ?!?!? Könnte aufbauende Worte gebrauchen 🙁
LG
Maria
Lars
am 9. September 2009
Servus,
auch mich hat das Pfeifrische Drüsenfieber erwischt mit Herzbeteiligung. Herzkammer vergrössert, zwar nicht viel, aber irgendwie doch viel, sodass mich die Ärzte mit Betablocker behandelten.
Dies fing alles erst an, als ich während einer Autofahrt mit meinen Chef ein starkes kribbeln in beiden Armen und Beinen verspürte.
Dann fing der Leidensweg erst richtig an. Beschwerden im Unterbauch rechts. Blinddarm ist schon raus, aber die Schmerzen waren fast die gleichen. Darmspiegelung bekommen und nichts gefunden. Schmerzen kann man nur mit Perenterol aushalten. Dann immer wieder Schwindelgefühle, die mal stark mal ohne grosse wirkung vorhanden sind. EKG und BelastungsEKG sowie Spirograph brachten keine Beweise das das Herz oder Kreislauf betroffen sind.
Dann eines morgens stand ich auf und es drehte mich immer nach links. Auf zum Orthopäden. Der Rücken tat mir eh schon weh also war der weg nicht umsonst. Hals und Rücken eingerenkt, kein nach links drehen mehr.
Dann immer wieder diese Engegefühle in der Brust, auch öfters heftiges Stechen was auch wieder weg geht.
Das wäre alles nicht so schlimm. Das was mich wirklich Belastet ! ist dieses Schlagen vom Herz. Es schlägt schnell mit heftigen Schlägen bis in den Hals ( Puls 120-130 in Ruhe ) Jeden Abend wenn ich ins Bett gehe hab ich einen Puls von 100 der sich nur, wenn ich auf den Rücken liege VIELLEICHT beruhigt. Meistens bleibt er schnell bis ich einschlafe, was manchmal dauern kann.
Kurios an der ganzen Geschichte ist, das alles dies immer in Ruhe, also nach der Arbeit und am Wochenende passiert. Während meiner Tätigkeit als Heizungsbauer, habe ich nur diesen Schwindel, was zwar beängstigend ist, wenn man auf dem Dach arbeitet, aber man sich langsam daran gewöhnt.
Sodala nun hab ich mir mal was von der Seele geschrieben.
Diese Geschichte begann Feb. 2009 bis jetzt. Das Pfeifrischen Drüsenfieber muss ich mir gegen Dez. 2008 geholt haben, nach meiner Mandeloperation die auch nicht erfreulich war wegen Nachblutungen, aber dies ist ein anderes Thema.
Ich hoffe das ich bis Feb 2010 wieder soweit auf dem Dampfer bin, dann ich ohne Beschwerden wieder alles machen kann.
Gruss Lars
Ket H
am 9. September 2009
Sehr geehrte Frau Dr. Martin,
ich (26 Jahre) wurde fast zwei Jahre lang von der Familie meines Freundes gemobbt. In meinem Beisein über mich lästern, kein Gruß, keine Glückwünsche zum Geburtstag, hinter meinem Rücken über mich reden, schlechtmachen bei Freunden, die ganze Palette quasi. Bei einem einberaumten Klärungsgespräch wurde mir ins Gesicht geschrien und gespuckt, mein Freund stand tatenlos daneben und stand auch sonst nie hinter mir sondern hat auch noch meine Geheimnisse verraten und ist mir in den Rücken gefallen, als ich mich verteidigen wollte. Auf die Frage, was ich falsch gemacht habe kam nur „wir können mit dir nichts anfangen und wollen nichts von dir wissen“. Ich war also plötzlich der Fußabtreter obwohl die ersten beiden Jahre alles recht harmonisch war. Dann habe ich noch ca. 8 Monate alles ertragen müssen, da ich gerade in der Probezeit eines neuen Job war. Er ist Nachts nach seiner Arbeit heimlich zum Bruder gegangen und hat mir am nächsten Tag Lügengeschichten erzählt. Es ist soviel demütigendes passiert. Nun habe ich Angst, dass meine zwischenmenschlichen Beziehungen immer so werden. Ich merke, wie ich nur noch ein Schatten meiner selbst bin. Sehr verunsichert im Umgang mit anderen Menschen. Ich will natürlich alles richtig machen, damit das nicht nochmal passiert. Doch gestern habe ich gelesen, dass es auch falsch ist alles richtig machen zu wollen und man somit wiedermal die Vorlage zum Mobben bietet. Ich bin vor 7 Jahren umgezogen, habe keinen guten Freundeskreis aufbauen können, da die Beziehung mich so schwach gemacht hat und ich am liebsten nur noch schlafen/verkriechen wollte. Ich bin ansonsten sehr froh, dass ich „nur“ unter Haarausfall und Schwäche litt/leide, da ich gelesen habe, dass noch viel schlimmere Krankheiten auftreten können. Ich denke trotzdem über eine Therapie nach die mir mein Selbstvertrauen wiedergibt, gibt es da etwas passendes?
Ich bitte um Ihre Hilfe und Tipps, was ich tun kann, damit ich diese Last aus den letzten Jahren loswerde. Vielen Dank schonmal vorab!
Mit freundlichen Grüßen, Ket H
lulu
am 10. September 2009
Hi
ich bin 12 und ich melde mich im unterricht selten aber wenn dann schäme ich mich für das was ich gesagt habe,auch wenn es richtig war.
Wenn ich mich melde dann ziehe ich immer wider zurück und ich kann mich innerlich nicht recht entscheiden ob ich mich melden soll oder nicht.Ich verstehe mich ja mit einigen aus meiner Klasse aber selbst denen etwas zu sagen ist schwer in der Schule,aber zu hause kann ich quatschen wie ein wassserfall.
Aber früher konnte ich auch in der Schule quatschen wie ein wasserfall,sogar mit den Lehrern.
Vielleicht klingt das so als wüde es an der schule liegen aber auf der straße ist es auch so.
Überall wo andere menschen(auser Familie)sin verstecke ich mich lieber und spiele stilles mäuschen in der Ecke.
Und immer wenn ich angemotzt werde von anderen (auser Familie)wird es noch schlimmer und ich überlege dann tagelang was ich falsch gemacht habe.
Yvonne
am 11. September 2009
Hallo,
ich werde am 29.09. operiert, wahrscheinlich kommt die ganze Schilddrüse raus und ich muss sagen: Ich kann es nicht mehr abwarten. Im Krankenhaus war ich schon oft und sowas steh ich da auch noch durch.
Meine Werte sind zwar ok, aber ich hab eine 3 mal so große Schilddrüse (besonders rechts) als normal. Schluckbeschwerden und auch andere Beschwerden sind danach hoffentlich weg.
Wovor ich nur Respekt habe sind Nadeln (freu mich schon auf die Narkose…) und ich habe hier oft gelesen, dass die Patienten nach der OP noch zugenommen haben. Oh je oh je, dabei will ich abnehmen.
Gruß
Yvonne
mutti 2
am 13. September 2009
Hallo guten Tag,
ich habe gerade den Beitrag von Mutti gelesen. Mein Sohn ist 33 Jahre alt und hat ebefalls paranoide Schizophrenie und ist zur Zeit wieder mal ohne Behandlung. Er ist ein total Verweigerer und war schon mehrfach zwangsweise eingewiesen worden.In der Klinik bringt man ihn für eine Weile dazu die Medikation einzuhalten, aber nach ca. 6 Monaten bröckelt die Einsicht langsam wieder ab. Vor 1 1/2 Jahren trat er 3 Wohnungstüren ein um jemanden zu „retten“. Das hat nun die Konsequenz, daß er zwangsgeräumt wurde und obdachlos ist. Wir haben es nochmal versucht und ihn aufgenommen. Es ging aber nach 1 Woche nicht mehr. Wir mußten ihn mit polizeilicher Gewalt aus dem Haus bringen lassen. Das alles tut sehr weh. Es hat nichts damit zu tun, daß man sein Kind nicht mehr liebt. Aber nach 12 Jahren Krankheit ist man so kaputt, daß es sich zu überlegen gilt, ob man so weitermachen will, oder sich nach und nach eine gewisse Distanz schafft um selbst zu überleben oder mit ihm unter zu gehen.
Wir haben ihn immer und immer wieder aus der SCH…… geholt. Wenn er sein Geld verplempert hatte sind wie mit Lebensmittelspenden und Mittagessenspenden eingesprungen. Seine Wohnung habe ich sauber gehalten, da er damit überfordert war. Wir wurden immer mehr seine Lebensversicherung und das hat er reichlich ausgenutzt, ja er fordert das nun ein. Er hatte Angebote in eine betreute Wohnmaßnahme zu ziehen, was er auch ursprünglich wollte. Im letzten Moment hat er abgesagt, weil da ja lauter psychisch kranke Menschen sind und er ja scheinbar nur unter Fußpilz leidet. Die Alternative ist nun Obdachlosigkeit. Das Leiden und Ängstigen hat für meinen Mann und mich noch lange kein Ende. Aber wir kommen immer mehr zu der Einsicht, daß wir mit unserer ewigen Rücksichtnahme und Hilfeleistung unserem Sohn eher geschadet haben. Vielmehr sollte man Grenzen setzen und für sich und dem Angehörigen sagen, bis hier und nicht weiter oder man wird zum Sklaven der Krankheit!
Schubii
am 14. September 2009
tolle seite, sehr informativ =)
Anna Danner
am 14. September 2009
Ralf hat Recht. So harmlos ist die Krankheit wirklih nicht. Freund von meinem Enkel hat gerade sein Bruder durch sie verloren. Am Freitag wird er beigesezt.
BettMan
am 14. September 2009
Hallo Lars !
Bist Du Dir sicher das es sich nur um Pfeiffersches Drüsenfieber handelt ?
Hat Dich in den letzten Jahren mal ne Zecke gestochen?
Könntest vielleicht auch ne verschleppte bzw. chronische Borreliose haben …
Lass das mal Testen ! Am besten bei einem Spezialisten …
Normale Hausärzte sind oft mit dem Nachweis chronischer Borreliose überfordert …
Liebe Grüße BettMan … 😉
Renate
am 15. September 2009
Hallo Leute!
Meine OP ist jetzt ganze 11 Wohen her, ganze SD raus.
Mir geht es gut, habe sogar schon 1 Turnier getanzt.
Also nur Mut.
Liebe Grüße Renate
dpoge
am 16. September 2009
habe den eintrag „bandverletzungen am sprunggelenk medizin-netz vom 230806“ als patient gelesen und fand die darstellung sehr verständlich und ausreichend. habe mich genügend selbst informieren können, habe einiges für mich gelernt und wurde so behandelt und informiert während der untersuchung von meiner ärztin. gruß und danke herrn dr. med. joachim breinig. berlin 150909
dpoge
am 16. September 2009
habe den eintrag „bandverletzungen am sprunggelenk medizin-netz vom 230806“ als patient gelesen und fand die darstellung sehr verständlich und ausreichend. habe mich genügend selbst informieren können, habe einiges für mich gelernt und wurde so ähnlich behandelt und informiert während der untersuchung von meiner ärztin. gruß und danke herrn dr. med. joachim breinig. berlin 150909
Sybilla Kraft
am 17. September 2009
Bei mir wurde kürzlich CLE/SLE diagnostiziert, und ich wäre über jeden Rat sehr dankbar. Außer einer kleine Hautstelle am Finger habe ich bisher keinerlei Beschwerden. Nur leide ich mitunter sehr stark an Raynaud , wobei meine Finger weiß, steif und taub werden. Beim Einkaufen in kühlen Läden muss ich Handschuhe tragen. Hoffe auf Ratschläge, Sybilla Kraft
Lars
am 17. September 2009
Hallo,
öhm laut Bluttest war es das Pfeiffersche Drüsenfieber und die Herzkammer war auch erweitert. Werde mal meinen Internisten zu rate ziehen.
Zeckenstich nie gesehen, meine Frau auch nicht.
Aber wäre das nicht im Blut trotzdem bei Borreliose ne entzündung zu sehen ? Wenn ja ich habe keine.
Gruss Lars
Mohamed O.
am 18. September 2009
Guten Tag,
also ich gehe mal direkt auf mein Problem ein und zwar hab ich mittlerweile seit ca.6-7 Monaten Probleme mit meiner Achillessehne der erste Arzt hat mir Einlagen verschrieben und eine sogenannte Kältetherapie (das war ein großer Föhn aus dem kalte Luft rauskam -30 C°) hat absoult nix gebracht. War dann bei einem anderen Arzt er hat meine Sehne gerönigt und hat festgestellt das die Schleimbeutel entzündet sind, und hat mir ein Spritze gegeben mit einem Schuss Kortison und gesagt 1-2 Tage und meine Beschwerden sind weg achja hab auch Tabletten bekommen IBU 400 akut-1A. Bin dann mit großer Hoffung gegangen hab eine Woche gewartet Schmerzen waren auch weg und ich hab dann wieder mit dem Fussball Trainig begonnen aber nur lockeres laufen um es zu testen. Hatte wieder Probleme war wieder bei dem Arzt und ich wurde wieder Nachhause geschickt, weil alle Möglichkeiten ausgeschöpft sind und da ich erst vor kurzem eine Spritze bekommen hab konnte er mir nicht noch eine geben und als letzte Möglichkeit ein OP ist jedoch hat er auch gesagt bevor er mich operiert sollte ich im Oktober nochmal reinschauen und er gibt mir lieber noch ein Spritze als die OP wäre mir auch lieber aber bringt das auch was.
Gibts es auch eine andere Möglichkeit?
Wie wäre es erstmal mit Kernspint, kann ich das verlangen?
Wie lange würde eine Genesung bei solch einer OP dauern?
Vielen Dank und hoffe auf baldige und erfreuliche Nachrichten
walter Gäfke
am 18. September 2009
Warum Schüchternheit gliedern in pathologisch und normal? Aus tiefenpsychologischer Unwissenheit. Ein selbstbewusster Mensch kennt keine Schüchternheit. DAS sollte als normal gelten: psychische Unversehrtheit. Nicht die Anpassung an den neurotischen Standard. Nur weil ein Phänomen in Massen auftritt, bedeutet es nicht Normalität. Schüchternheit ist immer die Folge frühkindlicher, psychischer Verletzungen. Lasst Euch von Experten nichts erzählen von Vererbung oder Veranlagung!
Und kann man Schüchternheit, kann man die Prägung der Persönlichkeit erfolgreich behandeln? Ich bezweifle es. Wer sich nicht bewegt, spürt seine Ketten nicht. In gewohntem Umfeld mag man glauben,seine Schüchternheit sei besiegt. Und dann, konfrontiert mit einer neuen Situation, mag sich zeigen, dass die Schüchternheit in unverminderter Stärke besteht.
Was wir brauchen, ist Prävention. Eine Qualifikation zur Elternschaft. Walter Gäfke
Jennifer
am 19. September 2009
Hallo Renate.
Bei meinem Vater ist anfang der Woche auch eine Herzmuskelschwäche festgesällt worden.
Ihm geht es imomment so schlecht, das schon bei der kleinsten Gängen z.B. bis auf Toilette sehr anstrengd sind.Oder sich etwas mehr als 5 Sätze zu unterhalten ( Atemnot, müdigkeit usw. alles sehr stark)
Also auch schon die Stufe 4.
Am Dienstag ist eine weite untersuchung dran, dann wird geschaut ob noch Aterien verkalkt sind, aber daruf liegt kein Verdacht.
Da es bei dir ja auch so der fall war, würde es mir sehr helfen wenn wir kontakt zueinander auf nehmen könnten.Uns austauschen können.
Um zu erfahren wie du es geschafft hast die Stufe 1 zu erreichen. Damit mein Papa vielleicht auch die changse hat die zu erreichen, damit er uns Kindern und gerade den 4 Monat alten Enkelkindern (Zwillinge) erhalten bleibt.
Bitte melde dich bei mir.
meine E mail adresse:
jennifer_de@freenet.de
Ganz liebe Grüße aus der Nähe von Köln
PS. Es liegt mir mehr als viel darah mich mit dir zu unterhalten.
nathalie
am 19. September 2009
mich würde brennend der bericht eines impfkritischen arztes bezüglich der impfkrankheiten interessieren!!
Elena
am 19. September 2009
ALso ich finde diesen Bericht als Nichtmedizinerin sehr hilfreich und sehr aufklärend. Ich werde am Dienstag unter Vollnarkose am Sprunggelenk operiert und bin froh, dass ich mich bereits vorher schon über die Narkose mit allem, was dazugehört, informieren kann, ohne das Etwas beschönigt, bzw weggelassen wird.
Also dafür erstmal ein Dankeschön, wenn ich auch sagen muss, dass es die Angst vor den Risiken der Narkose nicht nehmen kann.
mit freundlichen Grüßen
Elena
Anne27j
am 20. September 2009
Sehr geehrte Frau Dr.Martin,
ich bin 27j und ich bin auf der suche nach Mobbing-Berichten in der Familie auf dieser Seite gelandet. Ich bin selbst davon betroffen. Meine Eltern, heute getrenntlebend haben uns 3 Kindern nie ein Wertgefühl für das Dasein, Liebe, Geborgenheit, Selbsbewußtsein und Vertrauen gegeben.
Meine Mutter 46j (selbstständig) ist vom Charakter sehr dominant und rechthaberisch. Mein Vater 53j (Landwirt) hält sich bis heute unterwürfig kommentarlos aus allem raus, obwohl sie nicht mehr miteinander wohnen. Meine 2 Brüder wohnen beim Vater auf dem kleinen Hof.
Seit ich Kind bin, habe ich nie ein vertrauensvolles Verhältnis zu meinen Eltern bekommen. Ich habe mit 16j meine Schule fertiggemacht, mit 17j bin ich ausgezogen. Die angefangene Ausbildung habe ich abbrechen müssen, weil ich es nicht gepackt habe. Ich bin mit dem Druck für das Lernen und das Miteinander zw Arbeitskollegen und Chefs nicht zurechtgekommen. Ich hatte nie das Selbstbewußtsein, gut zu sein und die Ausblidung zu schaffen.
Ich habe durch Zufall in einer großen Firma ohne Ausbildung eine Arbeitsstelle bekommen.
Viele Freundschaften sind durch Misstrauen zu Brüche gegangen, weil ich auch nicht so offen bin. Eine feste Beziehung hatte ich bisher nur 1.
Meinen jüngeren Bruder 24j habe ich vor knapp 6 Monaten verloren, durch Verläumdungen, Lügen, Machtspiele meiner Mutter.
Ich habe vor 1 Jahr den Kontakt komplett abgebrochen, seitdem bin ich bei meinem Vater auch nicht mehr so *erwünscht*.
Mit freundlichen Grüßen Anne27j
mary
am 21. September 2009
es ist mir äußerst peinlich und wahrscheinlich ist es schwachsinn, aber ich habe das gefühl, dass ich blutigen urin durch die scheide verliere.
ich habe sehr starke schmerzen, habe blutungen (obwohl ich meine regel nicht haben dürfte) und ich verliere eine sehr dünnflüssige, blutige flüssigkeit (auch wenn ich nicht auf toilette muss)
würde gern wissen was es damit auf sich hat.
danke
Tanja
am 21. September 2009
Hallo Mutti!
Ich kann sehr gut verstehen wie Sie sich fühlen. Meine Schwester (37 J.) lebt auch seit ca. 3 Jahren in einer Psychatrie. Mehrere Versuche sie in einem Betreuten Wohnheim unterzubringen sind leider gescheitert! Viele Grüße Tanja
Ursula Heu
am 22. September 2009
Lieber Marco
Thema : verspäteter Wirkeintritt von Apidra
Vermutlich hast du Lieblingsstellen wo du dann verhärtetes
Unterhautfettgewebe hast- das bremst den Wirkeintritt
Spritzstellen am Bauch zuverlässig wechseln immer 3 cm abstand minimum vom letzten Stich. Stimmt die Nadellänge für deinen Bauch?
Thema Unterzucker trotz Traubenzucker:
Wenn du den Traubenzucker im Mund lutscht, umgehst du das Problem
verzögerte Magenentleerung (Diabetische Gastroparese)
Warum Du so viele Unterzucker hast, müsste auch geklärt werden
evtl 72 Stundenmessung zu empfehlen (CGMS)
Unterzucker nachts meist Problem von Langzeitinsulin
Unterzucker tags oft Problem des Mahlzeiteninsulins
miss doch bitte 3 Tage lang auch 90 min nach der Mahlzeit , nicht nur vorher und schreib Deine BE+ Deine Insulineinheiten sauber auf
auch Deine Spaziergänge/ Gartenarbeit usw
das legst dann der Diabetesberaterin oder Deinem Zuckerdoktor vor
Evtl ist Dein Insulin „Schneller“ als Deine Magenentleerung, dann
hilft ein Glas Obst Saft vor der Mahlzeit . Bei Apidraportionen über 14 Einheiten erst 1/2 spritzen , nach 1 Stunde die 2. Hälfte
Bei nächtlichen Unterzuckerungen hilft manchmal 1/2 weisser Joghurt vor dem Bettgehen ( kein apidra dazu!!)
Leider spürt man nach 30 Jahren den Unterzucker meist viel später und evtl schwächer – dann hat man keine 5 Minuten mehr um mit Traubenzucker gegenzusteuern
Interessieren tät mich Dein HbA1c – evtl muss man auch mal Fructosamin messen, als Dialysepatient bist du wahrscheinlich etwas blutarm, da sagt der HbA1c nicht die Wahrheit.
Geh nie mit Blutzuckerwerten unter 120 ins Bett !!!
Alles Gute für Dich ! U Heu
Viel Erfolg.
marlitt4
am 23. September 2009
Hallo,
ich war dreieinhalb Monate mit einem paranoid Schizophrenen zusammen.
Ich habe mich vor kurzem von ihm getrennt.Das ganze Maß der Erkrankung hat sich mir erst bei unserem gemeinsamen Urlaub erschlossen.Seine Eltern wollen seine Erkrankung nicht klar sehen und er hat keine Krankheitseinsicht.Ein Psychotherapeut hat mir dringendst geraten,mich ganz klar von ihm abzugrenzen und ihm einen weiteren Kontakt erst in Aussicht zu stellen,wenn er sich in therapeutischer Behandlung befindet.Das habe ich getan und versuche mich nun erstmal von den ganzen Strapazen zu erholen.
Ich stand irgendwann nur noch hilflos daneben,aber wenn keine Krankheitseinsicht vorhanden ist muß man seinen eigenen Weg gehen,auch wenn es noch so schwer fällt.
Da hilft all die Liebe nichts,die man für den Menschen empfindet.
Vollnarkose - Anästhesie | Das Medizin-Blog
am 25. September 2009
[…] Vollnarkose ist ein sehr sicheres Verfahren, um die Erschlaffung der gesamten Muskulatur herbei zu führen und den Patienten so auf eine OP […]
Ronald Meyer
am 25. September 2009
Diese Seite ist sehr informativ und auch für Laien sehr verständlich geschrieben.
Die Informationen sind hilfreich, ohne Angst beim Betroffenen zu erzeugen.
Mit freundlichen Grüßen
Ronald Meyer
treppenlifte
am 27. September 2009
vielen dank super tips
Adelheid Früh
am 29. September 2009
Bitte, sucht sofort eine große Klinik auf, mein Mann war dieses Jahr so krank,angefangen mit Erysipel an Beinen und Bauch, hat aber kein Arzt richtig festgestellt, selbst eine normale Klinik nicht. Dann brachte ich ihn in das Klinikum Schwabing nach München. Sein Körper war so geschwächt das sie ihn ins Künstliche Koma setzen mußten usw. , bitte wenn nur die geringste Veränderung am Körper ist, in eine Uni Klinik oder wie gesagt Schwabing, Bogenhausen, Großhadern …
anna mikaelian
am 30. September 2009
Sehr geehrte Damen und Herren!
Ich bitte um Mitteilung, welche Voraussetzungen ein Ausländer eines nicht EU- Staates erfüllen müsste um in der Liste aufgenommen zu werden. Die medizinische Voraussetzungen für die Aufnahme sind uns bereits bekannt!
Um eine baldige Antwort Ihrerseits würden wir uns sehr freuen!
Mit freundlichen Grüssen
Anna Mikaelian
Kadir Kal
am 30. September 2009
ja vor kurzem hatte ich ein erektions problem und mein olle freundin rannte gleich zum artz und hollte mir zum ersten mal in meinem leben ein VIAGRA:-( wobei ich sagte das ich ein infekt haben..naja als normaler mensch dauert der orgasmus bei mir einige stunden was meinen sie wohl wie lange es mit ein vigra halten wird:-)))))))))))))))))))))))))) da würde ich wohl nie zum orgasmus kommen..eigentlich ist meine frage ich habe lungen problem ist das auch ok wenn ich kein ganze sonder ein viertel von vihra einnehme? wird das auch oder mus man unbedingt ein ganzes einwerfen damit es sich bemerkbar macht?
ich würde mich freuen von ihnen ein korekten antwort zu bekommen…
mit freundliche grüsse Kadir…
fedgfej kkkjlk
am 1. Oktober 2009
cool
Alexander
am 1. Oktober 2009
Hallo zusammen,
ich bin 27 und hatte vor kurzem auch eine Herzmuskelentzündung. Bei mir war es ein ziehmlich langwieriger Prozess da kein Arzt herausgefunden hat was ich habe, sie sagten immer nur „junger Mann sie sind kern gesund“. Nach ca. 8 Monaten ständigem leiden und Zahlreichen Krankenhaus Aufenthalten wurde dann in einem Herz MRT und einer Myocardbiopsie die eindeutige Diagnose „Myocarditis“ Festgestellt. Die Krankheit ist sehr schwer zu Diagnostizieren aber auch sehr gut zu Behandeln. Ich musste bis vor kurzem BetaBlocker und Tromcardin nehmen bin nun aber froh dies nicht mehr nehmen zu müssen. Ich bin mittlerweile wieder voll Arbeitsfähig aber mit einigen Einschränkungen. Ich kann euch nur den Tip geben SCHONT euch auch wenns schwer ist aber das ist wohl die beste Methode diese krankheit zu überstehen. Liebe grüsse
Marc
am 2. Oktober 2009
Hallo Leute,
ich habe eine Schilddrüsen Unterfunktion und muss immer diese Tabletten nehmen. Mein Arzt meinte, dass ein Operativer Eingriff nicht in frage kommen würde. Ich habe manchmal Atemnot und Schlugprobleme und ein wenig Herzkrämpfe. Kann das von der Schilddrüse kommen? Ich habe die Tabletten vorzeitig abgesetzt. Also ich nehme die seit ca. 3 Monaten nicht mehr.
Kann mir vielleicht einer weiter helfen? Ist ein Operativer Eingriff Notwendig? Und welcher Arzt kann mir genaueres sagen außer mein Hausarzt?
Ich wäre über jede Tipps dankbar.
Gruß Marc
Weiler Madeleine
am 2. Oktober 2009
Guten Tag,
Ich habe nur eine Frage.Kann man eine Gürtelrose mehrmals
im Leben erhalten?
Vielen Dank im Voraus
Schöne Grüße
maxchen
am 3. Oktober 2009
hallo ihr,
mir wurde am 22.09.09 die komp. SD entfernt Op und Tsge danach gings mir gut, außer das mein Hals blau ist und ich ausehe als wollte ich mir das Lebenen nehmen und ich sehe aus als hätte ich einen Kropf aber nur im Narbenbereich ist das normal???
Almuhandez , Fayez
am 6. Oktober 2009
Ich bin zwischen zwei Gapelstaplern schwer gequetscht worden . Diagnose für den Unterschenkel : Schwere Quetschverletzung des rechten Unterschenkels mit erstgradig offener Schienbeinschaftfraktur sowie Mehretagentrümmerfraktur des Wadenbeins rechts . Wenn man bedenkt ,welche gewaltige Kräfte beim Unfallgeschehen auf meinem Körper zur Wirkung kamen . kann man nur vom Glück reden , dass ich mein Bein noch ganz habe . Denn die Ärzte hatten zwei mal eine Ampitation während der 21 tägige KH.-Aufenthalt vor. Jetzt , wo es um die MdE geht , sind sämtliche Unterlagen weg . Festgestellt habe ich die Fälschung der Unfalluntersuchungsbericht und Diagnose . dies geschah nach wünsch der BG und dem Arbeitsgeber . Demnach sind fast all meine jetzigen Beschwerden (Unterschenkel: Funktionsausfall der Achillissehne , Nervenreizungen , verkrampfte Wade , Fehlstellung des r, Fußes , OSG und USG bewegungseingeschrenkt und Durchblutungsstörung usw. usw. ) auch die Beschwerden im LWS-Beckenregion usw. also fast Alles wird jetzt nicht anerkannt ( wegen der von Anfang an gemachten Manipolatinen ) .Also bitte eine Frage : Warum studiert der Mensch Medizin ?? bitte um eine Antwort auf diese Frage . Danke
Gabi
am 6. Oktober 2009
Hallo,
kennt jemand einen guten Arzt oder Therapeuten in Aachen oder Umgebung?
Es wäre toll, wenn ich schnellstmöglichst weitere Informationen bekommen könnte, da ich schon seit Jahren unter Schmerzen in den Füßen, nach OP, und auch unter diversen Sehnenentzündungen, Sehnenabrissen und Spannungskopfschmerzen leide.
Beste Grüße und vorab bereits vielen Dank
wünscht allen
Gabi aus Aachen
06.10.2009
Melinda
am 7. Oktober 2009
hi ich bins wieder! bei meiner schüchternheit hat sich so etwas geändert… z.b:das meine hände nicht mehr zittern und ich nicht mehr schwitze 🙂 , doch sonst hat sich leider nix geändert. ich wollte mich noch bei Uli bedanken,und ich werde gleich das buch
,,Schüchternheit ablegen und Angst überwinden“ runterladen!
also dann bye (bisspäter)
Alain Bourdichon
am 9. Oktober 2009
Sehr geehrter Damen und Herren,
ich bin 62 Jahre Alt und bei mir ist eine vergrößerte Prostata und PSA von 3,4 festgestellt worden. Mein Arzt sagt alles normal aber ist es?
Mit freundlichen Grüßen
Alain Bourdichon
wolfgang oberfeld
am 14. Oktober 2009
hallo, ich habe 2 G-steine, keine Schmerzen, allerdings einVöölegefühle seit einigen <jahren
1 Glas Bier ,od Flüssigkeiten habe ichein Völlegfühl
etwas Essen,z.b Abends 1 Scheibe Brot, Völlegefuehl
Täglich mindestens 30 x bubsen, kein Geruch,ist aber unangenehm da ich öfters in der Gesellschaft michbefinde
Keine Schmerzen, immer Völlegefühl und bubsen (Flatten)
vielen dank auf Ihre Antworten
wolfgang oberfeld
Doris
am 18. Oktober 2009
Hallo Lars,
wie geht es Dir inzwischen?
Ich weiss erst seit 4 Wochen, dass ich mich Ende Mai mit dem Epstein Barr Virus infiziert habe. Jetzt hab ich wenigstens eine Erklärung für den ständigen Schwindel, diese Müdigkeit und die andauernden Halsschmerzen.
Mich hat der Pfeiffer im Alter von 47 Jahren erwischt, ich bin auch berufstätig und mir fällt alles unglaublich schwer.
Außerdem habe ich immer wieder erhöhte Temperatur und an Sport ist momentan mal wieder nicht zu denken.
Ein Oberbauchultraschall ergab vor einer Woche, dass Milz und Leber ok sind. Ich habe aber auch manchmal diesen schnellen Herzschlag, worauf ein EKG gemacht wurde, das auch ok ist.
Allerdings ist mein Blutbild verändert: zu wenig Leukozyten und zu viele Lymphozyten.
Darf ich fragen wie alt Du bist?
Ich hoffe jetzt genau wie Du, spätestens im Mai 2010 wieder fit zu sein.
Gruss Doris
Lars
am 24. Oktober 2009
Ahoi Doris,
meiner einer ist 34 Jahre alt.
An meinen ganzen Beschwerden die ich oben genannt habe ist nur der Schwindel besser geworden. Tritt weniger auf und ich kann mich auf Arbeit ein wenig besser konzentrieren. Vor allem wenn man auf dem Dach rumhüpft ^^ 😀
Leider sind andere Symptome gekommen, die ich aber auf meine Herzmedikamente schiebe.
Lichtempfindlichkeit, keine Konzentration beim lesen ( so leichtes verschwimmen beim lesen ) Muskelzuckungen im Gesicht, mal ne Woche der Mundwinkel, dann 2 Wochen die Stirn und 3 Wochen die Augenwinkel.
Aber die Bauchschmerzen werden mehr. Termin zur Nachkontrolle beim Internisten hab ich im Dezember wegen dem Herz, dann soll er gleich mal nach dem Bauch schaun. Ich vermute aber stark, das es mein Rücken ist, da diese auch in die Brust austrahlen, wo man dann denken kann, man bekommt nen Herzinfarkt 🙁
Bin leider nicht mehr so optimistisch das es bis Februar 2010 besser wird.
Gruss Lars
Lebensfreude ade - Seite 2
am 25. Oktober 2009
[…] erforderlich. Der belassene Rest des Schilddr
Yvonne
am 25. Oktober 2009
Hallo!
An Marc: Vielleicht den Arzt wechseln? Mein Hausarzt hat ständig auch gemeint, alles sei OK, bis ich darauf bestand, zum Facharzt für Nuklearmedizin zu gehen. Der hat mir dann weitergeholfen. Ich hatte Schilddrüsenunterfunktion, vergrößerte Schilddrüse, usw. und er hatte mir empfohlen, 6 Monate Tabletten zu nehmen. Es wurde nicht besser und deshalb kam sie raus. Meine Befunden wurden meiner Meinung nach auch schlimmer, ständig müde, Schluckbeschwerden und ähnliches.
An Max: Meine OP war eine Woche danach und mir geht es auch viel besser. Ich hab mir zu Anfang auch Sorgen gemacht, weil alles noch so verhärtet ist, aber das ging nach und nach weg. Alles brauch seine Zeit.
Ich mach mir nur noch Gedanken, was die Tablettendosierung an geht, aber da brauch man wohl einfach viel Geduld. Hoffentlich nehm ich nicht so zu wie viele andere, von denen ich las.
Torlae
am 26. Oktober 2009
Mich plagen seit ca. einem Jahr wiederkehrende Halsschmerzen, sowie chronischer/anhaltender Schleim im Halsbereich, der allerdings nicht (bzw. nicht viel) ausgehustet wird, aber das Schlucken (und teilweise Atmen) erschwert. Besagte Halsschmerzen hatte ich in diesem Jahr schon 3-4 mal und eigentlich gingen sie immer durch Antibiotika weg, lediglich das Gefühl von Schleim im Hals und Schluckbeschwerden blieb chronisch. Teilweise wurden die Halsschmerzen durch Müdigkeit, extremer Schwäche, die von heute auf morgen bzw. von einem Moment zum anderen einsetzte, begleitet, sowie von viel Schweißattacken und geringem Fieber in der Nacht.
Vor ca. 2 Wochen habe ich nun erneut eine solche extreme Müdigkeit und Schwäche vom einen auf den anderen Moment bekommen, nachts Schweiß und vermutlich Fieber, in den Tagen darauf Halsschmerzen. Diesmal war der Verlauf jedoch anders; das Antibiotikum hat die Halsschmerzen zwar behoben, allerdings liege ich immer noch wie tot im Bett, schlafe mitunter 13-15 Stunden und fühle mich immer noch müde und schwach, habe keinen Appetit, obwohl mein Magen knurrt. Nachts bekomme ich immer noch teilweise Schweißattacken und vielleicht Fieber, außerdem habe ich heute Nacht einen kleinen Hautausschlag auf den Armen festgestellt, der allerdings am Morgen wieder verschwunden war. Ich habe außerdem ein Sonnenbrandähnliches Gefühl an Rücken und Brust, d.h. es schmerzt ein bisschen brennend, wenn ich darauf fasse oder mich anlehne (sonst nicht). Teilweise habe ich ein Pieken in den Ohren.
Die Ärzte haben bislang in Nase, Hals und Ohren nichts feststellen können. Auch ein Röntgenbild der Lungen ergab nichts. Könnte es sich dabei um Pfeiffersches Drüsenfieber handeln?
Sieglinde Schmidt
am 26. Oktober 2009
Hallo,
vieleicht könnten Sie mir ein wenig helfen. Ich bin am 23.06. gestürzt u. habe mir das linke Handgelenk gebrochen. Es war ein wenig komplieziert. Am 30.06. musste ich operiert werden, mit einen Marknagel und 5 Schrauben. Nach langer Physiotherapie u. Ergotherapie, bin ich leider mit der Bewegung der Hand nicht zufrieden, so das ich morgen wieder in das Krankenhaus muss. (es ist eine Schraube etwas zu lang u. steht schief) es wird ein Schraube entfernt.
Nun meine Frage: Dauert der Krankenhausaufenthalt lange, wie lange dauert die OP, habe ich dann wieder lange Schmerzen…?
ich würde mich sehr über eine Anwort freuen, da ich auch ein wenig Angst vor der op habe.
Roberto Tedeschi
am 27. Oktober 2009
Hallo, ich bin 24 und bin vor 4 monaten an einer Myokarditis erkrankt, es ging mir die ersten 2Monate sehr schlecht.
Ich lag nur im Bett und hatte starke Schmerzen, ich bin am laufenden Bande zusammen gebrochen, erst schweizausbrüche dann Schmerzen und letzt endlich bin ich immer zusammen gesackt!! Das einzige was dagegen half war zu schlafen dann ging die sache wieder von vorne loss.Jetzt kommt aber das Beste, ich war vor 1,5 Monaten in Essen in der Herzklinik dort wurde ein MRT und eine Herzmuskelbiopsie gemacht.Die Ärzte dort konnten rien garnichts feststellen!!!
Jetzt weiß ich leider, nicht mehr würglich weiter!!!
Vieleicht hat ja jemand änliche Erfahrung gemacht?
Peter
am 28. Oktober 2009
Hallo zusammen!
Ich vermute, dass sich bei mir die Schüchternheit so weit ausgebreitet hat, dass es schon krankhaft ist. Ich fühle mich ständig unwohl zum Beispiel, wenn ich fremde Leute treffe, selbst das einkaufen wird zur Qual, da ich der Kassiererin nicht in die AUgen sehen kann. Oder wenn ich mich in einer großen Menschenmenge befinde.
Schlimm ist auch, dass sich das Unwohlsein auch in meiner Gesichtsmimik ablesen lässt. Leute fragen mich, ob mich etwas bedrückt. Es scheint sogar, dass manche Leute mich unsypathisch finden, da ich immer so finster drein schaue, dann denken sie, dass ich vielleicht einen schlechten Charakter habe, was nicht der Fall ist. Ich fühl mich einfach nur unwohl und will niemanden was.
Was kann ich tun, damit diese Hölle für mich aufhört?
Gert P.
am 29. Oktober 2009
Hallo,
seit etwa zwei Jahren habe ich (48 Jahre alt) hin und wieder Schmerzen im Bereich zwischen Wadenmuskel und Fersenbein, so dass ich den betreffenden Fuss (um ihn zu entlasten) oft nachziehen muss. Ich treibe zwar keine der in Frage kommenden Sportarten, doch laufe ich täglich viel und gern (tgl. ca. 10 km), habe aber auch die schlechte Eigenart, die Füsse gern für längere Zeit übereinander verschränkt waagerecht hochzulegen oder senkrecht so zu sitzen. Vor allem früh morgens nach dem erwachen, habe ich öfter Dehnungsübungen mit den Fussgelenken gemacht, indem ich die Füsse im Bett liegend so weit als möglich nach oben und nach unten streckte, um die Steifigkeit in den Gelenken zu lockern, was ja auch manchmal erfolgreich schien. Na ja, und gelegentlich kommt mir dann auch mal in den Sinn Kniebeuge machen zu wollen. Als ich das vor etwa einer Woche wieder versuchte, gabs einen stechenden Schmerz an beschriebener Stelle. Ich nehme an, dass ich meine Achillessehne dabei überfordert habe, oder bin mir nach dem hier beschriebenen Krankheitsbild ziemlich sicher, dass es Achillodynie ist. Auf den Zehen kann ich noch stehen, vermeide jetzt aber die langen Strecken zu laufen (und erst recht die Kniebeuge) und die Schmerzen klingen jetzt langsam ab. Zusätzlich reibe ich die Stelle jetzt noch mit Dolobene-Gel ein.
Meine Frage wäre; Wie verhalte ich mich zukünftig, damit diese Schmerzen nicht wieder auftreten? Auf lange Spaziergänge möchte ich nämlich nicht verzichten wollen, da ich den Auslauf brauche.
Lola
am 30. Oktober 2009
Hallo,
eure erlebnisberichte machen mir ganz schön angst von wegen dass man an der krankheit sterben kann. ich habe seit einer woche wie eine schlimme angina, der klassiker eben belegte mandeln schlickbeschwerden, man kann sich nciht viel anstrengen. dann der bluttest beim arzt: das pfeiffer. ich kann auch sagen dass ich im bauch unten rechts schmerzen habe und dazu hohe milz-werte. ich habe nun davor angst, dass ich solche gravierenden böleibenden schäden bekommen könnte wie hier einige beschrieben haben. meine schwester hatte das pfeiffer auch im teenie-alter. ihr geht es soweit aber ganz gut. ist es also möglich dass nicht alle betroffenen ein nachhaltend geschwächtes immunsystem haben und nicht dauerhaft krank werden? ich hab angst, ich bin doch noch jung…. 😉
Nina
am 2. November 2009
Hallo,
habe vor wenigen Tagen die Diagnose des Pfeifferischen bekommen und bin recht froh, dass es mich eigentlich nicht stark erwischt hat. Nur die Beulen an der Leiste, etc. sind etwas nervig und ein wenig schmerzhaft. Allerdings habe ich jetzt vor 3 Tagen Rückenschmerzen dazu bekommen ( bin erst 18 Jahre alt) und die sind so stark, dass ich meine Arme nichtmal mehr anheben kann und meine Frage wäre jetzt ob die Krankheitbedingt sind oder kommen die durch was anderes?? Würde mich echt über eine Antwort freuen :-). Liebe Grüße und Gute Besserung an alle
Guido M.
am 3. November 2009
hi,
seit 6 Monaten habe ich (44) Schmerzen im Hacken beim Auftreten insbesondere nach laengerer Ruhephase (Morgens nach dem Aufstehen). Ibuprofen wirkt effektiv (scheint also, eine Form von Entzuendung und kein Sporn zu sein), aber die Ursache bleibt offensichtlich bestehen. Ich treibe regelmaessig Sport (2 x Cardio, 3 x Srength). Die Schmerzen traten zum ersten Mal im Sommer nach dem Klettern in den Bergen auf.
Meine Frage, was kann die Ursache sein und wie behandle ich.
Tini
am 9. November 2009
Tini 21J.
Habe mir Anfang Juli das Pf.Drüsenfieber eingefangen,jeden Abend knapp 40’Fieber,die Milz kurz vorm Platzen,hat lange gedauert, bis es richtig geklärt war. 1Woche Krankenhaus,dann noch etliche Wochen krank.Zwischendurch Ausschlag, sah aus von Kopf bis Fuss wie ein Streusselkuchen.Ich wollte wieder arbeiten,bin in der Lehre.Es ging nichts, nochmal 3Wochen krank.Dann wieder Probearbeit.Es muss gehen,habe furchtbare Schmerzen in der Herzgegend. EKG in Ordnung.
Blutwerte nicht.Fühle mich wie 80,nur kaputt,kraftlos u.appetitlos.
Wenn es nur mal besser werden würde.Die Leberwerte sehen schlecht aus.Es muss doch mal wieder besser werden.Ich wünsch mir nur Besserung.
Ines
am 9. November 2009
hallo,
ende august habe ich „erkältung“ mit halsschmerzen und immer wiederkehrendem leichten fieber und schwellungen unter den achseln bekommen.selbst ende september meinte mein arzt immernoch, es wäre eine erkältung und manchmal dauert soetwas eben länger…dann ging es etwas besser und ich habe wieder angefangen, joggen zu gehen usw. normalerweise gehe ich gern laufen und habe eine sehr gute kondition,aber nun fällt es mir sehr schwer.ich bin jedesmal fix und fertig,mir wird schlecht und schwindelig…nun war ich wieder beim arzt und habe auf einen bluttest bestanden. dieser ergab: pfeiffersches drüsenfieber- allerdings angeblich ausgeheilt.doch ich habe immer wieder halsschmerzen,angeschwollene lympfknoten,leichtes fieber und bin ständig kaputt und müde.wie kann das sein,wenn der bluttest ergibt, die krankheit wäre überstanden?
gruß ines
Möller
am 10. November 2009
Hallo, kennt jemand eine Selbsthilfegruppe im PLZ Raum 35?
Karpaltunnelsyndrom Patient
am 10. November 2009
Hallo,
schöne und laiengerechte Übersicht zum Thema KTS. Allerdings könnten die Beschreibungen zur Operation noch etwas ausführlicher sein. Obwohl viele gegen die endoskopische Technik wettern, konnte die Erkrankung bei mir mit diesem Eingriff rasch geheilt werden. Nach 3 Wochen konnte ich meine Hand schon wieder gut einsetzen.
Jannick
am 12. November 2009
Hallo,
Ich bin 24 und habe seit meinem 12 Lebensjahr, wahrscheinlich durch eine Herzmuskelentzündung, Rhythmusstörungen. Sie sind, Gott sei Dank, seit knapp 1 1/2 Jahren nicht mehr aufgetaucht. Der psychische Druck bleibt allerdings. Ich gehe schon soweit, dass ich mich vor längeren Reisen fürchte, weil es vllt kein passendes Krankenhaus gibt. Seit einigen Monaten kommt nun auch ein erhöhter Blutdruck dazu. Es scheint, dass dieser aus unerklärlichen Bedingungen eingesetzt hat. Ich habe weder offensichtliche Probleme mit dem Herzen, noch Probleme mit meinen Gefäßen, Nieren etc. Alle Blutwerte sind in Ordnung. Ich habe nur diese ständige Angst, dass es mich wieder trifft. Wie geht Ihr mit dieser Angst um? Ich sehe, und das ist erschreckend, dass es hier eine ganze Menge junger Leute gibt. Da ist man doch geneigt zu fragen: Was stimmt mit uns nicht? Ich schließe mich vom Krankheitsbild her Patrick und Mandy an. Das scheint bei mir ähnlich zu sein…
Gruß und eine gute Besserung Euch allen…
Marc
am 13. November 2009
Hallo!
An Yvonne: Danke dir! Also ich habe genau die gleichen Symptome also dauernde Müdidkeit, Schweißausbrüche obwohl ich mich nicht anstrenge, mir is andauernt kalt und ich nehme nicht zu! Ich habe ein Gewicht von 55 kilo bei einer größe von 1,76m! Obwohl die Blutkontrollen immer schlecht sind, erhöht er nur die Dosierung und mehr nicht! Und er meint, dass man da nicht Operieren braucht! Die Behandlung wird beim Hausarzt gemacht und alle 3-4 Monate muss ich zum Nuklearmediziner! Bei der nächsten Untersuchung werde ich mal mit dem Arzt sprechen!
Ich danke dir vielmals für deine Information.
Lieben Gruß Marc
tania
am 16. November 2009
Wenn es um Schönheitsoperationen geht muss man sehr präzis und aufmerksam die Klinik und die Ärzte wählen. Toller Artikel, umfasst alle Punkte, worauf man Rücksicht nehmen muss.
Erhan Bisgin
am 17. November 2009
Hi
ich hatte vorher ander ferze schmerzen war ich beim arzt und dann nach drei tagen war vorbei habe ich gedacht das es alles inordnung und war Samstag bei Tunier, während Aufwärmen habe ich die Achillesehnegerissen. Und dann habe ich kein boden gefühl gehabt. Do wede ich Operiert.
Andrea
am 17. November 2009
Hallo Ines,
ich kann es sehr gut nachvollziehen wie es dir geht, da ich sehr ähnliche Symptome habe. Im Februar 09 wurde das Pfeif. Drüsenfieber bei mir festgestellt (dachte ich habe eine normale Erkältung). Zwischenzeitlich ging es mir recht gut, Lymphknoten sehr gering bis fast gar nicht mehr angeschwollen, keine Halsschmerzen, kaum müde. Jedoch hat sich dies in den letzten Monaten durch vermehrten Stress wieder verändert. Jede Nacht chronische Halsweh (vor allem morgens nach dem Aufwachen tut der Rachen sehr weh), Lymphknoten am Hals sind kontinuierlich angeschwollen und abends nach der Arbeit bin ich total kaputt und schlafen könnte ich auch jederzeit :-). Meine Hoffnung ist ja, dass das Immunsystem mit der Zeit wieder zur Ruhe kommt (z.B. über die Weihnachtsfeiertage) und langsam Besserung in Sicht ist. Ich drücke uns allen jedenfalls die Daumen!
Viele Grüße
Andrea
dui
am 18. November 2009
das klingt nach gürtelrose, da kann ein antibiotikum nicht helfen, wird leider oft falsch diagnostiziert
hiri mara
am 21. November 2009
Hallo,
Überall liest man, das die Tollwut in Deutschland nicht mehr da ist. Was mich interessieren wuerde, falls eine Katze durch ein Tier infiziert wurde, kann z.b. nur der Speichel schon eine Tollwut ausloesen? Das wird leider nirgends richtig beschrieben.
lg hiri
Fayed Hassan
am 23. November 2009
Sehr geehrte Dmen und Herren,
ich möchte etwas Fotos (combuter in Surgery und Theraby).
Ich habe siminar im Overvieo combuter releated in Surgery ánd theraby.
Bitte Ihr hilffe
Mit freundlichen Grußen
Fayed Hassan
Wiebke
am 23. November 2009
Hallo,
ich bin 17 Jahre und habe seit über 4 jahren schmerzen in den Waden, die seit ca 1 Jahr jetzt auch in den Armen auftreten. Die Schmerzen treten jedoch nur bei belastung auf, oder wenn ich lange zeit gestanden oder gegangen bin, bekomme ich abends, wenn ich die beine wieder entspanne schmerzen. Wir waren bei sehr vielen Ärzten die sehr viele Tests an mir durch geführt haben. Heute waren wir zum ersten mal bei einem Rheumathologen. Dieser äußerte jetzt letzendlich den Verdacht, das es irgendwas im Umkreis des Fibromyalgie-Syndroms sein kann. Ich soll jetzt in psyschiche-Behandlung, um zu schauen, ob es eine Psyschiche Ursache hat. Als er dies sagte, schluckte ich ersteinmal, weil viele Ärzte schon versucht hatten mit einzureden, dass der Schmerz nur einbildung ist. Dieser Arzt erklärte mir aber zum Glück noch das dies nicht so ist und ich mir das auch nicht einreden lassen soll.
Meine Mutter hat schon sehr lange das Fibromyalgie-Syndrom, wurde bei ihr jedoch erst vor ca 3 Jahren festgestellt. Meine Tante hat es ebenfalls. Bei meiner Mutter ist der Krankheitsverlauf sehr schwierig. Sie hat immer Schmerzen, und oft Schübe. Ganz normal Krankheiten wie Grippe o.ä. treten bei ihr verstärkt auf.
Ich komme schon sehr schwer mit der Krankheit meiner Mutter klar, weil es sehr anstrengend ist. Ich würde gerne mal von ein Paar anderen Menschen hören, wie bei ihnen die Krankheit verläuft, um ungefähr zu wissen, was auf mich zu kommen könnte…
Liebe Grüße und schon mal vielen Dank
Wiebke
Harald
am 24. November 2009
Hallo
so das jemand an Schizophrenie erkrankt unnd niemand ihm durch seine nicht ihm zu helfen und ihn nicht zu der einsicht kommt das er es mind control technik zu schizophrenie erzeugung gibt
sollte lieber selber zum arzt gehen medikatment dagen nehmen um selber zu schizophrenie erkranken ,
Harald
am 24. November 2009
Hallo
so das jemand an Schizophrenie erkrankt und niemand ihm durch seine nicht ihm zu helfen und ihn nicht zu der einsicht kommt das es mit mind control technik zu schizophrenie erzeugung gibt und
sollte lieber selber zum arzt gehen medikatment dagen nehmen um selber zu schizophrenie erkranken ,
Nessa
am 24. November 2009
Ich finde den Bericht recht gut, allerdings ein wenig kurz gefasst. Aus dem Artikel lässt sich z.B. nicht erkennen, mit welchen Problemen Menschen mit Zöliakie konfrontiert sind. Es fängt schon an bei einfachen Themen wie Lebensmittelbeschaffung. Es ist unlängst schwerer und wesentlich teurer seinen Alltag zu bestreiten. Ausweichprodukte kosten zum Teil das 10-Fache von normalen Produkten. Noch Problematischer ist allerdings die Beschaffung. Für einen Einkauf muss ein Zöliakie Kranker zum Teil 3-4 Geschäfte aufsuchen um alle gewünschten Produkte zu bekommen. Eine schöne Alternative zu Supermarkt (z.B. Real und Kaufland) und Reformhaus bieten hier Online-Shops wie z.b. http://www.glfparadies.de , die eine breite Produktepalette bieten und sich auf die Thematik spezialisiert haben.
jürgen michtner
am 24. November 2009
sehr geehrte damen und herren,
meiner mutter wurde zur tumorentfernung ein teil der brust enfernt.
im mhh hannover.
nun soll die brust rekontruiert werden.
gibt es ein ranking, welche kh, ärzte damit die meiste erfahrung, die meisten op tätigten?
für die beantwortung meiner fragen danke ich Ihnen recht herzlich.
mit freundlichen grüßen
Ihr jürgen michtner
p.s.:sollten Sie mir diese bitte per post erfüllen, dann:
m.michtner
robert-stolz-weg 5
28215 bremen
Hannna
am 24. November 2009
@ Jannick:
Du sagst, dass Du die Rythmusstörungen seit 1,5 Jahren nicht mehr hattest. Dann würde ich schätzen, dass Du sie überwunden hast. Was allerdings geblieben ist, ist die Angst, dass es wieder auftreten könnte. Diese Angst ist aber ganz sicher unbegründet. Seit 1,5 Jahren ist schließlich wieder alles ok mit Dir. Ich würde an Deiner Stelle versuchen, diese Angst zu überwinden. Trau Dich doch einfach mal in ein schönes Land zu fahren. Es wird bestimmt nichts passieren, wenn Du nicht gerade 5-stündige Bergsteigertouren bewältigen willst. Aber diese Angst lässt Dich sonst noch Deine Jugend ungenutzt verstreichen… KLar, ich hab jetzt leicht reden. Vielleicht hilft es auch, wenn Du für ein paar Sitzungen zum Psychologen gehst. Ich hatte mal so´ne Art Platzangst. Nach ein paar Sitzungen beim Therapeuten konnte ich die Angst auf rationalem Wege besiegen. Ich wünsch Dir viel Glück!
Franz Wolf
am 24. November 2009
Hallo
Bitte welche wirkung hat NO auf Psoriasis (Hautpsoriasis und Nagelpsoriasis/arthritis
Mit freundlichen Grüssen
Franz Wolf
Pelin
am 25. November 2009
Ich habe auch die Herzmuskelentzündung, aber der Arzt meine ich soll mich ausruhen und morgen oder übermorgen wieder in die Schule gehen.
Ist das gefährlich ?
Kann mir jemand vllt. helfen ?
Vivien Ebnet
am 25. November 2009
Super erklärt, vielen Dank!
chris
am 27. November 2009
hallo ich hatte am 25.11 eine leistenbruch op und habe seit gestern wo ich wieder zuhause bin auch das problem das ich ein riesiegen hodensack habe daraufhin bin ich zum notarztaufnahme und die dann so das kommt von den gasen und haben mich wieder nachhausegeschickt und meinte noch so wenn ich große schmerzen ha soll ich wiederkommen ich bleib aber an der sache dran und werd wenn ich neues erfahren habe mich wieder melden
Anni
am 27. November 2009
Hallo !!
Ich habe seit dem 15.10.2009 am rechten Ohr, die erste Lymphknotenschwellung entdeckt, danach folgte die Leiste, Brust und Schlüsselbein. Allerdings schmerzen die geschwollenen 1.0 – 2.0 cm ( bis jetzt bleibend) Lyphknoten nicht, sind hart und verschieblich.
Also, Ich dann zum Arzt, er hatte einen großes Blutbild gemacht, die Ergebnisse sind 1a. Er sagte zu mir, wir müssen jetzt abwarten.
(???) warten ? auf was ?… Er sagte: ob Sie Krank werden… das war´s und schickte mich nach Hause !! ;o(
Ich zum anderen Arzt hin. Er tastete mich auch ab, es wurden Ultraschallbilder gemacht – insgesamt 4, jeweils mit geschwollenen Lyphknoten – 3 auf meiner linken Bauch Seite und eine rechts.
Er vermutet, das ich das Pfeiffer Drüsenfieber habe….
Auch der Arzt sagt, wir müssen abwarten, ich sollte am 22 Dezember 2009, nochmal in die Praxis kommen, zur Blutabnahme.
Bis auf die Kopfschmerzen, geht es mir gut.
Gleichzeitig habe ich auch gelesen, das nicht nur das Pfeiffer Drüsenfieber, die Lyphknoten anschwellen lassen….. kann das sein, das die Ärtze nicht wissen, was ich wirklich habe ?
Euch gute Besserung…
Gruß Anni …..
Anni
am 27. November 2009
Ach so, und meine Organe, sind nicht angeschwollen, alles o.k !!!
Carolyna
am 28. November 2009
Sehr geehrte Frau Dr. Martin,
ich bin 22 Jahre alt und während meiner Schulzeit zehn Jahre lang gemobbt worden. Es fing in der ersten Klasse an und hörte erst nach einem Schulwechsel nach der Neunten auf. Das achte Schuljahr musste ich zudem wiederholen. Ich wurde von den Jungs meiner Klasse jeden Tag hässlich und eklig genannt, im Sport wurde ich auch wegen mangelnder Leistungsfähigkeit immer als Letzte gewählt. Mir wurde permanent gesagt, ich solle in eine Ecke gehen und mich schämen. Die Mädchen haben alle einfach weggeschaut, zwei von ihnen haben sich aktiv am Mobbing beteiligt. Wirklich Freunde hatte ich die größte Zeit nicht. Meine Eltern trennten sich, als ich 14 war. Meine beiden älteren Geschwister haben mich damals schon gemobbt, aber von diesem Zeitpunkt ab an wurde es noch schlimmer. Sie haben mich schon vom Kindesalter an „Die Behinderte“ genannt (obwohl ich nicht behindert bin und es auch nie gewesen bin), mich als hässlich bezeichnet und fiese Dinge mit mir gemacht. Sie haben sich zum Beispiel einmal im Schrank meines Zimmers versteckt und mich bespannert, oder mich gefragt, ob ich nicht merke, dass mich nicht einmal meine eigene Familie liebt. Bei Versuchen, mich zu integrieren, wurde ich nur ausgelacht. Meine eigene Mutter nannte mich kurz nach ihrer Trennung von meinem Vater „Pickelface“ und „gestört“. Freundinnen und Freunde meiner Geschwister haben mich ebenfalls gemobbt, mir gesagt, ich würde stinken, mich dazu gezwungen, ihnen Brote zu schmieren und ihnen Zigaretten zu kaufen oder von unserer Nachbarin zu erfragen, nachdem sie z.B. „ausgehungert“ von einem Party-Wochenende nach Hause kamen. Dass ich mich im Wohnzimmer und in meinem Zimmer einzusperren versuchte, hat mir nachher nichts mehr gebracht, weil meine Geschwister die Türen aufgetreten haben. Mein Bruder hat mir ab und an Ohrfeigen gegeben, mir in den Unterleib getreten etc, aber es würde jetzt zu weit führen, alles aufzuzählen. Eins vielleicht noch: Beide waren stark drogenabhängig, und meine Mutter hat immer bei ihrem neuen Freund geschlafen. Meine Geschwister bedauern inzwischen sehr, was früher gewesen ist und ich habe ihnen weitestgehend verziehen, nur sind die Narben in meiner Seele geblieben.
Ich habe noch nie einen Freund gehabt. Ich fühle mich selbst unendlich hässlich und verliere von Tag zu Tag die Hoffnung darauf, dass mein Leben doch noch irgendwann schön wird. Ich hab inzwischen einige Freunde, aber die haben wiederum andere, die sie schon viel länger kennen als mich, so dass ich einfach keinen so hohen Stellenwert für sie habe. Also bin ich alleine, manchmal versteh ich nicht, wozu ich überhaupt geboren wurde. Erst neulich habe ich von meinem Bruder erfahren, dass meine Mutter eine Lüge über mich erzählt hat, dass ich angeblich abfällig über ihn und meine Schwester geredet haben soll. Das stimmt aber einfach nicht. Sie hat mich vor einigen Monaten einfach so auf einen körperlichen Makel von mir aufmerksam gemacht, weshalb ich fast zu weinen anfangen musste. Sie meinte, es sei ja nur Spaß gewesen. Ich weiß nicht, wie ich jemals zu mir selbst finden soll. Ich schaffe es nicht mehr, Lebensfreude zu empfinden – die Phasen, in denen ich mal glücklich bin, schwinden immer mehr, genauso wie ich meine Hobbies extrem zu vernachlässigen angefangen habe.
Mit freundlichen Grüßen
Carolyna
WS
am 28. November 2009
Hallo .
ich werde gerade getestet ob ich diese Krankheit habe…Dienstag erfahre ich den Befund.
Jedoch nach dem, was ich im internet herausgefunden habe, müsste ich es auch haben. Mein Kranken verlauf verläuft so……
Rückenschmerzen, aber schon drei Jahre ( ich bin 21 Jahre alt)….
Dachte es kommt von der Arbeit
Dieses komische Herzpochen, bei dem man denkt, man bekommt kaum noch Luft, da die Hauptschlachader so dick wird, habe ich allerdings auch schon ca. drei Jahre……
Am 23. Oktober bekamm ich Kopfschmerzen die über einige Tage anhielten. Ansätze von Depressionen sowie Stimmungsschwankungen.
Am 29 Okt. bekamm ich Halzschmerzen sowie Ohrenschmerzen und natürlich auch Kopfschmerzen.
Am 30 Okt setzte Schnupfen ein und Schlafstörunge. Ich bin regelmäßig einmal die Nacht wach geworden und über längere Zeit konnte ich nicht wieder einschlafen.
Sa.31 Ok bekam ich Schüttelfrost, Gliederschmerzen und erhöte Temperatur 38C.
Ein Tag später am Sonntag hatte ich 40 Fieber so wie Kreislaufprobleme. Um die Temperatur zu sinken esste ich Wassereis und machte mir Wardenwickel. Die Temperatur sank inerhalb zwei Std. auf 38 C.
Mo 2 Nov ging ich zum Arzt und dieser meinte ich hätte eine bakterielle Infektion. Er verschrieb mir ein Atibiotikum und nach sechs Tagen erging es mir wieder besser.
Am 9 Nov hatte ich noch Halzschmerzen, Ohrenschmerzen, war noch geschwächt so wie Schlaflosigkeit, Stimmungsschwankungen und leichte Deprissionen hatte ich auch noch, ging jedoch wieder zur Arbeit. Ich dacht die Stimmungsschwankungen, Depressionen sowie Schlaflosigkeit kämmen von den Problemen auf meiner Arbeit mit Freunde und Familie. Doch sind dies auch möglicher Sympthome des Drüsenfiebers.
Am Fr. 14 Nov wurden die Halzschmerzen wieder heftiger und somit bekamm ich auch wieder Ohrenschmerzen.
Samstag setzten wieder Gliederschmerzen und Schüttelfrost ein.
Am Sonntag bekamm ich zusätzlich Husten. Ich bekamm kein Schnupfen aber hatte viel klarer Schleim in der Rachen gegend.
Am Mo 16 ging ich weider zum Arzt, dieser war der meinung ich hätte mir einen Virus eingehandelt…Er gab mir kein Antibotikum mit, empfiehlte mir aber Schmerztabletten. Er Sagte durch so ein Virus muss der Körper alleine durch. Drei tage wurde ich Krankgeschrieben, bis dort hin hätte ich wieder gesund sein sollen.
Doch Am Donnerstag war keine besserung eingetroffen und ich Hustete dungel Gelben Schleim.
Also ging ich wieder am Do 19 Nov zum Arzt der etwas Ratlos war. Vieleicht ist zu den Virus doch ein Bekterium dazugekommen, meinte er, und gab mir ein anderes Antibiotikum mit und schrieb mich wieder die restliche Woche krank. Samstag konnte ich die Schmerztabletten absetzen Antibotika nehme ich aber immer noch.
Montag ging ich wieder zur Arbeit lid aber immernoch unter Halzschmerzen und ungewöhlicherweise unter hoher Konzentrationsschwäche, Schwindel, Vergeslichkeit und Verwirrung.
Unter der Woche verschlächterte sich meine Gesundheit wieder, die Halzschmerzen und Gliederschmerzen wurden mehr.
Am Do 26 Nov ging ich wieder zum Arzt und dieser überwies mich zum Hals Nasen Ohrenarzt.
Am Freitag Morgen ging ich zum HNO Arzt. Dieser Arzt nahm mir Blut ab und ein Abstrich um mich auf das Drüsenfieber zu Testen.
An diesem Tag leidete ich auch das erste mal unter starker Orientierungslosigkeit.
Jetzt gerade habe ich Halsschmerzen, Ohrenschmerzen, Gliederschmerzen.
Leide unter Schwindel, Benommenheit, Verwirrung, Orientierungslosigkeit, Vergeslichkeit,Konzentrationslosigkeit, Schlaflosigkeit, Kraftlosichkeit.
Sowie habe ich auch Stimmungsschwankungen und leichte Depresionen.
Diensag bekomme ich den Befund und werde euch weiter berichten
WS
am 3. Dezember 2009
So ich habe den Befund am Dienstag erhalten.
Ich habe das Drüsenfieber gehabt.
Zusätzlich bin ich an einem Bakterium erkrankt an dem ich häte nicht erkranken können/ dürfen.
Es sei den ich bin Herz-, Nieren-, Leberkrank oder mit HIV infiziert.
Morgen gehe ich wieder zum Arzt und werde darauf bestehen das sie alle miene Organe untersuchen so wie ein Bludbild erstellen..
Steve
am 3. Dezember 2009
Hallo zusammen,
seit dem ich heut Morgen aufgestanden bin, habe ich relativ starke Schmerzen in der Brust. Ich merke meinen Herzschlag bis hoch zum Hals und kann kaum aufrecht stehen.
Was mir aufgefallen ist – lege ich mich auf den Rücken verschwinden die Schmerzen und das Pochen im Hals ist ebenfalls weg. Genauso ist es auch, wenn ich mich vorbeuge ( beim sitzen, die Ellenbogen auf den Beinen abgestützt).
Vor etwa 2 Wochen hatte ich eine Erkältung und Bronchitis, beim Arzt war ich deswegen nicht.
Ich bin 25 Jahre alt und starker Raucher.
Hoffentlich hab ich mir nichts eingefangen, dass könnte ich im Moment überhaupt nicht gebrauchen.
Geht es euch da genauso, also das die Schmerzen beim liegen verschwinden?
Für eine Antwort wäre ich echt dankbar.
Viele Grüße & alles Gute,
Steve
chris
am 3. Dezember 2009
so hatte jetz noch paar tage gewartet und war am 1.12 zum urologen überwiesen worden und der schaute sich das an und verschrieb mir ein etwas stärkeres antibiotika und muss sagen obwohl ich es erst zei tage nehme das medikament doxy200 – 1a pharma ist die schwellung schon gut zurückgegangen aber es scheint noch so als befinde sich noch wasser im hodensack
ich berichte wenn sich was neues tut
Steffi
am 3. Dezember 2009
Hallo an alle.
Vor einer Woche etwa, sind meine Mandeln richtig häßlich weiß gefleckt geworden und angeschwollen. Dachte, das geht schon wieder weg, und bin erst mal nicht zum Arzt gegangen. Leider ging das doch nicht wieder weg, also hin zum Onkel Doc und der hat mich gleich sofort auf Pfeiffersches Drüsenfieber testen wollen, weil ihm meine Mandeln zu wenig nach banaler Entzündung aussahen. Gestern kam dann auch der Befund, ja ich habs. Nur igendwie gehts mir zu gut, nicht das mich das stören würde. Aber ich fühl mich nicht schlecht, mei Hals kratzt nicht mehr, und Appettit hab ich auch (am meisten auf Sachen die ich eig vom Arzt aus lieber erst mal ich essen sollte). Bis jetzt hab ich hier nur von schlimmen Fällen gehört und wünsch euch allen gute Besserung.
Friedrich Flachsbart
am 4. Dezember 2009
Die häufigste Ursache einer Herzmuskelentzündung ist eine Post-Streptokokken-Carditis, eine Folge-Krankheit nach einer Erkältung. Die Zerstörung der intakten Hautoberfläche im Hals und Rachen durch Erkältungsviren führt zu einer Besiedlung mit Streptokokken. Der Versuch des Körpers, die Streptokokken zu vermindern, führt zu einer Entzündungung nicht nur im Hals.
Die Herzentzündung ist eine typische Folge einer nicht mit Penizillin behandelten Streptokokken-Infektion.
Weitere Einzelheiten:
Friedrich Flachsbart, Karl-Heinz Kraft, Hans Mau:
Streptokokken – Bilder einer Krankheit.
Grin Verlag, München, 2009.
Andrea Eberhardt
am 4. Dezember 2009
Sehr geehrte Frau Dr. med. Monika Szombath,
ich habe seit 18 Jahren eine Praxis für Fußpflege/Podologie sowie eine eigene Berufsfachschule für med. Fußpflege.
Ihr ins Internet gestellter Bericht finde ich fachlich gut erklärt und sehr hilfreich für meine Schüler.
Ich kämpfe auch gegen Fußpfleger/innen die mit unsauberen Besteck arbeiten, jedoch sollte man dies nicht verallgemeinern.
Aus meinem Erfahrungswert sind es meist die Patienten selber, die Zuhause mit unsauberen Zangen, sich selber verletzen bzw. sich durch unwissenheit die Nägel falsch schneiden.
Daher wäre es sehr nett wenn sie den folgenden Absatz ändern:
„Typisch ist die Nagelbettverletzung beim Fußpfleger, die vereitert, und schließlich zum Absterben (Nekrose) der Zehe führt.“
Meine Schüler und ich gehöhren zu den Therapeuten die dies im Vorfeld erkennen und fachlich die vom Patienten zugefügte Nagel/ Hautverletzung versorgen und wenn möglich im Frühstatium weitere Nekrosen verhindern.
Ebenso werden AVK Patienten und Diabetiker bei uns Beraten wie sie Ihre Füße und Gefäße trainieren können.
Mit freundlichem Gruß
Andrea Eberhardt
sabine auleb
am 4. Dezember 2009
Hallo
Habe schon lange Beschwerden,aber kein Arzt konnte mir bisjetzt helfen,bzw. eine eindeutige Diagnose treffen.Vielleicht sollte ich mal zu einem Rheumatologen gehen.Bin zur Zeit nur in orthopädischer Behandlung .
Eine Frage hätte ich da noch-kann es sein das die Fibromyalgie auch im Zusammenhang mit alten Almaganfüllungen stehen kann.Habe mit meinen Zähnen nie Probleme,auch nie Zahnstein ,deshalb habe ich auch noch diese „Dinosaurier“ aus Jugendzeiten in meinem Mund. Um eine Rückmeldung würde ich mich sehr freuen.
Euch allen da Draußen-gute Besserung
&liebe Grüße SABINE
ugg
am 5. Dezember 2009
wenn Tiere verhaltensauffällig werden, vor allem, wenn sich Tiere besonders zutraulich oder besonders aggressiv verhalten??
DR Li
am 5. Dezember 2009
Sher schön beschrieben. Eine Falsh Simulation würde das Verständnis fördern.
Betroffener
am 5. Dezember 2009
An Mohamed!
Wurde selbst wegen einer Achillessehnenruptur im August dieses Jahres operiert. Eine MRT brachte erst die genaue Diagnose. Nach 5 Tagen Klinikaufenthalt die Entlassung. Dann stellte sich eine Wundheilungsstörung ein. Nochmalige Operation nötig. Insgesamte
Liegedauer (mit Gips)nach erstem und zweitem Eingriff 7-8 Wochen. Anschließend weitere 10 Tage Liegetherapie ohne Gips mit Zinkleimverband. Dann 4 Wochen Gehen erlaubt mit Gehhilfen (Krücken)
und 50%iger Belastung des operierten Beines, anschließend 2 Wochen
Gehen erlaubt mit ca. 75%iber Belastung. Jetzt 3-4 Wochen Wochen
Abtrainieren des Gehens mit Krücken. In ca. 3 Wochen habe ich dann
alles hinter mir, hoffentlich.
Kann nur raten: Rechtzeitige exakte Diagnosestellung (MRT)!
Auf alle Fälle, eine langwierige Angelegenheit! Aber lieber rechtzeitig (!) eine OP als zu lange warten und weitere Schwierigkeiten treten auf. Eine sportliche Überlastung im Sinne von stop-and-go Sportarten ist ab jetzt noch für ca. 3 weitere Monate zu vermeiden. Skifahren wird nicht als größeres Problem angesehen. Bin zuversichtlich, obwohl schon über 60!
Gruß und baldige Besserung!
Bernd
am 7. Dezember 2009
Google-Ads im Text „1 Trick zum flachen Bauch…“ geben der Seite ein unserioeses Feeling… sind sie auf diese Werbeeinnahmen so sehr angewiesen das es sich lohnt dafuer unserioes zu erscheinen??
Vaterland · Berlin: BRD-Meister bei Syphilis
am 8. Dezember 2009
[…] in allem Schlusslicht, hält Berlin immerhin einen Nummer-Eins-Platz: Die Infektionsrate für Syphilis ist in keinem anderen Bundesland so hoch wie in der Hauptstadt, von der Wowereit – aber nur […]
dr.blasel
am 8. Dezember 2009
man kann mehrmals im leben von dieser virus-infektion befallen werden…die lieben virusse verstecken sich im körper und warten auf ihre gelegenheit nzum ausbruch. ein immungeschwächter körper wird am ehesten befallen…schnell zum arzt. postherpetische neuralgien können schlimm und lebenslang sein..alles gute
Johannes
am 9. Dezember 2009
Hallo zusammen,
bin selbst Betroffener („paranoide Schizophrenie“) mit mehreren Zwangsaufenthalten in der Psychatrie, Behandlungen mit Medikamenten, bei Psychatern … geholfen hat das alles nicht!!!
Was mich geheilt hat?
Der Glaube an Gottvater, Jesus Christus und den Heiligen Geist! Dies war/ist inzwischen ein Prozeß der seit ca. 15 Jahren anhält, nachdem die Krankheit vor über 17 Jahren ausbrach, bzw. als Krankheit festgestellt wurde.
Ich machte sozusagen meine Not zur Tugend und betete zu Gott, sein Werkzeug werden zu wollen. Dann holte ich meine Hochschulreife nach, trat wieder in die ev. Kirche ein, studierte ev. Religionspädagogik, machte mein Diplom, absolvierte ein Berufspraktikum zum Amt des Diakons und arbeitete auch in dem Beruf, z.Zt. bin ich leider arbeitssuchend, d. h. ich suche Aufgaben, wo ich Menschen helfen kann!
Inzwischen habe ich auch erkannt, daß dieser Fluch der Krankheit sich in einen Segen verwandeln kann, so Gott will, denn meiner Meinung nach handelt es sich um Menschen mit „feineren Antennen“ für die mit unseren leiblichen Augen und Ohren NICHT wahrnehmbare Welt, die aber existiert, was so sicher ist, wie das „Amen“ in der Kirche, wie man so schön sagt…!
Würde gerne noch betroffenen Kranken helfen und bezgl. dieser und anderer „Geisteskrankheiten“ etwas publizieren, um aus der Sicht von Betroffenen eigene Darstellungen ihrer Krankheiten bzw. Begabungen in die wissentschaftliche Diskussion zu stellen – als „Gegenpol“ zur Darstellung von „gesunden Ärzten über psychisch Kranke.
Ich wünsche Euch Gottes Segen und Heilung von Euren Leiden, amen!
Falls gewünscht, könnt Ihr mich über E-Mail kontaktieren:
mystic888@web.de
Liebe Grüße,
Johannes
Johannes
am 9. Dezember 2009
Pardon,
natürlich „in die „wissenschaftliche Diskussion“ und nicht „wissentschaftliche Diskussion“ zu stellen“ … ein Schelm, der bei dem „t“ einen Hintergrund vermutet!
Ich weiß, daß dies für unsereins typisch ist, da man oft einen Hintergrund vermutet, der ja auch gegeben sein könnte, was ich hiermit ausdrücklich verneinen möchte, da es sich um einen Tipfehler handelte, der allerdings einer gewissen Komik nicht entbehrt, wenn Ihr versteht, was ich meine, wie es verstanden werden könnte…
Johannes
Alex
am 9. Dezember 2009
Hallo zusammen,
meine Geschichte sieht so aus:
mein Vater wurde beim Bund mit 18 (Uran) bestrahlt, ist mit 52 von Blutkrebs gestorben.
Ich hatte mit 9 mit Leichtathletik angefangen 4 mal die Woche, dazu kam Fitness 3 mal die Woche.
Mit 12 Jahren beim Training habe ich leichte Schmerzen in der Brust gehabt, habe nicht geachtet.
Später wurden die Schmerzen schlimmer auch im Ruhezustand.
Mit zwölfeinhalb bin ich zusammengebrochen und wurde ins Krankenhaus gebracht, folge: 2 Wochen Antibiotikum.
Hatte nichts gebracht. Danach 3 Wochen Spezialklinik (Diagnoge: Myocarditis): die Schmerzen gingen weg, ich durfte 2 Jahre kein Sport machen.
Die Ärzte bei der Einweisung sagte: „wenn ich irgendwann rauchen sollte, können Sie mir nicht mehr helfen“.
Außerdem hatte ich ständig Bronchitis und Lungenenzündung: musste fast jedes Jahr für 2 Wochen ins Krankenhaus.
Mit 19 hatte Bandscheibenvorfall und es hatte wieder mit den Schmerzen angefangen.
Dazu war ich schon immer blass im Gesicht. Blutwerte: LDL um das Vierfache höhe.
Seit 1em Jahr Sivastatin 40mg, die Werte konnten etwas runtergedrückt werden: folge starke Muskelschmerzen.
Alle Untersuchungen haben gezeigt: eine Herzklappe öffnen sich nicht ganz.
Alle EKGs lang und kurz waren ohne vernünftige Aussagen der Ärzte.
Viele Grüße
Alex
Ursula Reiter
am 10. Dezember 2009
Bei mir wurde Anfang 40 Osteoperose diagnostiziert und konventionell behandelt.
Parallel dazu begann ich eine Therapie basierend auf homöopathischen Mitteln und konnte die konventionellen Mitteln (außer Calcium und Vit. D) absetzen.
Nach einigen Jahren ging es mir ausgezeichnet . Es war also eine Heilung möglich.
Vor 4 Jahren, mit 56 J., hatte ich eine Oberschenkelhalsfraktur, die jedoch nicht durch Osteoperose verursacht wurde, was mir die beiden Operateure bestätigten. Im Gegenteil, war der Knochen so stark, dass der Arzt Schwierigkeiten hatte, die Schrauben einzuschrauben.
Conny
am 11. Dezember 2009
Hallo zusammen
bin30 und habe seit einer woche myokarditis hatte davor eine leichte Grippe. bin jetzt für 6 Wochen Krankgeschrieben. Lag von Samstag bis Montag auf der Intensivstation darf mich überhaupt nicht anstrengen (aufregen) was zu Weihnachten gar nicht so einfach ist.
Ich rate aber jedem auf den Arzt zu hören und sich wirklich auszuruhen.
Die Ruhe und das nichtstun hat mir bisher ganz gut geholfen.
Möchte auch versuchen eventuell einen Kuraufenthalt zu bekommen.
Gruss Conny.
biggi
am 17. Dezember 2009
Hallo an Alle,
Ich habe gerade den Bericht über Fibromyalgie gelesen und auch eure Kommentare, ich habe nun seit über einem Jahr die oben genannten Symtome, wurde auf Rheuma , Arthrose , Osteoporose und vieles mehr hin untersucht und kein Arzt konnte mir eine Diagnose stellen. Seit einigen Wochen sind die Schmerzen nun stärker und es kommt irgendwie immer noch etwas dazu, mein ganzer Körper spielt schon verrückt, Magen- Darm Chaos… Restless legs… vor allem Abends wenn ich zur Ruhe komme und dann die Schmerzen in den Gelenken der Hände und Füsse die mir den normalen Alltag doch schon etwas schwerer machen , machen mich langsam verrückt. Irgendwie passt alles nicht mehr und gehört auch nicht zu mir. Nun hab ich gerade von einer Bekannten ein paar Adressen von Ärzten bekommen die sich mit dieser Krankheit befassen und die sind meine letzte Hoffnung, darauf wenigstens mal eine Diagnose zu haben und sich nicht wie ein Eingebildeter KRanker zu fühlen. Meine Hausärztin wollte mich schon auf die Psycho Schiene schieben aufgrund meiner Vergangenheit… aber erstmal möcht ich als Patient wissen was es überhaupt ist, woher die Schmerzen kommen und was ich tun kann um damit klar zu kommen.
Liebe Grüsse und Gute Besserung an ALLE…
lg biggi
bettina von der weiden
am 25. Dezember 2009
habe 21 jahre im rheumazentrum in bad kreuznach gearbeitet.dort wurde schon vielen patienten geholfen und die behandlung ist optimal.es gibt auch eine rheumasprechstunde in der uni mainz, die eng mit bad kreuznach zusammenarbeitet. wem das zu weit ist kann sich an die örtliche rheumaliga wenden, die es in fast allen größeren orten gibt. dort kann man adressen von niedergelassenen rheumatologen erfahren. außerdem werden dort auch selbsthilfegruppen angeboten.vielleicht hilft das dem einen oder anderen weiter.
lg und viel erfolg bettina
Martin
am 26. Dezember 2009
Hallo! Habe Herzrhytm.-Störungen. Hin und wieder bekomme ich kurzfristig atemnot! Etwa 2 mal am Tag. Vorallem wenn ich etwas mehr gegessen oder getrunken habe. Kein Alkohol!
Ihre Info finde ich aufschlussreich. Danke! M.R.
Herbert Bartl
am 28. Dezember 2009
Ihre Ratschläge mögen gut für „gesunde“ Grippekranke sein. Was ist jedoch mit Allergikern; z.B. wenn jemand nachweislich eine Allergie gegen das hat, wo Vitamin C drin ist – oder Allergie gegen Sonnenhut oder Allergie gegen Acetylsalicyl oder Ascorbinsäure?
Silke Krakau
am 30. Dezember 2009
Hallo! Ich habe meine Schilddrüsen-OP hinter mich gebracht,am 10.September! Meine Stimme ist kräftig,ich habe keine Schmerzen und direkt nach der OP auch nur sehr wenig Schmerzmittel gebraucht.Die Narbe ist nicht so toll……kann aber passieren!Ich habe mich aber daran gewöhnt.So etwas muss man mit Würde tragen! Die Leute,die da am OP-Tisch stehen haben das gelernt. Man muss einfach auch mal vertrauen. Liebe Grüsse Silke Krakau
Gisela
am 30. Dezember 2009
Hallo,
bei meiner Schwägerin wurde nach längerem Ärztemarathon eine Wundrose diagnoistiziert. Angefangen hat alles schon im August.Da hatte sie immer ein Jucken am Auge und das Gefühl eines trockenen Auges. Der Augenarzt verschrieb zuerst Tropfen. Dann noch Salbe. Aber es wurde nicht besser. Dann vor ca. 1 Monat bemerkte sie, dass ihr Gesicht sich glühend anfühlt. Das Problem mit dem Auge war auch vorhanden. Ihr behandelnder Arzt schickte sie wieder zum Augenarzt. Letztendlich war sie dann bei einer Hautärztin, die sofort das Blut untersuchte und ihr mitteilte, dass sie eine ganz starke Entzündung (Wundrose) habe. Da eine Sepsis drohte, bekam sie längere Zeit Antibiotika in Form von Tabletten. Eine Blasenentzündung folgte kurz darauf und sie bekam wieder neue Antibiotika. Bei der letzten Untersuchung kurz vor Weihnachten waren die Blutwerte immer noch nicht ganz in Ordnung. Die Ärztin gab ihr eine „Langzeitspritze“, um die Feiertage zu überbrücken.
Ihr Gesicht sieht wieder ganz gut aus. Das Auge ist o.k. und sie kann wieder ihre Linse tragen.
Sie hat aber seit fast 2 Wochen ständig Kopfschmerzen und manchmal auch Schwindel. Außerdem klagt sie über einen heißen Kopf. Ihr sei ständig „fiebrig“ zumute.
Wir machen uns jetzt wirklich Gedanken, was das sein kann ?
Zuerst nahm sie Paracetamol, was aber nicht wirklich gegen die Bschwerden half. Heute hat sie sich Aspirin Plus in der Apotheke besorgt. Das hat für einige Zeit die Kopfschmerzen betäübt, aber ihr Gesicht ist nach eigener Aussage immer noch heiß.
Ich denke, die Situation ist nicht ganz ungefährlich. Im Internet habe ich viel über diese Erkrankung gelesen. Nur war der Verlauf bei meiner Schwägerin ganz anders. Die Kopfschmerzen, Schwindel usw. kamen ja erst viel später. Eigentlich treten sie doch gleich zu Beginn der Erkrankung auf und verschwinden in der Regel nach erfolgreicher Therapie mit Antibiotika.
Kann mir jemand einen Rat geben, was man noch tun kann ?
Vielen Dank
Deloris
am 31. Dezember 2009
Ich denke ich bin auch krankhaft schüchtern. Ich kann einfach nicht aus mir rauskommen, egal in welcher Situation. Sei es die Arbeit, in der Schule oder wenn ich neue Kontakte knüpfen will. Die meisten denken ich sei zu langweilig, weil ich meinen Mund nicht aufmachen kann.Denn wenn mich jemand anspricht und mir etwas erzählt, kommt von mir nur ein „ja“ oder „nein“ raus, obwohl ich am liebsten soviel erzählen würde. Ich merke, dass ich ziemlich sauer auf mich werde, denn könnte ich diese Schüchternheit überwinden, könnte ich wahrscheinlich vieles erreichen. Leider kann ich mich nicht richtig ausdrücken und vor Aufregung fang ich immer an zu stottern, was warhscheinlich ein Hauptgrund meiner Schüchternheit ist.Nur möchte ich nicht zu einem Arzt gehen, ich möchte es alleine schaffen.
Alex
am 31. Dezember 2009
Ich möchte allen, die diese OP vor sich haben, Mut machen. Es ist keine große Sache und Angst braucht man keine zu haben. Wenn man weiss, was auf einen zukommt, dann gibt es keine Überraschungen.
Ich habe die rechte Schilddrüse am 16.12.2009 entfernt bekommen. Heute (31.12.2009) ist die Stelle noch geschwollen, die Narbe verheilt langsam. Ich hatte Nackenschmerzen, weil der Kopf nach hinten überstreckt wurde, damit man am Hals operieren kann. Doch das ist keine große Sache. Die Schmerzen gehen mit der Zeit vorbei.
Die Stimmbandnerven, die in dieser Region verlaufen, werden heutzutage gut geschützt. Der Druck am Hals ist nach der OP nicht schlimmer als davor, wenn man einen großen Knoten hatte. Ich arbeite bereits wieder am PC, kann den Tag normal gestalten und normal reden.
Ich habe drei Jahre gewartet. Aber letztlich musste das Ding weg. Nun bin ich froh, dass ich diese Entscheidung getroffen habe. Ich nehme prophylaktisch L-Tyroxin und mache damit sehr gute Erfharungen. Mein Energiepegel ist den Tag über gut, besser als vorher. Und dabei hatte ich keine Unterfunktion.
Das Wichtigste ist, dass wir noch viele beschwerdefreie Jahre vor uns haben, und ohne OP sähe es da düster aus. Also, ran an den Speck! Wir können alle froh sein, dass es heute Mittel gibt, Probleme an der Schilddrüse zu beseitigen. Die OP bzw. die Schmerzen sind weniger schlimm als ein gebrochenes Bein oder ein gezogener Zahn. Man sollte sich da nicht durch Einzelschicksale abschrecken lassen.
Gisela
am 31. Dezember 2009
Hallo,
gestern (30.12.09) hatte ich einen Kommentar zu dem Thema Wundrose eingegeben. Vor ca. 1/2 Std. konnte ich den Beitrag selbst noch lesen. Nun ist er leider verschwunden.
Was ist da passiert ? Habe ich etwas falsch gemacht ?
Bitte um Aufklärung
Danke
Gisela
am 1. Januar 2010
Hallo,
gibt es hier jemanden, der sich um diese Webseite kümmert?
Mein Beitrag vom 30.12.09 verschwindet immer wieder. Gestern war er kurzfristig zu lesen, heute ist er wieder verschwunden.
Soll das ein Silvesterscherz sein ?
Oder kann man während der Feiertag keine Beiträge einstellen ?
Ich bitte dringend um Antwort.
Danke
Gisela
am 1. Januar 2010
Hallo,
wann werden denn meine Beiträge freigeschaltet ?
Johannes Löw
am 1. Januar 2010
Klar, verständlich und transparent erklärt.
Durchaus sehr positive Seite!
Mfg
Johannes Löw – Krankenpflegeschüler –
Jolanda Beugel
am 3. Januar 2010
Ist der Impfstoff gegen chronische Blasenentzündung
bereits am Markt und wie hesst er?
Grüße
Beugel Jolanda
manja
am 3. Januar 2010
hallo und erst mal ein schickes und vorallem gesundes neues!
ich leide auch seit einiger zeit an pdf…das erste mal hat es mich im sommer am strand umgehaun, aber die ersten symptome hab ich bereits im frühjahr o9 gemerkt…
hatte aber nie die typischen symptome wie fieber und angeschwollene lymphknoten, sondern vielmehr probleme mit dem kreislauf, übelkeit, schwindel, wochenlang scharfen geschmack im mund, braune flecken auf der zunge, ständiges stechen der milz und leber sowie im brustbereich, depressionen und panikatacken was dann bei mir immer extremes herzrasen verursacht und davor echt respekt mittlerweile hab, weil das auch immer nachts auftritt und ich mich dann immer wie sterben fühle…
zwischendrin musste dann auch mein blinddarm raus und mit der schweinegrippe hab ich mich natürlich auch infiziert…naja und von der ständig präsenten müdikeit und abgeschlagenheit ganz zu schweigen…könnte den ganzen tag penn.
ich war bis data immer ein sehr sportlicher, gesundheitsbewusst lebender mensch (gut, bis aufs rauchen und ab und an die eine oder andere durchzechte partynacht…) und war deshalb fast nie krank und jetzt fang ich mir eine seuche nach der andern ein und kein arzt hilt…werd als simulant oder hypochonder abgestempelt und soll mich eben damit abfinden nur noch auf halber flamme weiter zu leben…seit dem hab ich der schulmedizin abgedankt und werde nächste woche mein glück beim heilpraktiker versuchen und auf homöopathische mittel umsteigen…hab scho viel positives drüber gelesen, grade beim pdf…
hoffe es hilft ansonsten gehn mir dann auch die pläne aus…
gute besserung allen verseuchten…
Doris Schlumm
am 3. Januar 2010
Hallo, zusammen,
auch ich bin an eine Herzmuskelentzündung auf einer Lungenentzündung erkrankt, weil ich die Lungenentzündung nicht richtig auskuriert habe und zu früh zur Arbeit gegangen bin. Leider hat das letztendlich nicht viel gebracht, denn jetzt bin ich im Anschluß an die Reha noch ein halbes Jahr lang krank geschrieben und soll auch noch eine Kathederuntersuchung gemacht bekommen mit einer Gewebeprobe. Wer hat auch so eine Kathederuntersuchung machen lassen und kann mir davon berichten. ?? Ansonsten ist bei mir leider auch Schonung angesag…. und das obwohl ich eigentlich ein Arbeitstier war……. naja, man gewöhnt sich an alles. Ach ja, ich bin auch gerade erst 46 Jahre alt….. Euch allen gute Besserung und ich kann nur sagen, geht direkt zum Arzt, sobald was im Anmarsch ist……..
Mira
am 5. Januar 2010
Die Schüchternheit ist bei mir definitiv Krankhaft… nun ja ich war schon immer schüchtern von geburt aus… aber die Schulzeit hat mich geprägt und tut es immer noch, ich wurde sehr schlimm gemobbt und bin heute in der Oberschule noch immer unbeliebt. Bei mir ist es so das ich schwierigketen habe mich auszudrücken und vor der Klasse zu lesen geht gar nicht…mein Herz fängt an zu rasen und meine Hände fangen an zu zittern sowie meine Stimme…meine Klassenkameraden halten mich für ein freak, ich wünschte ich könnte ihnen erklären wie es mir geht und wie sie nur alles schlimmer machen, mein Selbstwertgefühl ist am Boden ich hab Minderwertigkeitskomplexe ich halte es nicht länger aus, zuhause wo ich ich sein kann brich ich wenn ich allein bin zusammen,da ich endlich mein frust rauslassen kann, es ist nicht so das ich niemanden habe ich habe freundinnen und zwar ziehmlich gute auch, aber die Schule macht mich krank ich hab immer noch leichte Bauchschmerzen wenn ich in der Klasse sitze.
Alexander
am 6. Januar 2010
hi leute, hab jetzt seit 3 Tagen das pfeifrische Drüsenfieber und kann gar nich mehr schlafen, liege nur noch im Bett und jedes mal, wenn ich schlucke könnte ich sterben und brauch um einmal runterzuschlucken bis zu 4 anläufe, die alle höllisch weh tun, hab jetzt schon versucht immer ausspucken zu gehen oder mir Tempos in den Mund gestopft, damit ich nich mehr schlucken muss. Mit dem reden is es auch schon so gut wie vorbei, weil ich meinen Mund fast gar nich mehr aufbekomm, das reicht grad noch so, um die die Zähne irgendwie zu putzen. Wär echt super wenn mir jemand von euch sagen könnte, wie er das problem mit dem einschlafen gelöst hat, wenn es ihm mal genauso schlecht ging wie mir
Vielen Dank
affe
am 7. Januar 2010
Sehr hilfreich
Gesundheitskostenplakat - Deutsches Medizin-Netz
am 8. Januar 2010
[…] Kosten im Gesundheitswesen […]
Maria Weber
am 10. Januar 2010
Ich selbst leide auch unter der Osteoporose , jedoch werde ich ungenügend von meinen Ärtzten aufgeklärt und mir Therapien erst gar nicht angeboten werden . Was ich gerne jetzt wissen würde ist , Herr Hubert Dücker , was sie in ihrer eigenen Therapie gemacht haben damit ihre Knochendichte besser wurde . Ich würde mich über jede Atr von Tipps freuen , wodurch ich vielleicht die stärke meiner Osteoporose lindern könnte . MIt freundlichen Grüßen Maria Weber .
Steffi
am 10. Januar 2010
Hallo,
ich habe mir durch einen nicht ausgeheilten Infekt eine Herzmuskelentzündung zugezogen – unbemerkt vor etwa einem Jahr. Ich hatte nach dem Infekt überhaupt keine Kraft mehr, mir aber nichts dabei gedacht. Mittlerweile war ich beim Kardiologen und der hat die durchgemachte Herzmuskelentzündung festgestellt – und deren Folgen -vergrößertes linkes Herz, Herzspitze und linke Herzwand in der Funktion stark eingeschränkt, Lungenhochdruck, Herzrhythmusstörungen. Ich hab auch nach wie vor Schmerzen und Luftnot. Jetzt soll ich noch zu verschiedenen Untersuchungen.
Kann mir vielleicht schon mal jemand sagen, wie es in etwa weitergehen wird?
Viele Grüße
Steffi
Anita Biechele
am 12. Januar 2010
Der Internist meiner Tochter meinte sie hätte SLE
jetzt habe ich so eine Angst um sie .
Bitte um Antwort .Danke
Sascha
am 13. Januar 2010
Mahlzeit!
Hm also ist schon erschreckend wenn man liest wie viele hier Probleme mit dem Herzen haben. (und so jung sind)
Also ich habe seit gut 2 Jahren ein leichtes stechen in der Brust mal stärker mal schwächer.
War damit auch beim Arzt und die haben nen 24std ekg gemacht und konnten nix feststellen. Da es aber nicht mehr weggeht mach ich mir langsam doch sorgen. Fühle mich aber körperlich eigentlich topfit.
Kann es trotzdem eine Herzmuskelentzündung sein?
Hab schon mal vermutet das es vielleicht auch nur n eingeklemmter nerv ist oder so?
Kennt sich da wer mit aus?
Gruß Sascha
Christina Roßner
am 16. Januar 2010
Sehr geehrte Damen und Herren, wir sind eine SHG zum Thema Transsexualität.Näheres ist zu finden unter http://www.transfamily.de. Schön wäre es , wenn sie dieses Thema aufnehmen würden. Danke und mit freundlichen Grüßen Christina Roßner
manja
am 18. Januar 2010
meine freundin hatte es zeitgleich mit mir und der ging es eigentlich so wie dir…ungefähr vier wochen lang so…das schlucken war bei ihr deswegen die hölle weil ihre lymphknoten so gross wie tennisbälle waren und sie herpesblasen im hals hatte…sie hat sich dann vom hals-nasen-ohrenarzt mittel dagegen verschreiben lassen…in erster linie schmerztabletten, die ihr dann zumindest auch etwas schlaf ermöglicht haben…ich hoffe dir gehts mittlerweile schon wieder etwas besser und das du den pfeiffer nich allzu lange hast…
lg
manja
am 18. Januar 2010
meine freundin hatte es zeitgleich mit mir und der ging es eigentlich so wie dir…ungefähr vier wochen lang so…das schlucken war bei ihr deswegen die hölle weil ihre lymphknoten so gross wie tennisbälle waren und sie herpesblasen im hals hatte…sie hat sich dann vom hals-nasen-ohrenarzt mittel dagegen verschreiben lassen…in erster linie schmerztabletten, die ihr dann zumindest auch etwas schlaf ermöglicht haben…ich hoffe dir gehts mittlerweile schon wieder etwas besser…
lg
Max
am 24. Januar 2010
Ich hab auch dieses Problem und weiß nicht was ich machen soll. Ich bin ganz extrem schüchtern. Ich war gestern beim Rolli Disco und ich sollte versuchen da einen Mädchen anzusprechen. Ich habe gestern diese Aufgabe bekommen so zu sagen. Ja, es war ein Rat. Die Papasfreundin hat mir den Rat gegeben. Aber ich hab es gestern leider vermaselt. Ich hab das nicht ausgeführt. Ich hab ich mich aber nicht getraut die Mädchen anzusprechen. Ich kann einfach nicht mehr! Ich möchte aus diesen Hölle raus. Und ich gehe in einen Werkstatt arbeiten und da gibt es ein Mädchen die mir gefällt. Aber ich bin zu Feige dafür und habe Angst sie an zu sprechen. Ich kann so nicht mehr. Ich möchte nicht mein ganzes Leben in diesen Schlücken verbringen. Ich bin 19 und es wird Zeit das ich endlich einen Freundin finde. Und gestern hat mein Freund Togay angerufen und wir haben uns ein bisschen heftig unterhalten. Der ist schokiert nach mir. Der sagt er versteht mich einfach nicht mehr. Er sagt: Willst du immer nur rum stehen wie ein Trotel. Da bin ich voll komm einverstanden mit meinen Freund Togay. Es ist so weit. Früher wo ich noch ein Kind war war es ganz anderes. Da war ich nicht schüchtern. Aber jetzt bin ich erwachsen geworden und ist mir dann diese scheiß Idee eingefallen. Und dann bin ich auf diese Gedanke gekommen und das hat angefangen. Ist klar. Weil früher habe ich mich auch kindisch benommen. Und da habe ich mir auch keine Gedanke gemacht. Aber jetzt ist es so weit. Ich hab mir nach gedacht zum Psyholog zu gehen. Weil das kann nicht so weiter gehen. Ich hab einfach kein Lust mehr drauf. Ich möchte endlich normal werden und nicht immer so wie Togay sagt wie ein Trotel run stehen und schüchtern. Tja! Das muss irgend-wie behandelt werden. Das kann nicht so weiter gehen. Aber das ist das Problem. Ich komme nicht aus dem Quark. Ich komme einfach nicht da drüber weg. Ich hab schon selbst gesagt meinen Freund Togay das ich nicht weiß was mit mir ist. Ich bin eine Feige! Ich traue mich nicht die Mädchen anzusprechen. Das ist doch bescheuert. So hat mein Freund Togay gesagt. Da bin ich voll einverstanden. Das ist auch bescheuert. Damit mache ich mir die ganze Leben kaputt. Das ist ein schlechtes Abenteuer der Leben. Aber man will natürlich diesen Abenteuer nicht. Dieser Abenteuer macht das Leben kaputt. Na toll!
Max
am 24. Januar 2010
Und mein Freund Togay hat auch das ähnliche Problem. Ihn hat ein Mädchen verlassen und er ist auch total kaputt und fertig. Und wegen weil noch ein anderes Mädchen Katrin den Werkstatt verlassen hat und das ihn verletzt das die in ein anderen Werkstatt ungezogen hat. Weil er liebt sie und er kann nicht ohne sie. Uns so ist es bei mir das Ähnliche. Mein Freund Togay sagt er erklärt mir und versucht mir zu helfen. Aber nein ich komme nicht aus der Pute.
Carola
am 24. Januar 2010
Hallo zusammen,
ich bin auch erst 30 Jahre alt und hab seit ca 1 Woche Myokardits!
Vor ca 3 Wochen hatte ich schon mal ähnliche Symptome wie angina pectoris uns Schwindel und kribbeln im li Arm, habe diese jedoch ignoriert! Letzten Dienstag bin ich ganz normal aufgestanden und mir war wieder schwindelig, hatte Schmerzen in der Brust und zusätzlich eine Monoparese im li Arm! Im KH nach langen diversen Untersuchungen Diagnose Myokarditis. Eine Liquorpuntion wurde auch durchgeführt um MS o Menengitis auszuschließen!…noch hab ich keine Ergebnisse aber dafür seitdem höllische Kopfschmerzen:-( Ich bin/war starke Raucherin, hatte viel Stress auf Arbeit und habe immer Probleme mit den Zähnen und auch gerne mal Erkältungen verschleppt…Kausalität möglich!!!
Das mim Schonen muss ich noch lernen
LG und allen anderen gute Besserung
Anonym
am 25. Januar 2010
HI!
Alles klärchen, Bärchen? Bei mir NICHT :'(
Ich habe an meinem Arm einen blauen Fleck, der sich nun mittlerweile gelblich verfärbt hat. Ich habe jetzt MEGA-SCHISS, dass ich Gelbsucht habe…
KANN DAS SEIN?!
HIIIIILFEEEEE!!!!
Anonym.. HA
snoopy
am 25. Januar 2010
Zitat im Artikel: “ Ein Tier, welches selbst keine Symptome zeigt, sollte isoliert und 10 Tage beobachtet werden. Wenn das Tier dann gesund ist, kann man mit Sicherheit davon ausgehen, dass es zum Zeitpunkt des Bisses nicht infiziert war. “
Kann man leider nicht so stehen lassen, denn die Inkubationszeit (Zeit von Infizierung
bis zum Ausbruch der Krankheit) kann bei Tieren zwischen zwei Wochen und mehreren Jahren betragen!
Alles was man über ein Tier sagen kann, welches auch nach 10 Tagen Beobachtung keine Symptome zeigt, ist dass es vor dieser Beobachtungsphase das Virus nicht durch einen
Biss übertragen haben kann.
Grund: das Virus tritt unmittelbar vor Ausbruch der Krankheit (maximal 10 Tage
vor Ausbruch wurden beobachtet) im Speichel eines Tieres auf. Die 10-Tage Regel gilt allerdings auch nur bei Hunden und Katzen, da andere Tierarten nicht genug beobachtet worden sind.
Die meisten Informationen findet man beim Robert-Koch-Institut:
http://www.rki.de/cln_171/nn_504562/DE/Content/Infekt/EpidBull/Merkblaetter/Ratgeber__Mbl__Tollwut.html
Der oben genannte Punkt ist allerdings auch dort nicht absolut klar dargestellt.
Meine Angabe zu Inkubationszeiten habe ich auf Nachfrage beim Robert-Koch-Institut
erhalten.
@ hiri mara: Auf jeden Fall, wenn z.B. Speichel durch Lecken an eine Wunde deiner Hand
kommt.
@ ugg: Ich verstehe deine Verwirrung, gemeint ist das ein Tier sich gegensätzlich zu
seinem normalen Verhalten benimmt. Das heißt ein scheues Tier ist plötzlich zahm
(z.B. Fuchs) oder ein zahmes Tier wird plötzlich bissig und aggressiv (z.B.
Hauskatze)
:...elisa...:
am 27. Januar 2010
mein name ist elisa bin 13 jahre alt und werde bald 14 und möchte mein abi gerne machen aber meine lehrer meinten ich würde höchstens mein real schaffen weil ich mich nicht wirklich beteilige. bei mir ist das so ich bin in der schule ziemlich schüchtern und mein zeugnis war auch nicht wirklich gut und ich weiß auch warum weil ich mich nicht in der schule melde weil ich zu schüchtern bin und ich muss das so schnell wie möglich in denn griff bekommen vill könnt ihr mir ja helfe
meine e-mail:vanessabrunu@live.de
Sulamith
am 28. Januar 2010
Hallo Sascha,
ich beziehe mich nicht auf Herzmuskelentzündung, sondern auf die Symtome, die Du beschreibst. Solche hatte ich auch und zwar extrem. Unzählige EKG’s wurden gemacht, weil ich dachte, es ist bestimmt etwas mit dem Herzen. Ich war extrem verunsichert und bin nicht einmal mehr ohne Handy einen zum Hundespaziergang. Den Urlaubsort habe ich danach ausgesucht, ob da in der Nähe medizinische Versorgung vorhanden war.
6 Jahre habe ich den Zirkus mitgemacht, Kieser-Studio, Massagen, Akupunktur, Schmerztherapie, Rückenschule und und und. Geholfen hat mir schließlich eine Osteopathin. Ich habe 90 Euro investiert (1 1/2 Stunden) und war wieder in Ordnung. Die Schmerzen treten zwar hin und wieder auf, jedoch habe ich jetzt Ausgleichsbewegungen, die ich dann mache und dann geht das direkt weg.
Vielelicht wäre die Osteopathie auch eine Möglichkeit für Dich. Laienhaft ausgedrückt handelt es sich wohl darum, die einzelnen Organe und Körperteile, die durch Beanspruchung oder Fehlhaltung etc. nicht mehr richtig ’sitzen‘ wieder zurechtzurücken.
Liebe Grüße
Sulamith
Insa
am 29. Januar 2010
Ich glaube seit längerer Zeit schon, dass meine Schüchternheit nicht mehr normal sein kann. Und ich habe mich in dieser Beschreibung jetzt auch wiederfinden können.
Ich bin 21 und seit einiger Zeit auf der Suche nach einem Ausbildungsplatz. Leider bleibt der Erfolg aus, da ich durch meine Schüchternheit alles vermassele. Bei Vorstellungsgesprächen habe ich das Gefühl ich müsste gleich Tot umfallen vor Angst. Mein gesamter Körper wird kalt während mir das Blut ins Gesicht schießt, ich werde rot, mein ganzer Körper ist von kaltem Schweiß bedeckt, ich zittere, habe Magenschmerzen, Herzrythmusstörungen, meine Stimme wird ganz leise und brüchig und ich bekomme keinen graden Satz mehr heraus. Auch bei einfachen Dingen des Lebens wie die Neubeantragung eines Personalausweises beispielsweise treten diese Symptome auf. Ganz schlimm ist es auch wenn ich telefonieren muss mit Leuten die ich nicht kenne.
In der Schule war ich ebenfalls diejenige die im Unterricht so gut wie nie den Mund aufgemacht hat. Dementsprechend waren auch meine Noten, und sogar das allerschlimmste ist eingetrete, nämlich das ich meine Zulassung zum Abitur nicht bekommen habe.
Ich bin zu der Überzeugung gelangt, dass ich haupsächtlich in Gegenwart von autoritären Personen oder Respektspersonen mit extremer Schüchternheit/Angst reagiere. Besonders wenn davon auch noch irgendetwas abhängt und dadurch Druck auf mich ausübt.
Einerseits glaube ich, dass es angeboren ist (da mein Vater auch sehr schüchtern und zudem noch Stotterer ist), auf der anderen Seite bin ich der Meinung das meine Schüchternheit durch die weiteren negativen Erfahrungen die ich im Leben machen musste (und das sind leider nicht wenige) noch verstärkt wurde. Sei es durch Schikanen, Ausgrenzung und Mobbing in der Schule als auch durch das beschriebene „einschüchtern“ durch Familienmitglieder usw. Es ist nicht nur schlimm das ich wegen meiner Schüchternheit wichtige Aufgaben nicht wahrnehmen kann, da ich mich einfach nicht überwinde und es immer schlimmer wird je öfter ich es versuche, sondern auch, dass mich meine Eltern nicht verstehen da sie eigentlich (besonders mein Vater) dieses ja nachvollziehen müssten und Verständnis haben müssten. Stattdessen drängen sie mich immer mehr zu den Dingen die mir Angst machen und überhäufen mich mit Vorwürfen und machen mir ein schlechtes Gewissen. Ich fühle mich in der Tat sehr unverstanden. Auch plagen mich immer öfter düstere Gedanken. Und ich weiß einfach nicht wie ich mich überwinden kann und was ich tun soll damit das alles endlich ein Ende hat und ich offen auf Andere zugehen kann. Und ich weiß auch nicht an wen ich mich wenden könnte der mir hilft… denn meine Eltern werden mich sicher nicht zu einer Therapie ermutigen, sie werden eher sagen das ich mir irgendwas einrede oder ausdenke und ich mich nicht so anstellen soll. Ich bin echt verzweifelt…
E-Mail: the-igor-of-wst@hotmail.de
Herr von Pupskasten
am 1. Februar 2010
Was Geht alter???
Digger Eyy….
Allergiker
am 1. Februar 2010
Ich hatte auch jahrelang Probleme mit meiner Allergie und die Laser-Therapie hat mir sehr geholfen.
petronila
am 1. Februar 2010
klasse alles super erklärt ihr habt mich gerettet
Stefan Weibling
am 2. Februar 2010
Ich hatte auch mit einer Neurodermitis zu kämpfen, wobei erst nicht klar war, woher diese kommt. Ein Arzt hat dann festgestellt, dass ich auf bestimmte Lebensmittel allergisch reagier. Er hat mir empfohlen eine Laser-Therapie zu machen, die langfristig hilft und ich bin sehr zufrieden damit.
S.
am 2. Februar 2010
Hallo,
Habe heute erfahren das ich an dem Pfeifferschen Drüsenfieber erkrankt bin. Ich bin 16 Jahre alt.
Die ersten Symptopme fingen vor einer Woche ca. an.
Vor 3 Tagen kamen dann Kopfschmerzen, Appetitlosigkeit, Müdigkeit, Schwellung der Lymphknoten an beiden Seiten vom Hals, Schmerzen im Hals- und Rachenraum, Schüttelfrost und zum Teil auch Schwindel dazu.
War heute also beim Arzt und der erkannte noch eine Schwellung der Milz und Leber. Ich bekomme jetzt Antibiotikum und Ibuprofen. Ich hoffe, dass die Krankheit nicht chronisch wird und ich wie viele andere jetzt immun dagegen bin. Ich muss 2 Wochen auf Sport verzichten.
Wie lang dauerte die Krankheit bei euch? Und ohne weitere Komplikationen?
Will bis Fasching unbedingt wieder gesund sein 😉
Viele Grüße, S.
U.Ebens
am 3. Februar 2010
kleiner Fehler im Absatz „Krankheitsbild“ :die Aortenklappe befindet sich zwischen der linken Hauptkammer (Ventrikel) und Aorta und nicht zwischen Vorhof und aortalem Ausfluß. Gruß
Tommy
am 2. März 2010
Hallo! Ich bin 29 Jahre alt und auch schüchtern. Meine Schüchternheit hat sich allerdings gebessert seit ich im Berufsleben bin. In der Schule habe ich mit meinen Mitschülern kaum geredet und hatte auch nur wenig wahre Freunde. Auf Partys fühle ich mich immer sehr gehemmt. Daher gehe ich nur zu Partys, wo ich die meisten Leute kenne und wo es nicht so hektisch zugeht, z.B. betriebliche Feiern wie die Weihnachtsfeier oder auf Familienfeste. Durch eine Arbeitskollegin, die ich näher kennen lernen wollte, bin ich erst darauf gekommen, dass mit mir etwas nicht stimmt, da ich mich auf der Weihnachtsfeier nicht getraut habe, mich zu ihr zu setzen und mit ihr in gemütlicher Runde zu reden. Ich wusste zwar schon immmer, dass schüchtern und menschenscheu bin, aber habe erst jetzt erkannt, dass ich dagegen etwas tun muss. Sonst werde ich wahrscheinlich ewig Single bleiben und mein Bekanntenkreis sich nur auf meine Kollegen und meine Familie beschränken.
http://www.verfuehrung.info/blog/2007/11/26/die-eigene-schuchternheit-beim-flirten-besiegen/
Diese Seite habe ich mir zur Lösung zu Herzen genommen und werde versuchen, einige Arbeitskollegen und vielleicht auch ehemalige Schulkameraden zu mobilisieren, die mich zu gemeinsamen Treffen mitnehmen, so dass ich wieder mehr soziale Kontakte zu fremden Menschen aufbaue und mich aus meiner Isolation befreien können. Mit denen kann ich dann auch gemeinsam versuchen, auf Frauen zuzugehen und sie kennen zu lernen. Hoffentlich klappt es so, wie ich mir das vorgestellt habe.
Susanne Colditz
am 3. März 2010
Hallo,
habe im Oktober die Diagnose „Pfeiffer“ bekommen, seither mit kurzen Unterbrechungen krank geschrieben. Über Weihnachten/Neujahr ging es mir furchtbar schlecht: 13 kg abgenommen wegen Übelkeit, Appetitlosigkeit, jeden Abend Fieber, auch das hier so oft beschriebene Herzrasen und Ruhepuls um 100, 110, völliges Erschöpftsein, keinerlei Kraft. Ich musste zwei Wochen stationär, da meine Milz und Leber extrem beeinträchtigt waren und der Internist noch eine zusätzliche Erkrankung befürchtete, was sich gottseidank nicht bestätigte. Nun geht es mir -langsam, langsam- wieder besser. Ich werde eine Reha machen, da ich mich -wie auch schon einige Schicksalsgenossen oben schrieben- wie ein Wrack fühle. Kann aber wenigstens jetzt wieder schlafen (vorher wegen Fieber schlecht)und essen und habe nicht mehr so extreme nächtliche Schweißausbrüche (habe immer eingehüllt in 4 Handtücher geschlafen, jeden Morgen klatschnasses Nachthemd…). Richtig gesund bin ich aber noch lange nicht… Komischerweise hatte ich keinerlei geschwollene Lymphdrüsen im/am Hals… Ich denke, die Symptome sind teilweise sehr verschieden. Klar ist, dass es eine schwere Krankheit ist. Viele betroffene Bekannte waren wie ich mindestens ein halbes Jahr krank, ein Freund von mir sogar zwei Jahre! Ich habe auch von Leuten gehört, die immer wieder kleine Rückfälle haben, so wie es oben auch jemand beschrieben hat. Blöd ist wirklich, dass einem kein Arzt wirklich helfen, ja nicht einmal eine sichere Prognose stellen kann. Nur an den Symptomen „herumdoktern“. Mensch so eine blöde Krankheit!!! Ich war noch nie im Leben so krank… Was ich auch immer wieder höre, ist, dass man sich echt schonen muss, auch im Stadium der Besserung.Ja nicht zu früh und zu viel arbeiten oder sich zu sehr anstrengen. Auch wenn es mir schwer fällt, werde icdh das beherzigen – habe schon ein blödes Gefühl, solange in der Arbeit auszufallen,aber es hilft ja nichts. Bin übrigens 46 Jahre alt.
Ich grüße alle Schicksalsgenossen, gute Besserung, Gruß
Susanne
Peti
am 3. März 2010
Hallo Ihr Lieben,
Ich hab heute die „gute“ Kusskrankheit diagnostiziert bekommen!
Fing schon Mittwoch vor Karneval an….Haksschmerzen und Fieber!Außerdem plötzliche Müdigkeit!
Dachte schon ich bilde mir was ein!Kann mir irgendjemand was erzählen was jetzt weiter passiert wie lang, usw.
Liebe grüße die Peti….
anja müller
am 4. März 2010
hallo anita,
bei mir wurde vor 3 Jahren SLE festgestellt.Meine Eltern hätten mich am liebsten in Watte gepackt!Aber damit hilfst du deiner Tochter nicht.laßt die Krankheit nicht euer Leben bestimmen.Positives Denken ist dabei eine ganz große Hilfe.Und man kann damit leben.Meine Erfahrung..sucht euch einen guten Arzt,der sich damit auskennt.Viele Ärzte wissen darüber nicht viel bescheid.Ich nehme seit fast einem Jahr keine Medikamente.toi,toi,toi.
ICH WÜNSCHE EUCH ALLES GUTE
anja
Ronja
am 4. März 2010
Hallo Leute,
erst einmal möchte ich all den Leidendeneine gute Besserung wünschen und vor allem das die Krankheit so schnell wie möglich und ohne folgen wieder abheilt!
Ich (30) habe nun auch heute erfahren das ich an dem Pfeifferschen Drüsenfieber erkrankt bin. Ich habe dick geschwollene Lympfhknoten, Schluckbeschwerden, hatte Schüttelfrost, bin total schlapp und könnte den genzen Tag schlafen.
Jetzt bin ich fix und fertig und muss mir mal alles von der Seele reden.
Gerade vor 3 Wochen hatte ich endlich meine ewig lang anhaltende Herzmuskelentzündung ausgestanden und mich langsam wieder an Beruf, Leben und Sport herann getastet.
9 Monate habe ich damit rum gemacht und immer wieder Angst u. Panik es könne ganz schlimm kommen oder Schäden bleiben.
Jetzt diese Diagnose. Ich könnte nur noch heulen. 🙁
Ich wollte doch gerade den Sport zum Teil zu meinem Beruf machen und jetzt soll ich kurz vor Prüfungen wieder pausieren.
Naja, ich will nur hoffen das nicht wieder fast ein Jahr ins Land geht.
Drücke allen anderen auch die Daumen!
Lieben Gruß Ronja
Sabrina
am 10. Oktober 2010
Na juhu :/
Dan hab ich wohl auch die krankhafte schüchternheit !
Ich trau mich nich zum friseur, trau michnich mit fremden leuten zu reden, traue mich nich einkaufen zu gehen… traue mich nichmal mit freunden zu reden die ich paar wochen nich gesehen habe…
also tu ichs nich :/
das is echt verdammt belastend und hat ein echt ekelhaftes Gefühl dabei..
Aber wenn ich das alles lese.. muss ich sagen fühl ich mich i.wie wohler weil cih weis es geht nicht nur mir so!..
aber i.wie will bei mir keine Lösung richtig anschlagen :’O
melly
am 10. Oktober 2010
hallo…
also ich bin jetzt 19 leide schon seit fast 3 monaten unter diesen symptomen.ich war jetzt am freitag beim arzt und der hat mir die diagnose gegeben.ich hab erst ne woche vorher mich damit beschäftigt,aber jetzt weiß ich gar nicht wie ich mich verhalten soll,bzw hab ich angst mich falsch zu verhalten…
ganz liebe grüße melly
martina köbis
am 12. Oktober 2010
ich hatte eine arbeit in feuchtenb kellerräumen und habe mich dort 8 stunden täglich aufgehalten. Nach einiger Zeit war ich ständig erkältet und hatte nierenschmerzen. Der urologe fand nicht, aber die schmerzen wurden unerträglich. da ich in erfurt keinen arzt fand, der sich mit pilsen auskannte habe ich mich damals an einen hilfeverband in eisenach gewandt. Durch medikamente und eine strenge diät fühlte ich mich nach kurzer zeit wieder recht wohl. aber meien jüngste tochter hatte sich bei mit angesteckt.
Das ganze ist jetzt 10 Jahre her und ich habe wieder die gleichen symptome wie damals. Wo kann ich mich hinwenden und bekomme hilfe? Die medikamente bekomme ich frei in der apotheke zu kaufen. aber soll ich wirklich eigenverantwortlich handeln´zumal ich mehere medikamente wegen herz- kreslaufproblemen einnehmen muss. bitte gene sie mir einen rat. ich bin schon ganz verzweifelt.
Jule.
am 15. Oktober 2010
Hallo Leute,
ich (14J.) hatte anfang des Jahres (April) auch das Pfeiffersche Drüsenfieber. Bei mir hat es mit Kopfschmerzen und Schwindelkeit angefangen. Fieber hatte ich über diese Zeit keins, aber ich hatte richtig dick angeschwollene Lümpfknoten und Schluckbeschwerden. Ich habe das Pfeiffersche Drüsenfieber immernoch in meinem Körper. Und muss auch alle 6 bis 8wochen zur Blutabnahme. Ist das jetzt eigentlich noch ansteckend? Jetzt hat mein Freund das Pfeiffersche Drüsenfieber bekommen und ich weiß nicht, ob ich ihn angesteckt habe?! Könnte er mich jetzt wieder anstecken, oder kann ich das nicht mehr richtig bekommen, weil ich es ja schon mal hatte, und man das Pfeiffersche Drüsenfieber nur ein mal im Leben bekommen kann?! Ich bitte um eine Antwort 😉
Und Gute besserung an alle infizierten !
Liebe Grüße.
Anna
am 19. Oktober 2010
hallo
ich habe eine frage habe seit ein paar tagen schmerzen im unterleib und weiß nicht von was
wie unterscheidet man bauchschmerzen von einer blinddarmentzündung
viele grüße
anna
Gesetze für Heilpraktiker « Naturheilkunde « Heilpraktiker, Gesetze
am 22. Oktober 2010
[…] Heilpraktiker/Ärzte/Psychotherapeuten: Im Dschungel der (Natur-)Heiler […]
Sarah
am 25. Oktober 2010
Hallo,
auch bei mir wurde vor einem Jahr ein SLE festgestellt,habe es an den Gelenken und die Haut( mein Gesicht ist auch betroffen! Leider habe ich eine Stelle direkt am Auge die natürlich immer leicht gerötet ist und häufig juckt und aussieht als wenn es an dieser Stelle schuppt!
Auch für mich brach am Anfang eine Welt zusammen,was man im Internet alles ließt,das ist schon sehr beängstigent aber ich habe noch so viel Glück das ich seit 1/2 Jahr ohne Medikamente klar komme! Toi Toi Toi! Aber auch wenn ich keine Medikamente nehme gibt es Tage wo ich am liebsten nur im Bett bleiben würde,da ich aber einen Hund und ein Pferd habe muss ich jeden tag raus und ich muss sagen das ich jetzt super mit meiner Krankheit klar komme, mein Rheumatologe meint das die Bewegung durch Hund und Pferd mir und meiner Krankheit gut tun!
Ich wünsche allen anderen betroffenen das auch sie so gut wie ich mit ihrer Krankheit zurecht kommen!
Alles gute an alle und nicht den Mut verlieren!
Sarah
arijeta
am 27. Oktober 2010
jaa ich kenn das auch das ist voll scheiße,man will halt auch wie die anderen sein.
ich denk manchemal ich bin die einzige die das nicht schafft, nicht mehr schüchtern zu sein.
Aber das problem ist bei mir das ich schüchtern bin nur wenn ich vor vielen leuten stehe oder was machen muss.wenn ich bei 1-2 menschen da stehen dann bin ich nicht so schüchter das ist voll kommisch. :
jeta022@hotmail.com
fritze
am 28. Oktober 2010
Guten Tag
bin 47 Jahre alt und hatte selbst gekündigt auf anraten meines
Arztes. In meinen Job als Bauleiter wurde ich nach einem halben Jahr gemobbt.Zusätzlich bekam ich Gesundheitliche Probleme wie
Kopfschmerzen, Durchfall, Magenprobleme,Schlafprobleme.
Bin seit 3 Monaten Arbeitsunfahig geschrieben und bin in
Ärztlicher Behhandlung wo mir mitgeteilt wurde, dass ich erst Abstand und Ruhe brauchte um die Erfahrungen ab zu bauen.
Nun meine Frage ; Was kann ich noch selber tun ?
Medikamente nehme ich zur Zeit nicht, bzw. Zeitweise
Schlaftabletten.
Von Ärztlicher Seite ist keine Gruppentherapie oer Einzelgespräche
befürwortet worden.
Vieleicht können Sie mir eine Antwort geben ?
katrin
am 2. November 2010
hallo.
meine Tochter leidet seit tagen am dem drüsenfieber ich möchte nur wissen ob sie wieder richtig gesund wird,Ihre leberwerde sind besch…
Mache mir roße sorgen weil ich selber nicht richtig gesund bin.
Irina
am 6. November 2010
Ich werde am 16.11. Gesäß operiert. Bei mir wird ein Faustgroßes Lipom unter Vollnarkose entfernt. Würde mich freuen wenn ich auf irgendeiner Internetseite einen ganz ausfürlichen Ablauf lesen könnte. Hab nähmlich paar Fragen, trau mich aber nicht jemanden der mich persöhnlich kennt zu fragen, weil es mir peinlich ist.
Ulf
am 6. November 2010
Hallo,
das Problem bei der Überwindung der Schüchternheit ist, dass man sein eigenes Selbstbild anzweifeln muss! Das ist richtig schwer und kostet jede Menge Kraft, aber es lohnt sich.
Ich habe schon sehr häufig erlebt, dass sich schüchterne Menschen innerhalb weniger Monate zu Leuten entwickelt haben, die dann ein gesundes Selbstbewußtsein hatten.
Zu ihrer „schüchternen“ Zeit waren sie in ihrem Innersten der Meinung, dass sie eben so und nicht anders sind und sich das nie ändern wird. Ist allerdings der Leidensdruck so hoch, dass man ihn nicht mehr aushält (und hier auf der Seite gibt es viele Kommentare, aus denen ich heraushöre, dass das Leben keinen Spaß mehr macht; zum Beispiel Insa, Deloris, Mira usw.), dann sucht man nach Lösungen und kommt tatsächlich an den Punkt, wo man sein Selbstbild anzweifelt!
Genau das ist notwendig, um nicht mehr schüchtern zu sein! Ihr könnt genau so selbstbewußt sein wie alle Anderen auch! Und das macht richtig Spaß!!!
In meinem Blog veröffentliche ich regelmäßig Artikel zu diesem Thema, das viele berührt. Vielleicht kann ich Euch mit dem einen oder anderen Tipp weiterhelfen!
Ulf
am 10. November 2010
Ach so, kleiner Nachtrag von mir:
Meinen Blog findest Du unter
http://www.blog.tipps-gegen-schuechternheit.info
Schau mal vorbei, Du bist herzlich eingeladen! Und wenn Du ganz gut bist und ich Dir helfen konnte, hinterlasse einen Kommentar! Ich freue mich jetzt schon auf Dich!
Ingo
am 14. November 2010
Hallo,
ich hatte im Mai ´09 einen Fahrradunfall wobei ich mir
einen Trümmerbruch (distale Radiusfraktur) zuzog.
Die Platten und Schrauben sind bis heute nicht entfernt worden.
Der Operateur meinte das man das Material 2 Jahre im Körper lassen sollte….
Vor dem Unfall war ich sportlich aktiv,
wenn ich heute Sport mache, also mit Hanteln, habe ich wieder Schmerzen, obwohl ich nur noch einen Teil an Gewichten nehme.
Außerdem hab ich Probleme mit der Feinmotorik.
Kann es sein das die Sehnen durch das Material gereizt werden und das die Schmerzen verusacht? Mir schmerzt nicht nur das Handgelenk sondern auch die Finger und der Ellenbogen.
Sarah
am 15. November 2010
Hallo,
ein Tennisarm ist nichts schönes! Hatte auch sehr lange Schmerzen im rechten Arm. Wollte es nicht mit Spritzen probieren. Glücklicher war ich mit TENS und Krankengymnastik, das klappte ganz gut. Ist zwar immer noch keine Wunderheilung, aber besser als eine Spritze meiner Meinung nach. Zum Testen ist es auf jeden Fall empfehlenswert.
Bye, Sarah
Marina
am 16. November 2010
Hallo!!!
Ich bin seit Mai mit dem Pfeifferischen Dr. infiziert…Meine Blutwerte bleiben unverändert und eine dicke Erkätung nach der anderen.
Ich habe langsam echt Angst, dass es chronisch wird..
Hatte das schonmal jemand so ähnlich wie ich??
Marina
Euromedquality » Blog Archive » Blutdruckmessgerät für den Oberarm oder das Handgelenk
am 18. November 2010
[…] zur Ausstattung. Im Vergleich dazu ist das Blutdruckmessgerät für den Oberarm etwas teurer, misst dafür aber präziser, ob der Blutdruck vom Normalpuls, der bei 120 zu 80 liegt, […]
Marko84
am 19. November 2010
Hallo Melli, auf welche Art hat Arzt die Diagnose gestellt? MRT, Ultraschall??
Grüße! 🙂
kno_p
am 19. November 2010
hallo zusammen….von euren schicksalen im bezug auf SLE zu hören stimmt mich sehr demütig. ab mittwoch beginn ich mit einer behandlung der vojta therapie eine junge patientin von mir zu therapieren…ich selbst habe keinerlei erfahrung mit SLE aber ich werde euch darüber in kenntnissetzen welche erfolge wir haben…
ich spreche natürlich nicht von heilung, oder ähnlichem, aber ich bin der festen überzeugung das wir den PATienten der systemischen erkrankungen mehrere wege bieten sollten als die medikam. therapie. ein kleiner tipp von mir ich habe schon sehr gute erfolge im bezug auf parkinson und multiple sklerose errungen. informiert euch einfach mal über das vojta prinzip oder sprecht mit eurem rheumatologen…ich sehe in dieser therapie definitiv noch weitere fortschritte als euch bewusst ist… bei fragen meldet euch einfach kno_p@web.de gruß und alles gute pk
Heinrich Balko
am 22. November 2010
Hallo!
Meine Frau hat an zwei Fingern Panaritium, könnten Sie vielleicht einen erfahrenen Handchirurgen in Raum Hamburg empfehlen. Da wir schon bei vielen Ärzten in Hamburg gewesen und die sagen uns, dass sie nicht feststellen könnten. Ihren Rat wäre für uns sehr wertvoll.
vielen Dank im voraus.
Heinrich Balko
Bernd Müller
am 23. November 2010
Hey Bernd,es ist interessant und glaube ich doch…dass es nicht schlimm ist. Liebe Bussi, Reni
motte
am 24. November 2010
hallo
mir wurde am 10 november beide schilddrüsen entfernt war nicht schlimm muss halt täglich eine tablette schlucken.schmerzen keine op gut überstanden ,nur die narbe ist nicht so schön ist immer noch dick ringst rum .aber im mom geht es mir gut habe nur angst noch fetter zu werden kennt jemand eine gute diät
hallo
am 24. November 2010
Cool! Hat mir sehr geholfen!
Moni
am 25. November 2010
Ich wurde von einer Maus gebissen, weil sie auf der Straße saß und nur ganz langsam weggelaufen ist. Als ich sie von der Straße setzen wollte habe ich ihr meine Hand hingehalten und dann hat sie mich gebissen. In unserem Dorf ist auch keine Tollwurt verbreitet. Die Maus hat auch keine Wunden hinterlassen und ich hatte Handschuhe an. Trotzdem habe ich Angst, dass die Maus Tollwut hat. Kann das sein??
Automaten Cheats
am 25. November 2010
Hat jemand ne Idee wie umfassend das verallgemeinerbar ist?
Geld Gewinnen
am 26. November 2010
Dank dir, endlich habe ich dies kapiert 😉
Roulette mit Strategie
am 26. November 2010
Wahrhaftig ein wahrer Beitrag. Ich muss echt http://www.medizin-netz.de mal mehr lesen 😉
heidi fonck
am 28. November 2010
Vielen Dank für die klare Erklärung, habe eine tiefe Bein-beckenvenethrombose erlitten, bekomme keine Mitel mehr und werde auch nicht mehr behandelt..es ist mehr als ein Jahr vergangen, habe nie eine erklárung bekommen weshalb ich nicht sitzen kann, nur wenn ich halbliegend, mit den erhöhten Beinen liege fühle ich mich besser..auch wenn ich etwas länger stehe , entseht ein Schmerz und Druckgefühl ind der gegend des Magens auf der linken Seite und dann auch die Niere, fühle als ob sich das Blut anstaut bis zu den Augen hin und muss mich dann in meine beschriebene halbsitzzende Position hinlegen..auch habe ich keine diät und nicht verschriebn bekommen..auch das ausscheiden von Urin geschieht nie wenn ich länfger stehe, sonder ihc liege völlig ruhig und dann staut es sich langsam an und dann endlich entwässere ich..es ist dann keine schwellung in den Beinen und Oberbauch zu beobachten..würde gerne wissen was mich ab jetzt erwartet, da ich jetzt wegen diesem Priblem keine Mittel habe ( finanziell) und so auch fast nicht arbeiten kann..es sind kleine Zeitspannen möglich aber nicht mehr..habe einen grossen Willen mir doch ein gutes und frohes Leben zu verschaffen..die thrombose entstand nach dem durchneiden der Cavavene und einigen Arterien bei einer misslungenen Operation von einem Rethroperitionalen Tumor der mir den Urether der rechten Niere blockiert hat..3 Tage dannach in der Intensivstation bekam ich dann diese thrombuse die von oben nach unten verläuft..keineWaden sondern von über den Knien ab bis unter den Nierenn auf der linken Seite mehr als auf der anderen Seite und dann habe ich mich 3 Mal angestossen in der Behandlungseit und auf dem rechten Bein dann blaue Flecken entstandn die sich hart anfühlen und schmerzen..habe jetzt stark an Gewicht zugenommen und meine ibereb fingerglieder verkrümmen sich langsam..kann mir jemand ganz klar sagen wie ich mich verhalten soll? Ich mache mir Mur, aber um mich herum, da sieht man mir mein Problem nicht an und auch nicht die schmerzen, so dass es störende empfunden wird wenn ich etwas darüber sage oder alle denken nach der Beendung dasich gesund werde..anrecht auf eine Pension habe ich nicht aber würde mich sehr fruen von euch z wissn wie ich meine Zeit und Ernährung einteilen kann damit es eine freude ist weiterzuleben..ab und zu verdirt diess mir gründlich den Spass..ach..ich ahbe fr¨her ein Leben in der Natur ehabt, mit wilden Speisepilzen gearbeitet und jetzt habe ich den Komputer als Begleitung..Gott sei Dank, denn da habe ich Kontakt zu meiner Aussenwelt..Habe noch eine kleine tochter zu erziehen und zum Leben vorzubereiten
Hoffentlichbekomme ich eine diát und Lebensorganisation von euch die ich mit viel Vorfreude erwarte..lebe in Chile, in der Naehe vom Meer im Süden
herzlichst eure Heidi
Richard Friedel
am 28. November 2010
Titel: Eigenständiges Denken wie im Biologieunterricht.
Da die moderne Asthmabehandlung einen lebenslangen Medikamentenkonsum bedeuten kann, wäre etwas unabhängiges Denken im Stil des Praktikums in der Biologie nicht so abwegig.
Bei einem Test an der eigenen Atmung fällt auf, dass die Funktion der Atmung unter anderem vom Druck im Bauchraum abhängt. Man tastet mit der Hand das An- und Entspannen der Bauchmuskeln bei der Atmung ab. Wenn man jetzt das Anspannen bei der Einatmung bewusst verhindert, so wird die Atmung seichter und schwächer und letztendlich asthmatypisch. Beim kräftigen Luftholen wird die Spannung stärker. Diese Gesetzmäßigkeit ist in der europäischen Fachwelt unbekannt, wie provozierende Beiträge in Internetforen zeigten.
Die Gesetzmäßigkeit muss zu Überlegungen über fernöstliche und speziell über die eindeutig erklärten japanischen Atemtechniken führen. Ein Hauptmerkmal der japanischen Techniken ist nämlich der erhöhte oder normalisierte Druck im Bauchraum, der vornehmlich durch Anspannen der Muskeln um den Bauch einreguliert wird. Dabei ist das unmittelbare Ziel die Verbesserung der Atmung. Andere wichtige Wirkungen sind die Verbesserung des Blutkreislaufs mit Aufhebung einer Stagnation größerer Blutmengen im Bauchraum und das Massieren der Verdauungs- und Harnausscheidungsorgane.In der Praxis denkt man also nicht nur an die „Luftatmung“ sondern an die in unserem Kulturkreis völlig vernachlässigte „geheime“ blutpumpende Wirkung und an eine geeignete Relation zwischen den beiden.
Was insbesondere der japanische Zugang zum Thema Bauchatmung von uns bekannten westlichen Vorstellungen unterscheidet, ist die Stringenz. Siehe z. B.
http://www.lrz.de/~s3e0101/webserver/webdata/T3.pdf wo sogar einer Übung der Sumokämpfer empfohlen wird und auch http://www.lrz.de/~s3e0101/webserver/webdata/NNAU.pdf
Mit diesen Überlegungen ausgestattet war für mich mit leichter Asthmasymptomatik der fast nahe liegende Schritt, bei strammem Gehen in pollengeladener Luft oder nach fettigem Essen, kräftig in den Bauch hinein zu atmen. D. h. bei der Einatmung wurde Druck im Bauchraum erzeugt. Die Wirkung dieser sich merkwürdig anfühlenden und auch anfänglich anstrengenden Praxis war eine Freiheit vom dem sonst zu erwartenden Bronchialkrampf.
Ich führe diese Art von Atmung aus, um die Atmung und insbesondere die Einatmung zu verbessern und nicht wie so oft der Fall bei Empfehlungen für eine Atemtechnik, um eine bestimmte Empfindung zu erleben. Das Ausdauertraining auf einem Gerät ist sehr zu befürworten. Richard Friedel, Starnberg
Martine
am 30. November 2010
Hallo liebe Mitgeplagte!
Habe seit 6 Jahren Schmerzen mittlerweile in allen Gelenken und alle anderen geschilderten Sympthome auch .
Habe beim Rheumatologen mit zahlreichen Untersuchungen und Blutbildern über 4 Monate definitiv Rheuma ausschliessen lassen und die Diagnose Weichteilrheumatismus bekommen. Medikamente schlecht vertragen oder wegen zu grossen Nebenwirkungen abgelehnt. Und nun das gut Ende: Mit Diät haben sich meine Sympthome um über die Hälfte verringert! Ich vermeide: Lakritz (habe Unmengen davon gegessen) Zucker, Alkohol, besonders weissen Wein und Sekt (Rotwein ist OK) Schweinefleisch, SPARGEL, Gluten, Milchprodukte (Yoghurt ist ganz schlimm, harten Käse vertrage ich recht gut… etc.
Was ich euch mitteilen will: Probiert einfach aus was euch bekommt und was nicht. Leider recht umständlich aber lohnend: Also wie bei jeder schlimmen Allergie verfahren: erst sehr einfache Lebensmittel, wie Reis, gekochte Kartoffeln, gedämpftes Gemüse etc essen und nach und nach ein neues Lebensmittel einführen und testen. Euer Körper wird Euch schon sagen was ihm bekommt und was nicht. Ein Arzt kann sicherlich helfen einen Diätplan auf zu stellen. Mir haben ausserdem Basetabletten und homöopatische Mittel geholfen meine Magenschleimhautentzündung zu heilen. Bin immer überzeugter, dass das ganze Weichteilrheumatismusdings eine Frage des Stoffwechsels ist. Ausserdem wirken bei mir leichter Sport, Wärme und Pilates Wunder. Liebe Grüsse aus Luxemburg
ME
Fabian
am 1. Dezember 2010
@Martina: wenn Ihnen noch nicht geholfen werden konnte, setzen Sie sich mit mir per Mail in Verbindung: aedil@web.de
Nane
am 2. Dezember 2010
ja die „kranken“ grippe-kranken werden dann sicherlich an der grippe sterben.
karl
am 4. Dezember 2010
Vor vielen Menschen bin ich auch schüchtern. Ich beginne zu schwitzen und fühle mich mehr als nur beobachtet . Hab mir schon überlegt die Linden Methode zu kaufen . Hat wer Erfahrung von euch damit ?
Lg Karl
Sven94
am 7. Dezember 2010
Hallo Leute,
Ich bin bald 17, habe keine Ahnung, was ich habe, aber ich bekomme ständig so eine Art „Todesangst“ (*) denn mein Herz macht häufig aussetzer oder schlägt unregelmäßig. vllt bilde ich mir das auch nur ein und ich habe angst zum arzt zu gehen, wo mir dann womöglich mitgeteilt wird dass ich diese Krankheit habe. Ich bekomme ständig panik, denn ab und zu bekomme ich diese fiesen herzstiche*. die dauern dann kurz an und verschwinden dann langsam wieder. was soll ich nur tun? ich habe angst, mein leben könnte bald vorbei sein, aber meine eltern machen sich auch lustig wenn ich ihnen sage dass mein herz wieder faxen macht. Sie sagen das hat man manchmal aber das ist schon lange nicht mehr nur „manchmal“. Dann sind da noch die anderen symptome, ich meine, die gibts ja auch ohne dass man krank ist. Aber ich habe es gelesen und dachte mir „OMG was mach ich jetz bloß?“.
Hoffe für euch das beste,
lg sven
tante irmgard
am 8. Dezember 2010
hallo leute ich wollte mal eben sagen dasss ich extreme arteriosklerose habe nur mal so hört as rauchen auff lg tante irmgard
Silvia B.
am 8. Dezember 2010
Ich habe ein Phäochromozytom,fühle mich in der Klinik, in die ich ambulant überwiesen wurde sehr unwohl. Sie liegt 50km von meinem Wohnort weg,was nicht schlimm wäre, wenn ich mich in guten Händen fühlen würde!Ich musste jetzt schon 5 mal ambulant dorthin fahren.letzte Untersuchung war heute. Niemand konnte mir sagen wie es weiter geht und vor allem wie ich die Tabletten nehmen soll (Alfa Blocker und Beta Blocker) Ich hänge jetzt in der Luft, fühle mich allein gelassen, kann mir denn niemand helfen? Welche Klinik ist gut?Wäre für jede Hilfe dankbar!
Sonja
am 9. Dezember 2010
Hallo zusammen,
Ich (16J)hab das Pfeifferesche drüsenfieber seit ca. einer Woche.
Bei mir fing es mit den dicken Lymphknoten an und dann bekam ich dicke Mandeln auf denen sich keime gebildet haben.. das hat alles schön unangenehm gemacht.
Ich hab alle Symptome von dieser ekeligen Krankheit außer das Fieber meint ihr das kommt noch dazu ? Und ich weiß nicht ob es besser für mich wäre wenn ich ins Krankenhaus komme, was meint ihr ? Ich kann kaum schlucken mein Hals tut sehr weh, hab ein geschwollenes Gesicht und oft am ganzen Körper Ausschlag. Ich könnt immer wieder weinen, wenn ich daran denke wies mir geht 🙁
Lg Sonja
Marja
am 9. Dezember 2010
hey ihr lieben..
eure berichte erschrecken mich ein wenig. ich habe seit ca. 1 woche symptome wie :schwindel, heiserkeit , schmerzen beim atmen , magenschmerzen, stimmungsschwankungen und erschwerte atmung. montag habe ich einen bluttest machen lassen und habe heute das ergebniss pfeiffersches bekommen wusste allerdings erst nichts damit anzufangen.. jetz weiß ich was ich hab und wünsche mir nur das es bald vorbei ist.. lg marja
Matthias
am 9. Dezember 2010
Hallo habe es leider auch..die ärzte wussten erst garnicht was das für eine krankheit ist..bei mir fing es an mit kopfschmerzen eine woche lang danach ging ich zum arzt haben mich nur rumgeschickt keiner wusste etwas..dann auf einmal hab ich am hals gemerkt das ich da 2 knubbel habe..die ärzte wussten immer noch nicht was ich habe..ich musste zum ultraschall und röntgen dann auf einmal is mein hals angeschwollen mit weißen ablagerungen dann wussten sie immer noch nicht was es ist..dann auf einmal hatte der HNOA ein verdacht das es pfeifferisches drüsen fieber ist .. ich habe gegoogelt und die syntome geprüft passte alles..kurz danach hatte ich auch noch hautausschlag das ganze geht jetz seit ca. 11 tagen ich kann kaum schlucken ist echt schlimm 🙁
Harald
am 10. Dezember 2010
Hallo,
gegen meine Rückenschmerzen wende ich eine Kombination aus Schwimmen (3 x wöchentlich) und TENS (täglich, ca. 10 min) an. Das hilft ganz gut und bei mir hat sich das gesamte Wohlbefinden gebessert. Habe es auch schon längere Zeit mal ohne TENS probiert, aber das scheint nicht ganz so gut zu sein wie die Kombination.
Viele Grüße, Harald
Gretel
am 11. Dezember 2010
Ich bin im Februar 2010 mit dem Fahrrad gestürzt. Es war ein komplizierter Handgelenksbruch (distale Radiusfraktur). Vor der OP war ein Reposition des Radius erforderlich. Zudem musste zweimal operiert werden, da sich nach der 1.OP der Bruch nochmal verschoben hat. Die Beweglichkeit des Handgelenks ist noch in allen Richtungen eingeschränkt und einige Bewegungen sind etwas schmerzhaft. Außerdem fühlt es sich immer noch steif an. Eingeschränkt in der Beweglichkeit ist auch der Daumen, der sich ebenso wie der kleine Finger noch etwas steif anfühlt. Mit dem Handgelenk trainiere ich täglich, sowohl Kraft als auch Feinmotorik, es gibt Fortschritte, jedoch dauert es lange und verlangt viel Geduld und Ausdauer.
Mit Gewichten habe ich die Erfahrung gemacht, dass ich wirklich nur sehr langsam die Gewichte steigern kann. Ich hatte zeitweise starke Schmerzen direkt unter dem Ellenbogen, ich habe dann auf Anraten meines Physiotherapeuten erstmal mit dem Gewichtstraining pausiert, er hat mir dann geraten viele Wiederholungen mit ganz kleinem Gewicht durchzuführen, seitdem ist es besser geworden. Ich würde auf jeden Fall empfehlen bezüglich eines wirkungsvollen Trainings einen Physioterapeuten zu befragen.
Mir wurde sowohl vom Chirurg im Krankenhaus als auch vom Orthopäden/Durchgangschirurgen sowie vom Physiotherapeuten empfohlen, das Metall entfernen zu lassen, da diese davon ausgehen, dass nach Metallentfernung die Beweglichkeit aller Wahrscheinlichkeit noch besser werden wird und darauf hoffe ich. Das Metall (Platte und 4 Schrauben) lasse ich daher in der nächsten Woche entfernen.
Ich habe übrigens gute Erfahrungen mit erwärmten Dinkelkörnern gemacht: ca 2,5kg Dinkelkörner im Topf auf kleinster Stufe auf für die Hand angenehme Temperatur erwärmen und in Stoffbeutel schütten, dann Hand darin bewegen. Für Feinmotoriktraining einzelne Körner greifen und zwischen den Fingern hin und her bewegen. Wenn das Handgelenk gut durchgewärmt ist, lässt sich das Handgelenk besser bewegen und trainieren.
Anonym II
am 11. Dezember 2010
Dann kann das doch sein, daß manche Ärzte Fehldiagnosen stellen.
Peter G.
am 11. Dezember 2010
Ein Hallo an alle Mitleidenden,
ich bin 54 Jahre alt und leidenschaftlicher Langstreckenläufer.
Mein Laufpensum liegt wöchentlich zwischen 80 und 100 km. Viele Jahre hatte ich mit einer chronische Achillessehnenentzündung zu kämpfen, habe alles mögliche probiert, auch Ibuprofen – hatte allerdings mit starken Nebenwirkungen zu kämpfen.
Im Sommer bin ich durch Zufall bei einem Marathon mit dem Lärchenextrakt FLARIX+C in Berührung gekommen. Der deutsche Hersteller hatte eigentlich mit einer Kräftigung des Immunsystems geworben und aus diesem Grund habe ich mir das nicht eben preiswerte Mittel auch gekauft.
Die empfohlene Dosis von einer habe ich selber schrittweise auf 2-3 Kapseln pro Tag erhöht. Und folgendes ist passiert:
1. Meine ständig wiederkehrenden Erkältungen/Infekte sind verschwunden.
2. Die Entzündung der Achillessehne ist spürbar abgeklungen, ich bin so gut wie schmerzfrei! Eine leichte Schwellung ist noch da, aber es ist kein Vergleich mit vorher. Laufen macht wieder Spaß. Die selbst verordeten Zwangspausen fallen weg.
3. Allergische Reaktionen, die hin und wieder auftraten („Heuschnupfen“), bleiben aus.
4. Meine Freundin nimmt seit 2 Monaten ebenfalls dieses Lärcheextrakt und ihre Haut ist spürbar glatter geworden
5. und ihre Haare gehen weniger aus und sind kräftiger.
6. Wir schlafen beide besser und was nicht ganz unwesentlich ist
7. mit unserem Liebesleben tut sich wieder etwas, da es bei mir öfter und stärker wieder „aufwärts“ geht.
Wir sind verblüfft und angenehm überrascht! Da wir beide ansonsten keine Medikamente oder andere Mittelchen einnehmen, vermuten wir, dass der verwendete Wirkstoff „Taxifolin“ dahinter steckt.
(siehe auch: http://de.wikipedia.org/wiki/Taxifolin)
Einfach Hammer!
Grüße vom (rundum zufriedenen)
Peter
Nina
am 15. Dezember 2010
Hallo zusammen!
habe ebenfalls eine Schilddrüsen OP hinter mir gebracht. Vergangene Woche wurde ich (Donnerstag) operiert. Sonntag wurde ich entlassen. Montag (vorgestern) war ich so unvernünftig und habe etwas „schweres“ gehoben (8 KG) und ich meine, daß nun ausgerechnet die operierte Seite wieder schmerzhafter ist… an der Haut sehe ich keine Veränderung. Aber auf leichtem Druck tut es heftig weh (rechte Seite) und ist etwas hart. Telefonisch habe ich mich bereits an meinen Arzt gewannt, aber er hatte mir gesagt, das es sicherlich nichts schlimmes ist. Irgendwie habe ich jetzt Angst, das sich der Arzt irrt und es ein innerer „Eingeweidebruch“ ist… Ja, ich weiß, Ihr seid keine Ärzte- aber Ihr habt auch sehr viel Erfahrung! Bitte sagt mir, wie Ihr das seht und was ich machen kann.
Vielen lieben Dank!
nurcan
am 16. Dezember 2010
hallo,
ich habe vor ca.2 Jahren erfahren, dass ich Lupus habe.Erst habe ich meinen Arzt angelächelt,weil ich nicht wusste was das ist.Er erklärte mir was das bedeutet.Einerseits war ich erleichtert,dass man eine Diagnose feststellen konnte und andererseits war ich beunruhigt,dass ich Krank bin.
Meine Probleme waren bzw sind Gelenkschmerzen, Müdigkeit, Vergesslichkeit, schnelle Bakterielle Infektion,Lustlosigkeit(sogar shopping).
Anfangs hatte ich keinen davon überzeugen können,dass ich nicht Faul sondern Krank bin aber jetzt mittlerweile glaubt meine Familie mit mir und leiden mit mir,wenn ich meine Schübe habe. Nun versuch ich mit ach und krach ,meiner Cheffin und Arbeitskollegen ,klar zu machen ,dass ich lieber nicht Überstunden machen sollte, da ich sonst die Schübe öfter bekomme.Wenn ich Krank geschrieben war und danach wieder angefangen habe zu arbeiten, haben mich meine Kolleginnen und Kollegen kaum begrüßt. Sie nahmen an, dass ich aus Lust und Laune mich Krank schreiben ließ.Ich gehe meistens mit Schmerztabletten zur Arbeit circa eine Stunde vor der Arbeit und arbeite auch zu 100 Prozent, den ich am Abend auch 100 Prozent bereue.Aber was soll man machen, ich muss arbeiten. Wir haben nunmal 3 Kinder und Kosten.
Monex
am 16. Dezember 2010
in einem her- k mmlichen Herd oder auch f rs indi- rekte bGrillen b ganz.
Manu
am 17. Dezember 2010
Hallo
bei mir wurde nach einiger zeit auch Pfeiffer festgestellt. Sollte angeblich aber schon etwas zurückliegen also nicht akut (wie kann an das unterscheiden?).Habe aber seit dem einen knall roten rachen und geschwollene lymphknoten, schluckbeschwerden und abgeschlagenheit. wenn ich zur ruhe komm habe ich herzklopfen und ab und an fühlt es sich an als würde ich fieber bekommen tut sich aber nichts. ich werde momentan homeophatisch behandelt. hat aber leider noch nicht viel gebracht. ich hoffe sie hat bald mal das richtige mittel gefunden.Kurz zuvor hatte ich übrigens eine Gürtelrose.die ist aber super schnell weg gewesen.
lg manu
To Whom It Concerns … » Gedanken zu Weihnachten
am 24. Dezember 2010
[…] für mich besagte Wirbel-Frakturen (durch Ausrutschen auf winterlicher Straße), eine Pankreatitis (diesmal glücklicherweise einmal ohne Intensivstations-Aufenthalt) und der Abriss der […]
klaus
am 25. Dezember 2010
hallo,
nachdem ich 1993 das erste mal eine komplette struma op durchführen mußte, bin ich am 14.12.2010 zum zweiten mal an der sd operiert worden. die sd war wieder so groß geworden, dass es auf die luftröhre drückte, außerden wurden einige kalte knoten links beim szintigramm diagnostiziert worden. nun ist nur die linke sd entfernt worden, bei der op gab es komplikationen, das gewebe war vernarbt und verklebt, sodass der sichtbar gemachte stimmbandnerf ebenfalls in mitleidenschaft gezogen wurde.
die schmerzen waren ertäglich, beim schlucken meinst du, die ärzte hätte etwas am kehlkopft implantiert. die stimme macht mir nun sorgen, da ich auch beruflich auf sie angewiesen bin um so mehr.
der hno sagt: das wird schon wieder!
hat jemand erfahrung damit wie lange so etwas dauert?
kommt die stimmgewald wirklich zu 60-70% wieder?
lg
klaus
Marie
am 27. Dezember 2010
Auf der Suche nach einer guten Kostenaufstellung einer Sprunggelenkverletzung bin ich auf diese Seite geraten. Sie ist sehr übersichtlich gestaltet und informiert den Leser über Sprunggelenksverletzungen. Jedoch ist es entweder kompliziert geschrieben oder falsch. Unter „Entstehung“ steht, dass das Supinationstrauma ein Umknicken nach Innen darstellt, jedoch wird das Umknicken nach Außen als Supinationstrauma bezeichnet. Die Pronation ist das nach Innen knicken. Eine weitere Seite, die super über das Sprunggelenk informiert ist diese !
M. Zens
am 28. Dezember 2010
Hallo!
Der o.a. Artikel hat mir sehr gefallen und gleichzeitig verunsichert. Ich wurde vor 5 Tagen am Daumen operiert: verschlepptes Panaritium mit Knochenbeteiligung (der Arzt sprach von der „betroffenen Matrix“), Nagelextraktion und Säuberung an der Nagelwurzel, von letzterer sei nicht mehr viel übrig. Der Nagel werde kaum noch nachwachsen. Ob Lymphbahnen betroffen sind, weiß ich nicht. Es gab keine Blutuntersuchung, es wurde kein Abstrich gemacht. Das erste Antibiotikum habe ich nicht vertragen (4-5mal tägl. Durchfall). Das zweite ist ok. Der Nagel und seine Umgebung sah nicht sehr dramatisch aus, bei der Eröffnung der Nagelfalz war der Arzt überrascht. Es wurde keine Röntgenaufnahme gemacht. Ich spüre mein Nagelbett heute noch nicht. Und habe vermutlich deshalb auch kaum Schmerzen. An der Fingerspitze spüre ich ein wenig. Der Finger ist nur leicht verbunden. Ich habe keine Schiene bekommen. An der anderen Hand ist der Mittelfinger seit einigen Wochen ebenfalls entzündet. Ihn und den Daumen bade ich täglich in Betaisadona-Lösung. Der zweite Nagel hat sich unter dem Antibiotikum etwas beruhigt. Die Schwellung ist zurück gegangen.
Meine Frage: Was ist noch unbedingt zutun? Röntgenuntersuchung? Blutuntersuchung? Abstrich? Warum habe ich gleich an 2 Händen damit zutun? Kann ich etwas für einen neuen Nagel tun (Medikamente, Vitamine)? Woran merke ich, ob auch Sehnen betroffen sind? Werden die Nerven im Nagelbett wieder gesunden?
Viele Fragen die mir am Herzen liegen.
Über eine baldige Antwort würde ich mich sehr freuen.
Herzlichen Dank und Grüße
M. Zens
Özlem Batgi
am 5. Januar 2011
Hallo ihr Lieben,
meine Mutter hat schon seit ca. 20 Jahren SLE, begleitend dazu eine coronale Herzerkrankung (2 Herzinfarkte), Diabetes, Hypertonie und die Wehwehchen, die sie halt aufgrund der 20 Jahre mit Schmerzen und Tabletten leben hat ;( jetzt hat sie zum Überfluß noch ein sehr bösartiges Merkelzellkarzinom an der Brust, der hochgradig böse ist und schnell wächst. Am Freitag wird er wegoperiert!!! Wir leben also schon sehr lange mit dieser Krankheit und ich kann sagen, dass meine Mama nie aufgegeben hat und die Krankheit mit ihren Tücken gut im Griff hat. Sie hat sich 2 Hunde zugelegt, ich habe ihr 2 Enkel geschenkt und mein Papa kümmert sich ganz toll um sie. Gibt es irgend jemanden, der vielleicht von einem ähnlichen Fall gehört hat, ich meine wegen des Hautkrebses?! Wie ist es verlaufen in Anlehnung an SLE? Ich habe nämlich große Angst vor der STrahlentherapie. Wie wird sie diese verkraften???
Euch allen wünsche ich Kraft und liebe Menschen, die euch verstehen und für euch da sind!!!!
lieben Gruß özi
Hans
am 6. Januar 2011
Wenn jemand an einem „Tennisarm“ leidet, ist das nun eine Krankheit oder ist es ein Unfall? Wichtig wegen der Versicherung.
Moritz
am 6. Januar 2011
Also ic hleide seit nun mehr 8 Monaten am PDF. Mittlerweile sind meine Blutwerte wieder völlig in Ordneung, jedoch bekam ich vor einem Monat nach 2 Monaten Ruhe, wieder einen kräftigen Schub. Schluckbeschwerden, Ohrenschmerzen und Kopfschmerzen sind meine Hauptprobleme, bin auch bei einem Homeophaten der mich gerade aufbaut mit allerlei Mitteln und Eigenbluttherapie.
Ich verstehe jeden einzelenen hier, besonders die Psyche macht mir zu schaffen, denn ich habe mich ziemlich zurückgezogen, einzig arbeiten gehe ich. Meine Freundin versteht nicht, warum ich fdast nichts unternehmen kann und nur zuhause sitze….
ICh bin guter Dinge, dass ich es im Frühjahr hoffentlich überstanden habe, zumindest die Müdigkeit und Kraftlosigkeit ist solangsam weg…
Wenn jemand Infos haben will, kann er mich gerne unter beck@gmx.at kontaktieren.
watch the green hornet online
am 6. Januar 2011
Hi,
Thanks for sharing the link – but unfortunately it seems to be not working? Does anybody here at http://www.medizin-netz.de have a mirror or another source?
Thanks,
Charlie
Nadine
am 8. Januar 2011
Hallo zusammen,
erstmal an alle Gute besserung.
Meinem Freund geht es nun mehr seit drei wochen richtig schlecht. Es hat angefangen mit Starken Kopfschmerzen und nun hat er leichten Trockenen Husten, extreme Gliederschmerzen(so das er kaum gehen kann) Fieber das jedoch meistens schwankt zwischen 38+39 jedoch aht er jetzt an einem Fussgelenk so extreme wassereinlagerungen. Seine ärtzin meinte er hat dieses Virus gehabt, er hätte aber keine aktiven Zellen mehr des Virus und sie kann sich nicht erklären wieso er doch alle Symptome dafür hat.
Nun bekommt er zusätzlich noch ein Antibiotikum das gegen einen Keim den er auch noch hat helfen soll.Am späten Abend hat er so extremen Schüttelfrost, ich weiß nicht mehr was ich mit ihm machen soll, meistens wird beschrieben das es so zwei bis drei wochen dauert, bei ihm ist es nun Woche vier und er liegt immer noch im bett und bewegt sich kaum.
Hat jemand eine IDee wie ich ihm helfen könnte?
Hamster
am 9. Januar 2011
Der Artikel ist für die allgemeinheit sehr sehr gelungen!
Ausnahmen bestätigen die Regel…
Marie
am 10. Januar 2011
Ich bin 20 und auch auch extrem schüchtern seit meiner Kindheit,ob es angeboren ist weiß ich nicht, aber ich denke es hat damit zu tun das ich früher oft gemobbt, mir gedroht und ich eingeschüchtert wurde. Deswegen habe ich auch bis heute noch keine Ausbildung, obwohl ich so gerne eine Arbeit hätte, aber diese besch… Schüchternheit hält mich davon ab, sie lähmt mich regelrecht. 🙁
Würde mich gerne mit Leuten die auch davon betroffen sind darüber austauschen. Meine email: ploedes.schaf@hotmail.de
Extrakorporale Stoßwellentherapie
am 12. Januar 2011
[…] Mit dreitausend “Schuss” geheilt Orthopädie und Ultraschallstoßwelle […]
sanrda
am 12. Januar 2011
Hallo zusammen!!!! sandra36
habe das Forum erst jetzt entdeckt…
….ich bin Dezember 08 mit einer Myokarditis zu hause umgekippt
40min reanimiert worden und im Krankenhaus ins Koma gefallen……..ich hatte auch eine Erkähltung und bin leichsinnig damit umgeganen………“also Leute geht zum Arzt..!!!“ ich habe jetzt 2 Rehas hintermir und bin immer noch nicht fit. Das schlimmste ist die Angst das es noch mal pasiert und es beim nächsten mal nicht so glimflich ausgeht .
„also nochmal geht lieber einmal zuviel zum Arzt“
LG sandra
Sandy
am 12. Januar 2011
Hämorrhoiden nach OP
Ich leide inzwischen seit 3 Jahren an Hämorrhoiden. Ich habe mittlerweile alles ausprobiert: Über Ernährungsumstellun bis hin zu regelmäßigen Sport etc.
Salben helfen mir meine Beschwerden zu lindern. Allerdings kommen die Hämorrhoiden immer wieder.
Jetzt will ich mich eventuell operieren lassen, allerdings habe ich jetzt bei http://www.haemorrhoiden-beschwerden.de gelesen, dass Hämorrhoiden nach einer OP noch einmal schlimmer wiederkommen können?
Jetzt weiß ich überhaupt nicht mehr, was ich machen soll! Kann mir jemand einen Rat geben? Am besten jemand, der sich hat operieren lassen! Vielen Dank!
Dirk
am 13. Januar 2011
Ich wurde ca. drei Wochen vor Weihnachten ins KH eingeliefert, weil ich Zuhause anfangs keine Luft mehr bekam bzw. meine Atmung sich selbstständig machte und ich daraufhin kurz das Bewußtsein verloren hatte. Die hier eintreffenden Sanitäter haben das alles ziemlich lächerlich hingestellt, von wegen ich würde atmen wie ein Mädchen auf’m Take THat Konzert. Ohnehin habe ich mich in meiner Sitaution von den Vögeln eher bedroht gefühlt und konnte auch nicht nachvollziehen warum z.B. einer der A-Löcher ständig meinte mir sein Knie mit voller Kraft in den Rücken zu drücken. Angeblich sollte mich das stützen, aber wenn dir die Brust wie Hölle schmerzt und dann noch von der Rückseite Druck drauf kommt….es ist nicht angenehm.
Jedenfalls hieß es dann im KH nachdem EKG erstmal Herzmuskelentzündung.
Aufgrund verschiedener Ursachen war es mir nicht möglich mein Bett auf der Intensiv weiter zu nutzen, die Zeit bleibt ja leider nicht stehen. Also mußte ich mich selbst und auf eigene Verantwortung entlassen.
Ich hab mich daraufhin selst behandelt und bisher lief es auch ganz gut. Dummerweise hab ich mich über Silvester wieder erkältet und es ging von vorne los. Jetzt bin ich doch an dem Punkt wo ich erkenne das es ohne ärztliche Hilfe nicht geht. Allerdings mußte ich feststellen das es heutzutage nicht mehr so einfach ist zu nem Facharzt zu kommen wie vor der großen Gesundheitsreform.
Entweder hieß es ohne Überweisung vom Hausarzt läuft überhaupt nichts oder wenn dann könnt ich im August nen Termin haben. Da ich bisher weder chronisch krank noch öfter krank war hab ich keinen Hausarzt und hab es in der Vergangenheit halt so gehalten das ich direkt zu den Spezialisten bin wenn ich was hatte. Damit bin ich ach bestens gefahren, aber anscheinend darf man als Kranker weder ne eigene Meinung noch nen eigenen Willen haben.
Ich warte jetzt auf den Rückruf meiner Krankenkasse, weil dort eine Mitarbeiterin das alles spanisch vor kam. Die hat meine Tel-Nr an eine spezielle Abteilung in ihrem Haus weiter geleitet und die sollen mir dann in den nächsten 2 Tagen sagen können wo ich wann zum Kardi kann.
Sollte jemand in einer ähnlichen Situation sein oder dies bereits erlebt haben würde ich mich über ne Kontaktaufnahme freuen. Es kann doch nicht sein das man so krass auf sich alleine gestellt ist, obwohl es doch immer heißt wir wären ne soziale Marktwirtschaft.
m.mcmurph@gmx.de oder electrobier13@googlemail.com wären zwei Möglichkeiten mich zu erreichen. Es geht mir um Erfahrungsaustausch was die Krankheit und Ärzte betrifft.
blabla
am 13. Januar 2011
Wenn man nenn Blauen Fleck hat der sich Gelb färbt hat man doch nich die Gelbsucht:D
Bonsai
am 13. Januar 2011
Hallo und guten Tag,
am 11.1.2011 wurde mir der rechte Schilddrüsenlappen auf Grund eines kalten Knotens bei euthyreoter Struma nodosa entfernt. Der linke SD- Lappen wurde wegen geringer zystischer Veränderungen belassen.
Seit heute nehme ich L-Thyroxin 75 . Ich wurde heute, am 13.01.2011 entlassen. An Beschwerden habe ich Hals-/Schluckbeschwerden, es spannt und scheint auch noch ordentlich geschwollen zu sein.
Wie ist bei Euch so der weitere Verlauf und die Belastbarkeit?
LG
Anon
am 13. Januar 2011
Anonym 1…..
Bist du blöd? Oder nur bescheuert? Ein blauer Fleck ist ein Bluterguss unter der Haut. Das in den Erythrozyten enthaltene Hämoglobin wird zu Bilirubin zersetzt. Bilirubin ist GELB! Deswegen die gelbe Farbe. Nach einiger Zeit verschwindet das. Bei Gelbsucht ist dein ganzer Körper betroffen… Steht übrigens auch klar im Text. Wer lesen kann ist klar im Vorteil.
MfG
Alewaycle
am 14. Januar 2011
warum nicht:)
W.Imwinkelried
am 14. Januar 2011
Hallo,
habe dieses Problem mit dem rechten Zeigefinger seid Ende September es waren Brombeerdornen die sich verkapselten. Nach mehrmaligem aufschneiden und behandeln mit Betaisodona wurde es nicht besser. Anschließend zwei OP mit Vollnarkose und jeweils 8 Tage Krankenhausaufenthalt insgesamt sechs Wochen Antibiotikum (mit Allergie)bis endlich das richtige gefunden wurde. Dann gestern Morgen wieder Eiter unter der Fingerkuppe. Jetzt probiere ich es mit Ichtholan 50 (Zugsalbe)laut Apotheker ca. 5 Tage. Sollte es besser werden oder sogar heilen, werde ich mich wieder bei Euch melden. Oder weiß sonst irgend jemand was ich hier noch tun kann.
(ich bin ratlos).
Vielen Dank
W.Imwinkelried
Düğün
am 15. Januar 2011
Hallo,
welchen Einfluss nimmt die Ernährung ein? Tipps?
Danke
Tanja Georg
am 20. Januar 2011
Hallo,
bin nach erneutem stundenlangen Stöbern im Internet auf Ihren Beitrag gestoßen.
Ich leide seit nunmehr fast zwölf Jahren unter entzündlichen Veränderungen beider Daumennägel und eines Mittelfingers. Die Entzündungen beginnen mit einer kleinen (Eiter?)Blase an der Fingerkuppe bzw. unter dem Nagel. Innerhalb weniger Stunden entwickelt sich eine starke Entzündung (Sekret, Rötung, extreme Schmerzen). Durch Aufstechen der Blase verringert sich kurzzeitig der Druck. Die Entzündung entwickelt sich dann immer weiter bis das forderste Glied der Daumen betroffen ist. Dadurch entsteht erhebliche Bewegungseinschränkung. Nach ca. 5 Tagen lässt die Entzündung nach und die Wunden verheilen. Dieser Vorgang wiederholt sich dann ca. alle drei Wochen. Seit 10 Jahren!!!
Seit dieser Zeit bin ich in ärztlicher Behandlung. Eine kurze Zusammenfassung: Hausarzt, mehrere Hautärzte in der Umgebung, Hautklinik der Uniklinik Marburg, Internisten, Rheumatologen, Heilpraktiker/Homöopathen. Vor ca. 9 Jahren wurde mir an der rechten Hand der Daumennagel operativ entfernt. Es wurden „Drainage“röhrchen eingesetzt und diese eine Woche lang täglich gespült. Ohne Erfolg.(Eine genaue Rekonstuktion der Behandlungen ist mir leider nicht mehr möglich.)
Bisher konnte mir von keinem dieser Ärzte eine genaue Diagnose gestellt werden, bzw. stellte der jeweils nachfolgende Arzt die Diagnose seines Vorgängers in Frage. Meistens hörte ich die Antwort: Ich habe keine Ahnung, was Sie haben. Das habe ich so noch nicht gesehen. Rezid. Panaritium war die allgemeine Umschreibung. Aber immer mit drei Fragezeichen.
Mittlerweile habe ich fast resigniert. Scheinbar kann mir niemand helfen. Von den psychischen Auswirkungen möchte ich gar nicht sprechen. Mein gesamtes Umfeld (Familie, Beruf) leidet darunter.
Gerne kann ich Ihnen Fotos meiner Finger zusenden.
Vielleicht haben Sie ja eine Idee, um welche Art der Erkrankung es sich handeln könnte. Über eine Antwort würde ich mich natürlich sehr freune und danke im Voraus.
Tanja Georg
Mich
am 20. Januar 2011
Hallo zusammen…
ich wünsche erstmal Allen PDF erkrankten eine gute Besserung!!!
Ich habe seit September 2010 PDF. Die Krankheit wurde zuerst (wie anscheinend bei manch anderen auch) mit einer Mandelentzündung verwechselt. Bekam dadurch Antibiotika verschrieben, was aber logischerweise nichts half. Erst nach weiteren Untersuchungen kam im Dezember heraus, dass es sich um PDF handelt(e). Hab durch das verschleppte PDF auch noch Hashimoto (Autoimmunerkrankung der Schilddrüse) bekommen.
Hab jetzt mal ne Frage an euch bzgl. der Symptome:
Ich hab seit Beginn der Infektion im Sept. keinerlei Halsschmerzen mehr. Die Milz und alle anderen Organe ist mittlerweile auch wieder auf „Normalgröße“. Die PDF-Antikörper sind auch fast wieder auf Normalniveau.
Was mich aber so stutzig macht:
Ich habe immer dann, wie auch Lars schon oben beschrieben hat, Schwindel, Übelkeit, hohen Puls, Unwohlsein, häufig frequentierten Stuhlgang wenn ich zur Ruhe komme. Also abends oder am Wochenende. Und das obwohl ich mich fast nicht anstrenge…2-4 Std Arbeit am Tag (am PC) und keinerlei pyhsische Betätigung.
Wenn ich mich physisch anstrenge dann kommen abends die selben Symptome..bleiben jedoch mindestens 3 Tage. Da ist dann zwangsläufig völlige Bettruhe angesagt.
Hab mich auch schon 2 Wochen komplett ausgeruht und gar nichts gemacht…hat aber auch nichts geholfen…sobald ich mich danach wieder irgendwie angestrengt habe(spazieren gehen oder fürs Studium lernen) kamen die Symptome erneut.
Leidet jemand unter den selben Symptomen, oder hat jemand ne Idee was das sonst sein könnte?
Hat jemand Erfahrung mit homoöpathischer Behandlung?
Viele Grüße
Mich
Lottmila Maier
am 22. Januar 2011
Im Grunde genommen ein brauchbarer Kommentar, aber könnt ihr später ein wenig detaillierter sein? 🙂
Eurolotto Lotto
am 23. Januar 2011
Hammer! Sowas hätte ich absolut nicht gedacht 😉
Anika
am 24. Januar 2011
ich habe seit zwei tagen damit meine probleme ich habe eine verengung und schleim auswurf was so gelblich aussieht mit stücken und bekomme schwer luft bin allerding auch raucherin was kann ich tun damit es aufhört
Lotto Samstag
am 24. Januar 2011
Also ich bin mir sicher dies ist lediglich eine Trendsache
Rosali
am 24. Januar 2011
Ich bin vorgestern operiert worden – zum zweiten Mal, da ich eine Nachblutung hatte. Die konnte aber schnell behoben werden und hat mich nicht wirklich belastet.Heute bin ich schon wieder zu HAuse und mir gehts gut.
Bei mir musste der rechte Lappen raus, weil er hinterm Brustbein vor sich hin gewachsen ist. Die OP ist insgesamt gut gelaufen, mir tut auch kaum was weh. Natürlich ist der ganze Bereich noch druckempfindlich, aber mit dem Bewegen des Kopfes, der Stimme und auch dem Schlucken usw. habe ich keine Probleme. Bloß einen doofen Husten habe ich noch, da kommt auch einiges raus. Ich nehme aber an, das hängt mit dem Reiz des Kehlkopfes bei der Intubation zusammen.
Insgesamt kann ich nur sagen, dass ich vorher auch fürchterlichen Bammel hatte, aber trotz der zweimaligen OP fühle ich mich wieder absolut fit – und ich bin auch keine fünfundzwanzig mehr, sondern über fünfzig und hab zu hohen Blutdruck.
Also keine Angst, es wird alles gut.
LG
Emilia Blum
am 25. Januar 2011
Ach herje…
ihr macht mir Angst. Bei mir ziehen sich die Symptome wie vergrößerte Mandeln (nussgroß hinter dem Ohr!!), Fieber, schmerzende Haut, Kopfschmerzen, Schwindelm, Depression und Stimmungsschwankung, Rückenschmerzen, Appetitlosigkeit, Aufmerksamkeitsstörungen und schleimiger bis trocken bellender Husten, Heiserkeit und die allgemeine Kraftlosigkeit, über drei Monate hin. Wurde erst auf Angina, auf Kehlkopfentzündung und dann auf Bronchitis behandelt. Und immernoch fühle ich mich totkrank, könnte bei jedem Schlucker schreien und fühle mich sozial fast total isoliert. So eine Schei**. War heut bei der 5ten Ärztin die mir aufgrund dieser Diagnose Blut abnahm. Aufgrund eurer Berichte, die ich geschrieben haben könnte, ahne ich Schlimmes.
Meine Frage: Wie habt ihr euch denn „geschont“? Ich kann doch nicht ein halbes Jahr im Bett verbringen!? Mein Arbeitgeber (übrigens neben einigen Ärzten) denken ich bin Hypochonder. Hab auch Ibuprofen bekommen, lindert die Schmerzen, aber ist das denn gut, wenn ich rumhüpfe und die Whg putze und kaum lässt dat Zeug nach, falle ich wie tot ins Bett?
Euch allen GUTE BESSERUNG und liebe Grüße
Emmi
Julia
am 29. Januar 2011
Hallo Leute.
ich wünsche erstmal allen erkrankten gute Besserung..
ich(16 J.) habe mich wahrscheinlich vor 5 tagen infiziert und nun leide ich an starke Müdigkeit,
Kopfschmerzen,
Mandelentzündung,
Stimmungsschwankungen und zu guter letzt habe ich auch noch
gelbe Beläge im Rachen und
habe sehr starke Schluckbeschwerden, dass ich fast vor schmerzen schreien könnte.
als ich die Beläge am Anfang gesehen hatte kam mir der Ekel, ich musste soviel weinen. ich habe solche angst dass sich der ganze Krankheitsverlauf verschlimmert und verlängert.
ich war bei einem Arzt und sie hatte ohne einen Test das Drüsenfieber festgestellt, obwohl ich keinen Fieber habe !?!
was darf ich essen und was nicht??? sollte ich Säuren meiden oder nicht oder Kühles wie Eis oder Suppen essen??
lg Julia, und bitte antwortet mir.
Gernot
am 30. Januar 2011
Ich bin 55 und habe bei tägl. Messung mit Vollautomat Were zw. 120/78 und 140/90. (1/2 Concor Plus tgl.) (Sport: Laufen ca 90-120 Min wöchentlich auf 2x)In früheren Jahren (30-40) hatte ich aber teilweise 165/100. Mein Augenarzt sagt, dass eine milde Fundus Hypertonicus vorliegt. Inwieweit bin jetzt für Folgekrankheiten gefährdet
Jessi
am 31. Januar 2011
Hallo! ich bin Jessi 13 jahre alt und werde bald 14
ich habe das selbe problem ich bin in der schule sehr schüchtern ich krieg kein wort von mir raus das macht mich warnsinnig letzte mal wollte ich was sagen aber habe dann ganz schnell das wieder gelassen ich habe das schon seit ich in der Schule bin und alle kennen mich nur so ich will einfach daran was tun aber es geht nicht ein paar ärgern mich auch und sagen schüchternheit und so schlimme Wörter zu mir einer hat das immer wieder gesagt jeden tag dann habe ich zu ihn einmal gesagt halt die fresse und dann haben alle gesagt wow du hast geredet dann war ich stolz! aber das war dann am nächsten tag wieder weg ich hatte noch nie ein freund wegen meiner schüchternheit aber das ist mir nicht so wichtig mir ist wichtig das ich die schüchternheit endlich überwinde und in der schule reden kann ohne angst zuhaben wenn ich Zuhause bin dann rede ich sehr viel aber sobald ich in der Schule bin bin ich ganz leise und sage nichts ich habe letzte mal in Unterricht mit meiner freundin die ganze zeit gelacht und dann hat eine Klassenkameradin zu mir gesagt sei mal leise! und dann war ich sofort still das war mir schon ein bisschen unangenehm ich wollte doch nur zeigen das ich auch anders bin! ich hasse dieses mädchen wirklich wie die pest und ich halte es nicht aus ich will endlich so reden wie die anderen auch ohne das mich jemand beleidigen tut diese wörter machen ein ja auch kaputt und mich machen die schon seit längerer zeit kaputt meine freunde sagen zu mir ja immer rede mal und auch die jungs sagen das!ich denk nur für euch ist das kein problem aber für mich seeeeehr viel und ich will es endlich weghaben bitttteee meldet euch wenn jemand auch so ein problem hat bei mir! bitte schreibt mir wie ich die schüchternheit endlich überwinden kann ich habe es schon sehr lange und es wird nervig usw bitte meldet euch und hilft mir das wäre super!Eure Jessi
Edmund Herzog
am 31. Januar 2011
Bei diesem Thema fällt es schon sehr schwer sachlich zu bleiben.
Der Erreger kam natürlich früher viel öfters vor als heute. Das hängt mit den Gülle, Kuh bzw. Pferdemist beförderungen zusammen.
Heute wird immer noch mit den Angstverursachenden Mitteilungen Geld verdient. Wie so viele Impfungen ist die Tetanusimpfung in 90% der Fölle überflüssig, da die Geimpften niemals mit einem Erreger konfrontiert werden. Es wird immer dargestell als würde jede Verletzung automatisch das Risiko Infizierung darstellen. Völliger Blödsinn.
Selbst bei den kleinsten Haushaltsunfällen wird den Patienten eine Auffrischung verabreicht.
Gut für den der es verabreicht, sehr schlecht und extrem Nebenwirkungsreich für den der es bekommt.
Also lest den Impfreport, der euch die andere Seite der Impfung vor Augen führt. Natürlich könnte man darüber diskutieren, wenn sich jemand von den Wissenschaftlern zu Verfügung stellen würde.
Ich habe es noch nicht erlebt und meine Patienten werden nicht geimpft.
Herzlichen Gruß,
Edmund C. Herzog
Novoline Spiele
am 1. Februar 2011
Theoretisch ist dies eine super Story, ich überlege mir aber, ob dies auch dauerhaft brauchbar ist.
isabell
am 3. Februar 2011
Hallo jeder Betroffene hat andere Anzeichen, und jeder lebt anders damit. lasst euch nicht unterkriegen, es gibt immer gute und schlechte zeiten und gutes denken hilft
Tena Töcher
am 3. Februar 2011
Verrückt dass das wirklich funktionieren kann 😉
cialis
am 3. Februar 2011
Thanks for providing really informative entries on your site. How can I bookmark it?
lolli46
am 4. Februar 2011
Hallo ihr Betroffenen,
ich war auch Einer mit riesigen Schmerzproblemen durch Fisteln im Analbereich (5 OP’s), Oberschenkel (Schnitt), Innennase, hinter mir. Heute NICHTS mehr!
Geholfen hat mir das homöopatische Mittel „Hepar sulfuris D3“ = „D3“ ist wichtig! Bei akutem schmerzenden Stand, morgens, mittags, abends und beim zu Bett gehen, jeweils 2 Tabletten ODER wenn möglich stündlich 1 Tablette unter der Zunge zergehen lassen und runterschlucken bis der Druck und die Entzündung von Pickel/Furunkel/Fistel nachlässt (ca. 2-4 Tage).
Bei Entstehen (Bemerken) eines „Pickels“ genügt je 1 Tablette unter der Zunge morgens, mittags, abends.
Vorsichtshalber habe ich nach Abklingen immer noch ein paar Tage weiter genommen und dann aufgehört.
Nebenwirkung: Leicht schwefelhaltiger Atem.
MIR hat es geholfen und ich habe nichts mehr;-)
lolli46
am 4. Februar 2011
Hallo ihr Betroffenen,
ich war auch Einer mit riesigen Schmerzproblemen durch Fisteln im Analbereich (5 OP’s), Oberschenkel (Schnitt), Innennase, hinter mir. Heute NICHTS mehr!
Geholfen hat mir das homöopatische Mittel “Hepar sulfuris D3″ = “D3″ ist wichtig! Bei akutem schmerzenden Stand, morgens, mittags, abends und beim zu Bett gehen, jeweils 2 Tabletten ODER wenn möglich stündlich 1 Tablette unter der Zunge zergehen lassen und runterschlucken bis der Druck und die Entzündung von Pickel/Furunkel/Fistel nachlässt (ca. 2-4 Tage).
Bei Entstehen (Bemerken) eines “Pickels” genügt je 1 Tablette unter der Zunge morgens, mittags, abends.
Vorsichtshalber habe ich nach Abklingen immer noch ein paar Tage weiter genommen und dann aufgehört.
Nebenwirkung: Leicht schwefelhaltiger Atem.
MIR hat es geholfen und ich habe nichts mehr;-)
Kari
am 4. Februar 2011
Hay, (28 Jahre)
mich hat es auch erwischt!und ich bin ebenfalls nicht sonderlich glücklich darüber,das meine Schildrüse es gewagt hat rechts einen riesen kalten Knoten zu bilden und links sämmtliche kleine kalte Knoten. Ich habe meine Unterfunktion seit ca. 15 Jahren als Folge einer Bestrahlung zur Therapie von akuter lymphatischer Leukämie, die Ich im Alter von zwei Jahren bekämpft habe.
Seit dem nehme ich Thyronajod 12,5 mg und meine Blutwerte sind über Jahre bis heute, immer unauffällig gewesen und haben sich im normbereich befunden. Die Knoten sind jetzt nach einer 4jährigen Cyntigrafiekontrolle aufgefallen, es ärgert mich maslos.
Um eine Op werde ich wohl nicht herum kommen und schiebe auch große Sorge und Angst über die möglichen Komplikationen wie Stimmbänder und Schlucken und naja der Platz für die Narbe ist auch nicht gerade so perfekt. Grummel
Mir ist schon ziehmlich unheimlich vor der Op.
Als ob das noch nicht genug an Lebensgeschichte wäre.
Meine Frage an Euch wäre wie kommt ihr mit der Hormoneinahme und Einstellung der Medikamente danach zurecht? Dauert es lange bis man sich daran gewöhnt und der Körper sich individuell darauf einstellt?
Hallo Filiz,
Ich wünsche auch dir für deine Gesundheit alles Gute da ich deine Geschicht teile. Vielen Dank für eine mutmachende Nachricht.
Hallo Marc fals Du noch nicht getan hast Du solltest dich schleunigst an einen Facharzt wenden und deine Probleme schildern. Warte nicht zu lange!!!
Hallo Nina, ich an deiner Stelle würde nicht aufgeben herauszufinden ob du nicht vielleicht doch durch das Heben eine Blutung ausgelöst hast!!! Das ist übrings ein wichtiger Hinweis den ich sonst noch nirgensgelesen habe. Danke dir und Alles Gute.
fiber constipation
am 4. Februar 2011
why don’t you add a mailing list to your blog?
rachat de credit surendettement
am 4. Februar 2011
I seldom leave comments on blog, but I have been to this post which was recommend by my friend, lots of valuable details, thanks again.
tagesgeld
am 4. Februar 2011
Heftig, ich habe niemals gedacht dass das in der Tat auch so funktionieren kann 🙂
free software download
am 4. Februar 2011
i like it Den Rückenschmerzen auf den Spuren – Deutsches Medizin-Netz now im your rss reader
achim
am 5. Februar 2011
informativ. war auf der suche nach „vorbeugung“. bei mir hat der vermieter ein warngeraet aufgehaengt, knapp unter der decke. der herd und die gastherme sind auf der anderen seite des raumes. macht bei einer 40qm kueche dann ja wohl keinen sinn, wie ich jetzt glaube.
Vola Nöstof
am 6. Februar 2011
Theoretisch ist das eine praktische Sache, ich bin mir nicht sicher, ob dies auf Dauer realistisch umsetzbar ist!
Lenie Wichof
am 6. Februar 2011
Dank dir, nun endlich habe ich dies in der Tiefe kapiert 😉
Warie Wörsta
am 6. Februar 2011
Da fragt man sich beim groben Überfliegen von http://www.medizin-netz.de schon, ob man nicht komplett auf den Kopf gefallen ist. Danke für eure Einsichten
Lana Kuller
am 6. Februar 2011
Ich merke jetzt in diesem Moment dass ich http://www.medizin-netz.de deutlich mehr besuchen sollte 🙂 – da kommt man echt auf geniale Ideen
Panie Noller
am 6. Februar 2011
Wahnsinn! So eine Story hätte ich absolut nicht geglaubt 🙂
Pola Tücha
am 6. Februar 2011
Tjo, die Dinge können so einfach sein. Besten Dank für eure Erklärungen 😉
Tota Wöster
am 6. Februar 2011
Also ich bin der Meinung das war eh nur eine kurzfristige Trendgeschichte
Peko Kirsta
am 6. Februar 2011
An sich ein cooler Kommentar, nur kannst du im nächsten Post n bisschen detaillierter schreiben? 🙂
Vari Koster
am 6. Februar 2011
Dank dir, endlich habe ich das wirklich gerafft 🙂
Techo Tüchof
am 6. Februar 2011
Da fragt man sich beim groben Durchlesen von http://www.medizin-netz.de ja schon, ob man doof ist. Dankeschön für Ihre Berichte
Wecka Pöcha
am 6. Februar 2011
Also ich vermute das ist nur eine kurzweilige Erscheinung
Veni Korstof
am 6. Februar 2011
Krass, ich habe never ever für möglich gehalten dass das wirklich so klappt 😉
Peri Pösta
am 6. Februar 2011
Also ich bin mir sicher das ist eh nur eine kurzweilige Erscheinung
Wati Körsta
am 6. Februar 2011
Tja, die Dinge können so trivial erscheinen. Danke 😉
Wora Wicher
am 6. Februar 2011
Im Grunde genommen ist das eine positive Geschichte, ich überlege mir nur, ob das auch dauerhaft machbar sein wird!
Vama Poster
am 6. Februar 2011
Krass, ich habe niemals für möglich gehalten dass das real wirklich funktionieren kann 🙂
Welo Würsta
am 6. Februar 2011
Lustig, ich habe niemals für möglich gehalten dass dies real auch wirklich umsetzbar war 😉
Vara Tüsta
am 6. Februar 2011
Tja, Dinge können so einfach sein! Besten Dank für die Erläuterungen 🙂
Pechy Wöcher
am 6. Februar 2011
Tjo, Dinge können so simpel erscheinen! Besten Dank für die Erläuterungen 🙂
Lolie Mösta
am 6. Februar 2011
Genialer Comment, das wollte ich schon immer Mal schreiben, wusste aber nie wie man dies zu Papier bringen konnte 😉 !
Wori Kurster
am 6. Februar 2011
Also ich bin der Meinung dies war eh lediglich eine Mode
Wenie Nucha
am 6. Februar 2011
Heftig! Sowas hätte ich niemals geglaubt 😉
Pelie Wucher
am 6. Februar 2011
Also ich bin der Meinung das ist eh nur ne Trendsache
Wanie Möcka
am 6. Februar 2011
Wirklich ein genialer Kommentar. Ich sollte http://www.medizin-netz.de häufiger besuchen 😉
Wero Wocha
am 6. Februar 2011
Hat irgendjemand ne Ahnung wie umfassend das verallgemeinerbar ist?
Waro Kucher
am 6. Februar 2011
Hammer Artikel, dies wollte ich schon immer Mal schreiben, wusste nur nie wie man das niederschreiben konnte 🙂 !
Birgitt
am 6. Februar 2011
vor etwa drei jahren hatte ich einen Trümmerbruch am Handgelenk und bekam eine Platte einoperiert.
Seit einiger Zeit habe ich starkes Kribbeln in kleinem Finger und Ringfinger. Kann es möglich sein,dass die Platte einen Nerv einklemmt?
Bin MS -Patientin,aber laut Neurologe,hat das Kribbeln nichts mit der MS zu tun.
Würde mich freuen,eine Antwort zu erhalten
mfG Birgitt
Pemo Kocker
am 7. Februar 2011
Tja, die Dinge konnen so trivial erscheinen. Danke 🙂
http://www.fcr.ru/forum/profile.php?mode=viewprofile&u=208678
Novoline Tricks
am 7. Februar 2011
Wahnsinn dass das tatsachlich wirklich funktioniert 😉
น้ำมันมะกอก
am 7. Februar 2011
I had fun reading your blog post hope you post more really enjoyable articles in the future.
Luka
am 8. Februar 2011
Hm, wie einfach, im Bezug auf Candida-bekämpfung?
Und welche Erläuterung ist hiermit gemeint.
Tiana Daurizio
am 9. Februar 2011
Heya i am for the first time here. I found this board and I find It really useful & it helped me out a lot. I hope to give something back and help others like you helped me.
Tristan
am 9. Februar 2011
Hallo,
ich leide bereits seit Jahren unter Heuschnupfen. Seit etwa einem Jahr habe ich zudem ständig so einen Hustenreiz. Bisher habe ich das immer auf den Heuschnupfen geschoben.
Jetzt habe ich gelesen, dass dieser auch von Mandelsteinen kommen kann.
Darauf gekommen bin ich als ich nach der Ursache für Mundgeruch gesucht habe, den ich auch habe.
Kann es sein, dass dieser Hustenreiz gar nicht von dem Heuschnupfen, sondern von diesen Mandelsteinen kommt?
computer reviews desktop
am 10. Februar 2011
Hey incredibly nice web site!Man Stunning . Wonderful.I will bookmark your website and take the feeds also.
Anita
am 10. Februar 2011
Ich mche mit der Wundrose schon seit 2 Jahren rum ,war schon 2mal im Krankenhaus, zum schluss hatte ich richtig tiefe wunden, was jetzt noch mit antibiotika behandelt. aber die anitibiotika sind mit so viel nebenwikungen verbunden, habe durchfall muss erbrechen,habe keeinen geschmack mehr kann nichts riechen u. so weiter.
zwiebelfisch
am 12. Februar 2011
Leute, gebt euch nicht auf!
Ich war früher auch sehr schüchtern und hab es über die Jahre so gut wie komplett weggekriegt. Das geht natürlich nicht von selbst, sondern man muss etwas dafür tun. Rausgehen, andere ansprechen, sich mehr öffnen gegenüber Freunden, etc.. Ich weiß, leichter gesagt als getan…
Ich habe damals einige Bücher zu dem Thema gelesen, daran gearbeitet die Schüchternheit abzulegen und es hat geklappt. Von teuren Ratgebern kann ich nur abraten. Kauft euch ein ganz normales Buch, z.B. „Erfolgreich schüchtern“. Im Internet finden sich auch jede Menge kostenlose Tipps.
Ich kann z.B. die Tipps von typentest.de empfehlen.
Die sind recht umfangreich und enstprechen recht gut dem was ich auch in Büchern an Tipps gelesen habe.
Also ran und nicht aufgeben!
anni
am 13. Februar 2011
hallo leute
ich werde jetzt in drei wochen 20 jahre alt…. ich hatte schon immer probleme mit dem kreislauf und mit der luft wenn ich sport gemacht habe. als kind war ich immer sehr sportlich hatte jeden zweiten tag eine andere sportart. dann kam eine schwere lungenentzüdung… ich lag insgesamt sechs wochen im bett davon fast drei im krankenhaus wurde mit 41 fieber eingeliefert. allerdings so wie kleine kinder nunmal sind konnte ich keine ruhe halten… ich hatte striktes verbot sport zu treiben leider hab ich mich nicht so wirklich daran gehalten. Inzwischen bin ich mehrmals zusammengebrochen hatte mehere besuche beim arzt und auch ein langzeitekg gemacht… dabei herauskam nur das ich einen zu hohen puls habe. das stechen in der brust tritt auch häufiger auf. vor knapp zwei wochen war ich bei einem kardiologen um es genauer abzuklären… diagnose: herzmuskelentzündung… um weitere sachen auszuschließen soll ich nun erstmal ein MRT machen und nehme betablocker diese machen mich allerdings total müde. das problem bei dieser sache ist allerdings das ich sehr viel angst vor all dem habe da mein opa an einem plötzlichen herztot starb und meine oma aufgrund einer herzmuskelentzündung eine neue herzklappe bekam. sicherlich ist alles nicht erbar aber angst hab ich trotzdem sehr. natürlich passiert dies genau vor karneval vor den großen auftritten. vor der diagnos habe ich noch an einem teilgenommen ich glaub das war ein großer fehler inzwischen geht es mir schlechter und min. einmal die woche lieg ich komplett falch. in der schule kann ich mich auch kaum konzetnrieren. was ich aber so entäuchend finde ist, dass trotz das ich damals in kur war und dort bereits probleme hatte jeder dachte es läge an meiner lunge und niemand diese krankheit bei mir entdeckt hat 🙁
Ich kann euch allen nur sagen schont euch auch wenn es einem schwer fällt…
glg und gute besserung
Ulrike Houbor
am 13. Februar 2011
hallo ihr lieben leidensgenossen
ich habe seit 1992 einen systemischen lupus..was ich hier so lese bestürzt mich sehr..ich komme dem krankheitsfall von ötzis mam sehr nahe…ich hatte soviele krankheiten in den letzten 19 jahren , das man gar nicht mehr nachkommt, außer 2 infarkte 2008/2009 habe ich auch einen hirndruck bekommen mit einem shunt , und ich bin 2004 ganz ertaubt und trage im kopf ein hörimplantat, gelenkschmerzen ohne ende, im moment ist es besonders schlimm, mit den schüben, wegen der kälte..ich hab immer alles mit humor hinter mich gebracht, und mein enkelsohn 20 monate hat natürlich sein gutes dazu beigetragen, .ich habe sämtliche medikamente ausprobiert, resochin ,imurek MTX quensil cortison usw.aber zur zeit bin ich auf dem lewel, nichts geht mehr…..geh ich in die rheumaklinik wird praktisch nichts gemacht , ergoth. das volle programm, ich fühle mich aber , wie ein versuchskaninchen , obwohl die ärzte mich so gut kennen ich gehe 20 jahre zu den gleichen ärzten, aber irgendwie hab ich das gefühl, das sie mir nicht glauben wie schlimm die schmerzen sind…bleibt stark leute, wir packen das…auch wenns wehtut. liebe grüße Ulli
Spiele book of Ra
am 14. Februar 2011
Krass! Diese Story hätte ich garnicht geglaubt 😉
online spielen
am 14. Februar 2011
Tjo, Sachverhalte können so trivial erscheinen! Danke 🙂
book of ra downloaden
am 14. Februar 2011
Heftig, ich hätte garnicht gedacht dass das real auch wirklich möglich ist 😉
bookofratricks.de
am 14. Februar 2011
Genialer Beitrag, das wollte ich selbst schon immer mal schreiben, wusste nur nicht wie ich das ausdrücken konnte 😉 !
Kevin
am 14. Februar 2011
Habe heute einen Mann mit extrem gelben Kopf gesehen.
Sah nicht so dolle aus.
Laura
am 14. Februar 2011
hallo silvia
Es gibt in Deutschland nur ein Spezi für dieses seltene genetische Fach und er ist Professor Dr. Neumann an der UNI klinik in Freiburg.
Ein weiterer Spezial – Operateur ist Martin Walz im Klinikum Essen.
Ich wünsche dir alles Gute
nicole
am 14. Februar 2011
Ich bin 22 werde demächst 23 Jahre alt. Bin auch schüchtern seid ich 9 Jahre alt bin, seid sich meine Eltern getrennt haben hat sich die schüchternheit bei mir entwickelt. Dadurch habe ich auch nur einen kleinen Freundeskreis. Früher war ich lebensfroh hatte viele Freunde konnte meine klappe auf machen so bald mir was nicht passte. Heute wenn ich mit ner Freundin unterwegs bin und sie neue Leute kennen lernt stehe oder sitze ich immer still daneben und schaue meistens nur auf dem Boden. Gehe auch nicht gerne weg weil ich auch immer das gefühl habe mich schauen die Leute an usw. Selbst Bus fahre ich nicht gerne so bald mich einer ansieht werde ich rot. Oder wenn ich im Geschäft nicht weis wo das ist was ich suche, muss ich fragen gehn und das kostet mir auch echt überwindung.
World of Warcraft Guides
am 15. Februar 2011
I love when you talk about this type of stuff in your posts. Perhaps could you continue to do this?
Heike
am 17. Februar 2011
Ich bin langsam am verzweifeln, seit Juni letzten Jahres hab ich mich gestern mit der 16.(!) Wundrose und 41,5 Fieber hingelegt. Außer Penicillin fällt weder meinem Hausarzt noch dem Phlebologen was ein. Wie soll ich Facharzttermine zur Anlaßsuche machen, wenn ich immer wieder platt liege? 3 Tage Pause zwischen zwei Wundrosen machen auch nicht grad munter.
Weiß irgend jemand Rat? Aber wie ich das hier so lese, seid ihr alle genau so ratlos wie ich.
Dann mal uns allen gute Besserung!
Jean
am 18. Februar 2011
Ich bin auch krankhaft schüchtern. Und ehrlich gesagt ich muss fast immer weinen deswegen.Es ist wirklich wie ein Fluch, man kommt sorry! VON DIESER SCHEISE nicht los! Egal was ich mache ich habe immer diese Angst in mir. Ich weiß es ist ziemlich krank, wenn ich jetzt sage, dass ich sogar vor meinen Eltern Angst habe. Aber, ich weiß doch auch nicht was ich machen soll. Ich habe es schon so oft versucht abzulegen, doch nie habe ich es geschafft. Man es wäre mein größer Wunsch das ich einfach normal Leben kann.
www.bookofratricks.de
am 19. Februar 2011
Da frage ich mich beim groben Durchlesen ja schon, ob man nicht komplett auf den Kopf gefallen ist. Dankeschön für deine Erläuterungen
wir empfehlen Ferdosan
am 19. Februar 2011
Ich finde das Thema Heilpflanzen und deren Wirkung auch sehr spannend und kann vieles best
Norbert
am 19. Februar 2011
Habe den o.g. Beitrag zur Syndesmoseruptur gelesen und finde ihn sehr gut erklärt! Ich habe genau den oben beschriebenen seltenen Fall der Syndesmoseruptur ohne Knochenbruch Anfang 2010 erlebt und wurde bzw. werde genauso wie beschrieben behandelt!
Grüsse aus Berlin…Norbert
Lung,kai
am 20. Februar 2011
Hallo Silvia.B
Habe am 10.März 2010 in Krankenhaus wegen solch ein Phäochromozytom gelegen (Charite Campus Benjamin Franklin)Der Chefarzt,Oberarzt und die ganze Station alles super.Viel Glück
Gaby Darchinger
am 22. Februar 2011
Hi, Ihr alle, hatte am 13.09.2010 eine komplette OP der Schilddrüse, Nachblutung, also nach 5 St. zweite Vollnarkose und dabei haben sie mir die Stimmbänder beim Intubieren verletzt, bin jetzt 25. Std. beim Logopäden, denn ich kling noch immer wie erkältet, kann nicht lange reden, das strengt zu sehr an und bin auch immer noch mit hoch und tief am kämpfen, meine alte Stimme werde ich nicht mehr wiederkriegen, das haben mir sie schon alle gesagt die hatte ich jetzt 63 Jahre und nun soll ich die neue ‚Stimme‘ trainieren, aber das macht mir Probleme. Hat jemand Erfahrung,, wie lang das dauert, dass man annähernd sein altes Stimmchen bekommt oder geht das gar nimmer, ich bin traurig!!!!!!!!!!!! Aber über Logopädie krieg ich mehr Selbstvertrauen, auch wenn die alte Stimme net mehr kommt!
Bin einfach frustriert, dass das net so geht wie ich möchte!!!!
Hilft mir jemand mit gleichen Erfahrungen, bitte und danke!!!
Gruß Gaby
Monex
am 23. Februar 2011
In der zweiten Phase dieses Verlaufs kann die Erkrankung leicht durch den charakteristischen Stakkatohusten und das anschlieBende Keuchen beim Atemholen diagnostiziert werden. …Im ersten Stadium stadium catarrhale macht sich eine Infektion mit dem Erreger Bordetella pertussis lediglich durch die Anzeichen einer ganz normalen Erkaltung oder Grippe bemerkbar Schnupfen leichter Husten allgemeine Schwache und bisweilen Halsbeschwerden oder leichtes Fieber. Den Nachweis einer Keuchhusteninfektion kann man allerdings auch jetzt noch durch labortechnische Untersuchungen erbringen siehe weiter unten ..Schwieriger ist die Diagnose von Keuchhusten oft bei jugendlichen oder erwachsenen Betroffenen.
james
am 25. Februar 2011
Hallo bunzeck
Einen Arzt der Hämorrhoiden behandelt nennt man einen Proktologen.
@Sandy es kommt immer darauf an um welchen Grad (Fortschritt der Erkrankung) es sich handelt .
Bis Grad 2 sollten Salben und Sitzbäder Ernährungsumstellung helfen(ballastsoffreich ernähren z.b kann man sich auch Flohleinsamen von der Apotheke holen, in ein Glas geben und trinken)
Ab Grad 3 treten meist Symptome wie Juckreiz, Nässen, Brennen,ungewollter Abgang von Stuhl und Fremdkörpergefühl im Afterbereich auf .
Die Behandlungen hierfür sind meistens das Abbinden (unterbinden der Blutzufuhr der Hämorrhoidialknoten mittels Gummibändchen Gummibandligiatur genannt)es können mehrere Sitzungen erforderlich sein ,geht aber recht schnell.
Ab Grad 4 mit mit ständig ausserhalb des After liegendem Knoten die sich nicht mehr reinschieben lassen ist eine OP unumgänglich.
Wichtig bei Hämorrhoidenanfälligen ist es,das stets der Stuhl nicht zu weich und nicht zu hart ist.Man sollte Verstopfungen und damit verbundenes Pressen beim Stuhlgang vermeiden.Ballaststoffreich ernähren!!!
Gudrun Lenk
am 25. Februar 2011
Ich bin Altenpflegerin und betreue eine Patientin mit jetzt starkem Lymphödem nach Lymphknotenentfernung. Bei Vorstellung von Verbandstechniken durch eine Firma wurde jetzt gesagt, man könnte mit Kurzzugbinden den betroffenen Arm wickeln und diesen Verband ohne Probleme bis zu 3 Tagen belassen. Trifft dies zu?
Norbert S. - Berlin
am 26. Februar 2011
Anfang Jan 2011 erlitt ich eine wie oben beschriebene isolierte Syndesmose-Ruptur und wurde (ausser gehaltene Aufnahme) wie o.g. behandelt. Der obige Artikel erläutert die Ursache und Behandlung sehr genau und auch für Laien verständlich! Danke!!!
Ich möchte mich hier auch einmal ausdrücklich beim Ärzteteam des Virchow Klinikums der Charite´ Berlin unter Leitung Dr. Manegold und beim Physiotherapie-Team (explizit bei Isabelle) des Medico-Hauses Müllerstrasse in Berlin für die fachkundige, exzellent ausgeführte OP sowie Vor- und Nachbehandlung nebst Therapie-Begleitung bedanken!!!
MfG…Norbert S. aus Berlin
beate
am 26. Februar 2011
viel kontakt mit selbstbewussten menschen kann auch helfen 😉
MikeMe
am 1. März 2011
Kann mich meiner Vorrednerin nur anschließen. Ich kann noch den Online-Shop querfood.de empfehlen.
Habe bis jetzt nur gute Erfahrungen damit gemacht.
Jessica
am 1. März 2011
Hatte selber einen Schlüsselbeinbruch beim Handstand.
Ich habe den oben genannten Rucksagverband bekommen.
Doof war das ich ihn 3 wochen tragen musste und nicht duschen durfte.Als das ding abwar war es kumisch ohne stütze zu laufen. TIPP: nehmt ein Dreieckstuch zur Hilfe,
nach insgesamt 3 wochen danach musste ich nochmal zum artz.
Endergebnis: 9 Wochen kein Sport
3 Wochen nicht duschen
viel Zettelkram zu machen
3 mal ins Krankenhaus zur konntrolle
Elena Wolf
am 4. März 2011
Anfangs hatte ich schmerzen beim Laufen (Mittwoch-Nachmittag),abends hatte ich ein starkes Erythem mit Ödem am rechten Fuß Zehnagel((Dicker Onkel)D1). Ich habes es dann selbst Therapiert, da ich in einer Dermatologischen Praxis meine Ausbildung mache.
(Donnerstagmorgen)Besuch bei meinem Hausarzt Diagnose :Panaritium Therapie: Staphylex 500mg 2-2-2
(Freitagmorgen) Wiederholter Besuch bei meinem Hausarzt mit folgender Überweisung an eine Chirurgin.
Chirurgin:“Wir eröffnen die helle Blase, und in einer Woche sitzen Sie wieder hier, weil der Eiterherd (Infektions Mutterschiff) sich auch schon unter den Nagel ausgebreitet haben könnte, therapie nur mit Antibiotika zwecklos!“
Dann folgte die Nagelextraktion, kann zwar über Karneval nicht laufen aber ok, hab jetzt nicht mehr so starke Symptome.
lernender
am 6. März 2011
Hilfe für die Erkrankten ist eine Patientenverfügung.
Kerstin
am 6. März 2011
Hey ! ich weiß eigentlich nicht ob ich krankhaft schüchtern bin oder nicht. ich glaube aber nicht. ich bin nur schüchtern bei leuten die ich nicht gut kenne . bei meinen freunden bin ich eigentlich ganz anders. aber mich stört das trotzdem total. ich bin eigentlich schon seit immer schüchtern glaub ich . aber das hat sich auch schon ein bisschen verbessert , nur weiß ich nicht wie ich das geschafft habe.
ich will auch nicht mehr schüchtern sein. ich bin die ganze zeit so traurig und deprimiert ,nur merken das meine freunde nicht weil ich auch ziemlich viel lache. aber ich weiß einfach nicht mehr weiter mich stört das so doll. ich traue mich auch nicht mit jemanden darüber zu reden weil mir das peinlich ist :/
hat jemand villeicht ein paar tipps?
Melanie
am 10. März 2011
Hallo, ich bin auch schon seit dem ich klein bin schüchtern. wurde auch immer gemoppt schon in der schule. dann bekamm ich noch mit 12 jahren epilepsie. bin jetzt 25 jahre und schon fünf jahre anfallsfrei.habe eine neue arbeitsstelle und die sagen immer zu mir ich sei depremiert und ich soll mich ändern, aber wie soll ich das so schnell machen.sonst würde ich die probezeit nicht überstehen.die sagen ich würde kaum was reden angst haben an der kasse zu arbeiten. aber das ist doch alles neu für mich.arbeite in einer textilpflege.durch meine schüchternheit habe ich auch gar keine freunde.nur eine katze daheim.bin an freien tagen immer daheim.bin froh das ich die katze habe.wie und was soll ich machen das ich normaler mensch werde? das ist doch alles scheisse so zu leben. oder?
Geli
am 17. März 2011
Hallo ihr lieben,
ich habe jetzt seit 9 Jahren SLE. Habe immer mit der Hautrötung zu tun aber auch viele weitere Probleme. Habe schweres Astma, einen Herzfehler durch das viele rheumatische Fieber und die inneren Organe sind auch sehr betroffen. Bin zwar erst 26 Jahre aber ich kann sehr gut damit umgehen und erkenne meistens früher wenn ein Schub heran kommt.Als Baby hatte ich schon extreme schmerzen und niemand hatte es erkannt, bis ich selbst zu vielen Spezialisten ging und dann die Diagnosse fest Stand. Hatte viele Terapien ( Ergo-, Kranken-, Pysiotherapie) aber jetzt geht es so halb wegs.
Gibt es hier noch mehr so junge Leute wie ich?
Gruß Angelika
Geld
am 20. März 2011
Tjo, die Dinge können so simpel sein. Danke 🙂
Nicole
am 20. März 2011
Hallo Lung,kai,
bei mir steht eine OP am Dienstag 22.3. an. Diese soll Laproskopisch gemacht werden.
Wie war das bei Dir? Und wie ging es Dir danach? Wie sah die Nachsorge aus?
Ich Lebe in England und irgendwie sind die Aerzte hier etwas „anders“.
Danke
Nicole
business review
am 23. März 2011
15.05.2007 ………Pro wirkt zuverlassig man kann gut durchschlafen ist morgens erholt…..Kontra Alkoholgehalt wenig Inhalt hoher Preis…………. Durch den standigen Husten und Schnupfen weckt man nachts immer wieder auf und fuhlt sich morgens wie geradert…Also bin ich in die Apotheke und habe mir Wick Medinait geholt…..Aussehen.. ..In der Verpackung befindet sich eine kleine Flasche mit einer grunen Flussigkeit.
Wärmekissen
am 23. März 2011
Hallo
zur Wärmebehandlung von Nackenschmerzen nutze ich zu Hause immer ein Wärmekissen. Ich benutze das meistens nach der Arbeit, wenn ich auf dem Sofa sitze. Meine Nackenschmerzen sind aber erst richtig besser geworden seit ich einmal die Woche schwimmmen gehe.
Viele Grüße
Hannes
Grit Böttcher
am 27. März 2011
Wirklich interessante Seite. 1998 war ich 27 Jahre und schwanger. Hatte am Abend ständig ein geschwollenes,schmerzhafts linkes Bein. Kein Arzt ging aber weiter darauf ein. Als meine Tochter 4 Monate alt war, war mein Bein bläulich,stark geschwollen und unbeschreiblich schmerzhaft. Ich wurde in die Klinik geflogen. Thrombose! Meine linke Beckenvene war völlig dicht. Ich wurde operiert. Es wurden Thromben entfernt..4 cm lang und 8 g schwer. Danach habe ich drei Jahre lang blutverdünnende Medikamente eingenommen. Einen Kompressionsstrumpf trage ich seither auch. Ich bin jetzt 41 Jahre und kann mich mit meiner Situation noch nicht abfinden. Ich rauche nicht, habe abgenommen, treibe Sport und ernähre mich gesund. Am Morgen, wenn ich aufwache, ist mein linkes Bein genauso schlank wie das Rechte und völlig schmerzfrei. Im laufe des Tages aber schwillt es an, schmerzt und oberflächliche Adern bilden sich an der Innenseite des Fußknöchels, am Unterschenkel und am Knie. Ich gehe auch einmal im Jahr zur Kontrolle. Mein Wunsch ist einfach, ein schmerzfreies Leben zu führen. Zudem würde ich wahnsinnig gerne im Sommer mal wieder einen Rock tragen. Mich interessiert deshalb, ob es in der Medizin irgendetwas Neues gibt. Vielleicht eine OP oder Therapie?
Liebe Grüße Grit
Marco Proseco
am 30. März 2011
Hallo an alle,
Ich wurde auf das P. Drüsenfieber positiv getestet. Da ich lantentes Diabetes habe, ist nun mein Zucker sehr hoch (immer zwischen 8 – 9). Kann mir jemand sagen was ich tun kann, damit meine Zuckerwerte wieder unter 6 gehen?
herzlichen Dank im Voraus.
Marco
bank account offshore
am 31. März 2011
Leiden Sie schon seit Jahren unter Ruckenschmerzen wobei diese zwischendurch immer wieder verschwinden und dann plotzlich zuruckkehren?Kommen ein- oder beidseitige Beinschmerzen dazu die auf eine konservative das heiBt nicht operative Behandlung nicht ansprechen?Wenn schlieBlich Ihre Lendenwirbelsaule in ihrer Beweglichkeit eingeschrankt ist und Sie gleichzeitig unter oft unertraglichen ortlichen Schmerzen leiden wird Ihr Arzt mit groBer Wahrscheinlichkeit zu dem Schluss kommen dass es sich um einen Bandscheibenvorfall im Bereich der Lendenwirbelsaule handelt.Die Zeichnung zeigt schematisch vereinfacht in welcher Lage die Nervenwurzeln und die gesunden Bandscheiben zueinander geordnet sein mussen um gut zu funktionieren. Durch den Bandscheibenvorfall wird namlich die Leitungsfunktion der Nervenwurzel unterbrochen Sie konnen das mit einem abgeknickten Wasserschlauch vergleichen durch den kein Wasser mehr flieBen kann..
buy gold
am 31. März 2011
Was aber wenn man im Urlaub oder umgezogen ist und noch niemanden kennt oder niemanden fragen mochte?….Die Internet-Empfehlungsplattform Patienten empfehlen Arzte hilft hier weiter. Das Entscheidende dabei Patienten konnen Arzte empfehlen mit denen Sie zufrieden sind und bei der Suche nach einem Arzt auch die kommentierten Empfehlungen anderer Patienten sehen.
Caro
am 31. März 2011
hallo,
ich hab seit 2 Wochen Symptome des Pfeiffer. Mittlerweile ist es auch durch eine Blutuntersuchung weitestgehend (entsprechnde Werte sind erhöht) bestätigt. Angefangen hat es mit Müdigkeit und dicken Lymphknoten am Hals. Meine Ärztin, ehemals Chefärztin in einem Krankenhaus, hatte sie erst untersucht und mich gebeten eine WOche zu warten und wenn es sich nciht bessert, nochmal in die Praxis zu kommen. Montag war besagte Woche vorbei und meine Mandeln, da noch nicht dick, waren mit weiß-grauem Belag bedeckt. Da sie auf Nummer sicher gehen wollte, Pfeiffer war schon im Verdacht, weil die Beläge so „schmutzig grau“ waren, bekam ich Roxithromycin, um eine eventuelle Angina zu behandeln. Besserung ist nicht eingetreten. Dienstag entwickelte ich parallel eine Blasenentzündung, die mit einem zweiten AB behandelt werden sollte (Cefuroxim). Mittwoch Morgen bin ich dann aufgewacht und hatte Schwindel, Übelkeit(vermutlich wegen den beiden ABs), Schleim im Hals, flauligen Mundgeruch und musste mich schließlich übergeben. Ich also wieder zur Ärztin. Die hat mich dann erstmal ins Krankenhaus überwiesen, da ihr mein Gesundheitszustand zu heikel war. Dort bekam ich eine Infusion mit Kochsalzlösung (1l),da ich durch das Übergeben dehydriert war, und eine Blutentnahme. Blut hatte mir auch meine Hausärztin (HA) abgenommen und einen Abstrich der Beläge gemacht. DIese Werte liegen aber erst nach dem kommenden Wochenende vor. Die Werte aus dem KRankenhaus sprechen für Pfeiffer. Gestern wurde mir mehrmals die Temperatur gemessen. Sie war nur minimal erhöht, ist nun wieder auf Normal, aber meine Mandeln sind dicker geworden und die Schluckgeschwerden stärker, aber noch gut erträglich.
Vorgeschlagene Mittel, um die Symptome zu lindern:
Eispack auf die Lymphknoten, um sie ein wenig abschwellen zu lassen,
Eis essen für die Mandeln,
VIIEL TRINKEN,
ausruhen bzw Bettruhe,
niemanden küssen oder Gläser/BEsteck teilen zwecks Vorbeugung einer Ansteckung,
mit Salbeitee/Salzwasserlösung/trockenem Rotwein gurgeln, um die Beläge etwas zu lösen und die Gerbstoffe im Rotwein wirkeln antibakteriell,
Quarkwickel
Meine HA meinte auch, dass es unwahrscheinlich sei, dass das Fieber noch auftritt, wenn ich bisher keines hatte. Wir werden sehen. Gegen den fauligen Geruch hilft nur warten und gurgeln.Außerdem könnte ich angesichts meiner Blutwerte mit einer Freude von ein paar Wochen rechnen. Ein Freund hatte es vor 2 Jahren und war 2-3 Wochen krank bis die Symptome weg waren und heute hat er keinerlei FOlgen davon und treibt immernoch/wieder aktiv Sport.
Allen Erkrankten eine gute Besserung!!
Lung,kai
am 1. April 2011
Hallo Nicole,
habe leider erst jetzt deinen Kommentar gelesen, ich hoffe du hast die OP gut überstanden. Bei mir wurde die laproskopische OP abgebrochen und es wurde gleich ein Bauchschnitt durchgeführt.(natürlich mit vorheriger Absprache mit mir)Mir ging es nach der OP erstaunlich gut.Ich habe jahrelang Blutdrucktabletten einnehmen
müssen, diese brauche ich jetzt überhaupt nicht mehr.Sollest du noch irgend welche Fragen haben, nehme mit mir doch einfach Kontakt auf. Wird mich freuen!
Liebe Grüsse
Kai
Louis E. Carabini
am 1. April 2011
….Therapien f r Pferde 6 ..W rmetherapie die unter die Haut geht..Text . Hier wird es zur .W rmetherapie gen tzt aber nicht jedes Pferd kommt in den Genuss der roten .W rmelampen.
Natascha
am 10. April 2011
Hallo habe eine war mit meinem Freund in der disco haben alkohol getrunken waren heute morgen um uhr daheim haben dann gleich geschlafen bis 13.30 uhr um 13.45 hat er gemerkt das im schlecht wird ca. um 16 uhr hat es angefangen das er sich erbrechen musste und das im 2 minuten takt wenn es am alkohol liegen würde hätte er doch schon vorher erbrochen oder? ich mache mir total die sorgen hoffe ihr könnt mit helfen.
Doris Bürgin
am 11. April 2011
Hey Leute
mein Name ist Doris ich bin 46 Jahre alt…
bei mir spricht man von Polyarthrose…sie befindet sich bei mir in den Fussskeletten…Schulter (Rotatorenmanschetten)…ISG (iliosakralgelenk)…beiden Kniegelenken…tels an Wirbelkörper…
dazu kommen dann noch in beiden Füssen Fersensporn und Gleitwirbel…ich habe Tag für Tag (seit 14 Jahren nun) Schmerzen…IBU oder Diclo kann ich nicht nehmen da ich sofort Wasser einlagerungen bekomme…ein Muskelrelaxantien z.b. Musaril geht gar nicht…es wirkt wie ein starken Schlafmittel bei mir…Übergewicht bin ich am abbauen…habe eine 5 monatige ambulante Reha hinter mir…nun ist die Reha fertig und ich bin in einem Fitnessclub und trainiere da weite wo ich in der Reha aufgehört habe…mir wurde gesagt ich solle Muskulatur aufbauen und das nicht wenig…Schwimmen gehe ich auch ab und an…da ich normales Brustschwimmen fast gar nicht mehr kann wegen Schmerz versuche ich mich nun im Rückenschwimmen was gar nicht so einfach ist wenn man es sonst nie gebraucht hat…was kann ich sonst noch tun um die Schmerzen zu lindern oder heilen…gibt es evtl. auch eine spezielle Ernährung bei Arthrose ?
Inge Sievers
am 11. April 2011
Bei mir wurde der kleine Tumor festgestellt eine frage an Kai wie lange warst du in der Klinik.Ich hab richtig bange davor aber so ist das kein Leben mehr wie es jetzt laüft,
Christian
am 15. April 2011
Hallo,
ich leide seit meinem 27 Lebensjahr (jetzt 33) im Winter an wie ich zunächst dachte Raynaud. Ich habe aber nur Erfrierungen ohne diese Verfärbung von Weiß nach blau zu rot. Was ich auch habe sind später diese rötungen Vaskulitis an den Fingern (sind immer 2-3 Fingerspitzen, -Kuppen und -Rücken betroffen, mnchmal schmerzen auch die Gelenke in der Nähe dieser Rötung) und diesen Winter das erste Mal an einem Zeh.
Könnte das eine solche Erkrankung sein. Was muss man machen, um eine solche Grund-Krankheit zu diagnostizieren? Wie wird ein Lupus gemessen oder erkannt?
Holger
am 15. April 2011
Hallo Birgit,
ich hab auch etwa 3 Jahre eine Platte in der Hand,da ich mich geweigert habe das sie ohne Grund rauskommt.
Ich hab das ab und an auch, mein Arzt sagt das wär normal und kommt nicht vom Metall. Ist einfach ein Problem das Operiert einfach repariert wäre.
Lung,kai
am 17. April 2011
Hi,Inge.S
Habe eine Woche zur Vorbereitung für die OP,in Wolgast (MV) verbracht (Blutdruck einstellung …) und dann eine Woche in Berlin Charite.Du sagst,bei Dir ist es ein kleiner Tumor,bei mir war er 10 cm groß.Also geh mal davon aus, das alles gut verläuft:-).Glaube mir,du wirst dich besser danach fühlen.
Inge Sievers
am 18. April 2011
Vielen Dank
Wo hat er bei Dir gesessen? Bei mir sitzt er nicht in der linken Nebenniere. Und musst du noch Medikamente einnehmen
9 Things
am 19. April 2011
9 Dinge, über das Aufwachen während einer Operation…
Zu den größten Albträumen, die ein Mensch sich vorstellen kann, gehört mit Sicherheit das plötzliche Aufwachen während einer Operation. Bei vollem Bewusstsein miterleben zu müssen, wie Chirurgen am eigenen, geöffneten Körper mit Skalpell und Knochensä….
gundi aus geldern
am 20. April 2011
Meine schilddrüsen op die war jetzt am 14.4.2011 es ist alles glatt verlaufen die ist auch komplett entfernt worden was ich noch habe ist jetzt das der hals noch geschwollen ist und das ich jetzt schilddrüsentabs nehmen muss ich war in kamp lintforth im kh das ärztetheam war dort sehr gut.Und ich hatte auch zuerst einen grossen bammel davor.Meine stimme ist auch so geblieben habe ich das gefühl.
GRUSS GUNDI
Lung,kai
am 20. April 2011
Bei mir wurde der Tumor in der Leistengegend diagnostisiert. Nach der OP konnte ich langsam meine Medikamente absetzen,ca. 14 Tage. Seit dem brauchte ich überhaupt keine Blutdrucktabletten mehr einnehmen.
LG
Inge Sievers
am 22. April 2011
Hallo
Bei mir wurde er noch nicht gefunden.Aber er ist da.Ich muss in die Medizinische Hochschule nach Hannover da gibt es eine Röhre die kann bis aufs kleinste sehen wo er sitzt.Ich verstehe es nicht das so ein mist so viel ärger machen kann.Darf ich mal fragen wie alt du bist und wo kommst du her.Ich wohne im Weserbergland bei Bodenwerder wo der Münchhausen zu hause ist.
Lg Inge S.
Bell
am 22. April 2011
Hallo an alle,
ich hatte letztes Jahr im Juni eine schlimme Mandelentzündung mit sehr hohen Fieber (40 Grad) über mehrere Tage, nach 2 bis 3 Wochen war diese vorbei und seitdem hatte ich immer wieder beschwerden wie: anhaltenden Durchfall, Müdigkeit,Schwäche, Depressive Verstimmungen, immer wieder Halsschmerzen, ein Druckgefühl im re. Oberbauch (konnte nicht richtig sitzen) sowie immerwiederkehrende Erkältungen und das Gefühl von Luftnot, Fieber,hohe Leberwerte…u.v.m.
Seit Dezember 2010 kam dann noch Herzrasen und Herzstolpern dazu welches Attackenweise auftrat.
Im März dieses Jahres konnte ich dann einfach nicht mehr ich hatte nun seit 2 Wochen erhöhte Temperatur bis Fieber(vorallem abends)ich wußte nicht woher das alles kommt und mein Hausarzt wußte auch nicht mehr weiter!Ich war Physisch und Psychisch total!!! am Ende,denn seit Dezember wurde alles nochmal schlimmer ich war nun wöchentl. beim Hausarzt nun ja Ende März war ich mal wieder beim Hausarzt und sagte ihm das ich nicht mehr kann und ins Krankenhaus will.
Der Überwies mich schließlich mit V.a. Endokarditis ins KH.
Ich landete also auf der Kardiologie ,
am nächsten Tag kam ein Arzt zu mir und meinte er hätte gehört das ich seit Monaten diese Beschwerden hatte und er wolle nun mein Blut auf Mononukleose untersuchen, tja und nachmittags hatte ich nun endlich eine Diagnose…Mononukleose d.h. die schlimme Mandelentzündung vom letzten Jahr war Pfeiffer gewesen. Tja und da der Virus auch aufs Herz schlagen kann mußte auch nen MRT vom Herzen gemacht werden…hatte/habe ja auch die Beschwerden)
Beim MRT kam schließlich herraus das ich mittlerweile eine Herzmuskelentzündung habe.
Die Mandelentzündung war letztes Jahr im Juni ich hatte/habe nun seit 9 Monaten Beschwerden wegen diesem schei….Virus aber endlich ist herrausgefunden worden was ich habe.
Ich bin mittlerweile wieder zuhause und muß nun vorerst noch bis mitte Mai zuhause bleiben…
Mir geht es seit dieser Woche auch was besser zum Glück juhuu,ich denke was auch etwas geholfen hat ist zu wissen das ich nicht bekloppt bin!! Ich habe ja nun eine Ärzte Odysse hinter mir und viele sagten das ich zum Psychologen sollte ich würde mir das alles nur Einbilden.
Wie kann es sein das ich Monate lang mit dem Virus rumgelaufe und keiner der Ärzte wußte was es ist niemand!!!Und der Arzt aus dem KH hört einmal das ich solange Beschwerden hatte und denkt sofort daran????und findet es innerhalb von nen paar std. raus!?
Ist es denn eine so seltene Krankheit,also ich habe gelesen das sich 95% der Weltbevölkerung damit bis zum 30 Lj. damit infiziert hat also kann es doch nicht so selten sein oder??
Vlt. kann mir ja jmd. sagen ob das alles sich hätte verhindern lassen können wenn die Ärzte am Anfang die richtige Diagnose gestellt hätten,ich meine mußte es denn zur einer Herzmuskelentzündung kommen???
Ich hoffe das alles vollständigt ausheilt und keine Folgeschäden bleiben (ich bin ja noch jung 26 Jahre)!
Ich hoffe das es jetzt schnell ausheilt aber ich habe gelesen das es mehrere Jahre anhalten kann bis man sich wieder vollständig Gesund fühlt und die Ärzt meinten auch das das mit dem Herzen länger dauern kann!! Aber die Hoffnung stirbt zuletzt!!
Vlt. gibt es ja auch Leute denen es so ähnlich wie mir geht oder ergangen ist!!!
Wäre interesant wie es bei Euch ist!!!
Also allen Gute Besserung…!
camilla
am 25. April 2011
hallo zusammen,
ich bin mit dem pilz auxh in kontakt gekommen.
beim mir ist er im darm nachgewiesen worden nachdem ich monatelang schmerzen im darm hatte, und parallel hab ich auch nierenschmerzen die nicht diagnoziert werden können.
ist es möglich das meine nierenschmerzen vom candida kommen?
bin sehr verzweifelt und hoffe auf hilfe
Ciaudia
am 26. April 2011
Sehr geehrte frau Dr.Martin
Ich bin Mutter von Zwei Kindern noch 16 Jahre und gerrade 13 Jahre alls wen das nicht schonn schwierig genug werre ,h abe ich immer neben bei gearbeitet bis letzes Jahr waren alle zufrieden . Dann wurde ich von einem Arbeitgeber bösse in“ verarscht hat wo ich vor Gericht gegangen bien ,und gewann. Jetzt habe ich Zwei Mini Jobs .Mit einer Mitabeiterrin die steht wie ein Pittbull hinter mir kommandiert rumm Tage vor her verschwand ein Schlüssel dan schmieß sie müll in eier ecke wo ich gefegt hatte und maullte mich ich soll vernünftig arbeiten . Heute war sie künngenug und stand mit ihrer Goßen Putzmaschiene Hintermir als ob sie sich Aufgeilen wollte und Pöppelt rum, heileit war sie fur mich mit der Maschiene an das ich zum arzt muste.
Sandy
am 26. April 2011
Hallo!
Mensch, das sind ja wahre Schreckensgeschichten hier! Hoffentlich bleibts bei mir so harmlos wie bisher.
Zwar habe ich in den letzten drei Wochen auch alle Symptome mitgenommen, die es gibt, (Kopfschmerz, Glieder- und Muskelschmerzen, Husten, Augenbrennen, Schnupfen, Apettitlosigkeit, Abgeschlagenheit, Konzentrationsschwäche, geschwollene Lymphknoten, Herzklopfen, Enge in der Brust, böse Leber…),
aber war doch zu ertragen – vor allem durch zwei Wochen Krankenschein 😀 ist ja auch mal nich schlecht 😉
Eigentlich hat nur eins geholfen: SCHLAF!
14 Stunden, 12 Stunden… und zwischndrin noch n Mittagsschläfchen! Der Körper muss kämpfen Leute, da bringt das ganze gezehter von „ich will wieder arbeiten gehen…“ nix. Schlafen und den ganzen Tag liegen, dann n Spaziergang und wieder schlafen. Dann klappts auch mit m gesund werden!!!
Habs übrigens mit 30 bekommen. Bin jetzt seit etwa drei Wochen „spürbar“ betroffen und merke dass es geht (auch wenn die Leberwerte noch mies sind). Wird immer besser.
Also Kopf hoch!!!
Tschüüss
Sereeter Balt
am 27. April 2011
Hallo sehr geehrte Aerzte
Ich habe ienen Sohn , er ist 23 Jahre alt und hat vor einhalb Jahren mit Geschlechtskrankheit angesteckt wurde auch einige Behandlungen hinter sich. Diagnose war verschieden mal chlanydien mal gonorrhoe usw . Aber das Problem ist daswir sie nicht gany geheilt kriegen es schlaegt immer wieder zurueck zb nach scharfen Essen oder wenn man einmal sehr muhede wird oder nach ein Glas Bier oder bissel Schnaps .
Ich habe echte Sorgen weil Er ist jung und das eigentliche Leben ist vor ihm.Ich habe hier zu Hause mit sehr vielen Aerzten gesprochen und nach Rat gefragt manche meinen das die Erreger jetzt resisstant sind !Bitte hilf mir mein Sohn nach Deutschland schicken kann ich nicht wir sind in der Mongolei und wissen nicht wieter .Bitte HIlf UNS.
Sereeter der Vater
martin
am 18. Juni 2012
„Die Chancen auf eine Rückbildung des Bandscheibenvorfalls sind also davon abhängig, wie weit der Kern aus seinem Faserring hervorgetreten ist.“
Gibt es diesbezüglich eine Quellenangabe bzw. ein paper, was diesen Text hier belegen bzw. etwas nachvollziehbarer machen?
Besten Dank!
Jutta Immelmann-Heine
am 18. Juni 2012
DANKE, das war eine kurze, bündige und für den Laien gut verständliche Übersicht – SEHR HILFREICH !
Einen Teller Spaghetti mit Bananen-Schoko-Chili-Sauce bitte « YellowPress
am 19. Juni 2012
[…] http://www.medizin-netz.de/news/bananen-machen-gluecklich/ […]
Rainer
am 21. Juni 2012
Was kann man tun wenn die Verletzung schon Jahre zurückliegt,
das Schlüsselbein noch deutlich aus dem Gelenk hervortritt?
Juergen Palm
am 21. Juni 2012
Ein fachlich sehr fundierter Artikel. Hat mir sehr weitergeholfen. Danke!
Keine Panik bei Myomen! | medsana.ch - Gesundheitsportal
am 29. Juni 2012
[…] Frauen leiden unter den so genannten Myomen, das sind gutartige Wucherungen der Gebärmuttermuskulatur, die sich meistens zwischen dem 35. […]
Kegler
am 5. Juli 2012
Ist etwas bekannt, über den Zusammenhang von Herzrhythmusstörungen und einem extremen Frösteln?
Sabrina
am 13. Juli 2012
Hallo an allen,
leider bin ich auch betroffen. Ich war im vierten Monat Schwanger als man es bemerkte. Konnte zunächst nix damit anfangen, dann ein Monat nach der Entbindung informierte ich mich was es überhaupt für eine Krankheit ist. Und ich war geschockt als man mich aufklärte, verfiel in schweren Depressionen mit Angst und Panikattacken. Ein Jahr ist seit dem vergangen, nehme am Tag 10mg Kortison, 2 Quensyl,3 Azathioprin,1 Vitamin D und 1 Saroten gegen Depressionen. Meine Beschwerden sind Müdigkeit, Abgeschlagenheit, Probleme mit der Haut, viel Kopfschmerzen und zu wenig Blutblättchen. Ich habe große Angst was die Zukunft bringt, vor allem wegen meinen zwei Kindern. Ich wünsche es wäre eine Falschdiagnose, aber leider ist dem nicht so. Kann ich damit alt werden??? Habe total Angat!!!
Louisa
am 14. Juli 2012
Kann ich, wenn ich pfeiffersches Drüsenfieber habe, eine schmerztablette nehmen ?!
Ich krieg nichts zu essen runter nicht mal richtig meine Spucke und man soll ja viel Trinken..
Livia
am 15. Juli 2012
Ich hatte einen Arbeitsunfall mit Epoxidharz habe dadurch sehr sehr viele Allergien bekommen . Dadurch hat ein Immunsystem einen Knall bekommen . Man hat nun über sehr viele Jahre rausgefunden das ich eine PBC habe und eine Fibromyalgin . Ich habe nun schon 20 Jahre Schmerzen , aber was hilft es . Jammern führt nicht zum Erfolg , sonst wäre ich die erste die damit anfangen würde. Ich darf nun in wenigen Tage das erste Mal zur Reha fahren und ich freue mich riesig . Was mir sehr sehr gut bekommt und den Schmerz lindert ist Kinesiologie. Auch mache ich wenn ich große Schmerzen habe ein Natronbad . Schwimmen gehe ich , ich stricke das ist sehr entspannd und löst Stress. Ich teile die Tage in gute und weniger gute ein . Eins habe ich aber auch gelernt , gebt der Fibromyalgin nicht zuviel Aufmerksamkeit , mehr Aufmerksamkeit mehr schmerzen !
Catqueen
am 17. Juli 2012
Ich bin in diesem Jahr schon zweimal an der Schilddrüse operiert worden, ohne nennenswerte Komplikationen. Bei der ersten OP reagierte der rechte Stimmbandnerv beim Neuromonitoring nicht mehr, er war gereizt, aber nicht verletzt. Daraufhin hat man die OP abgebrochen. Ich mußte dann in gewissen Zeitabständen die Funktion des Stimmbandnervs beim HNO checken lassen. Er hatte sich nach ca. 6 Wochen wieder regeneriert und diesen Monat wurde die linke Seite operiert. Es verlief alles ohne Probleme und ich konnte 2 Tage nach der OP wieder nach Hause. Mit der Hormonunstellung komme ich z. Z. gut zurecht muss aber in ca. 5 Wochen nochmal mein Blut checken lassen. Fühle mich nach der OP besser als vorher, obwohl ich keine Beschwerden hatte, aber rechts einen kalten Knoten von 3 cm und links mehrere kleine. Auch nach der OP hatte ich keine Schmerzen, mußte mich nur etwas schonen, nicht anstrengen oder schwer heben.
Ich habe mich im Klinikum Leverkusen operieren lassen und war mit der Leistung der Ärzte mehr als zufrieden.
Dr. O. aus PB.
am 18. Juli 2012
Ich verstehe nicht, warum man nicht den Krankheitsverlauf durch die bewährte Methode der Tonsillektomie im akuten !! Stadium abgekürzt hat !!
peter stein
am 21. Juli 2012
Farbige Kontaktlinsen gibt es online auch bei linsenmax.ch zu bestellen. Dort gibt es auch Focus Dailies und alles was man sonst noch für Kontaktlinsen braucht.
Christoph Hölker
am 21. Juli 2012
Bei mir hat der Kardiologe IM KRANKENHAUS eine MITTLERE Herzinsuffizienz und Vorhofflimmern (Herzrythmusstörungen) diagnostiziert. Ich muß jetzt immer regelmäßig den Blutverdünner MARCURMAR nehmen, und darf als DIALYSE-PATIENT NICHT SO VIEL trinken. Viele herzliche Grüße von Christoph Hölker aus D-45657 Recklinghausen (NRW-Region Ruhrgebiet) bzw. aus D-46499 Hamminkeln (NRW-Region Niederrhein). Recklinghausen, den 21. Juli 2012
Brigitte
am 25. Juli 2012
Also meine 8jährige Tochter kämpft schon seit 3 Wochen mit PFD, zuerst wurde sie gegen Angina behandelt mit 3 Flaschen Antibiothika und jetzt hat sie einen total wunden Mund und eine belegte Zunge die schmerzt,ist das normal bei PDF?
Gesund bleiben durch Kraftsport | Gesundheitsprävention - Health Care
am 27. Juli 2012
[…] regelmäßiger und somit besser ab. Der Athlet trainiert damit also immer auch seine Lunge oder das Herz. Letztgenanntes neigt bei fitten Menschen zu deutlich weniger Erkrankungen und ist somit ein Garant […]
Gallensteine (Cholelithiasis) - Deutsches Medizin-Netz
am 31. Juli 2012
[…] von anderen Krankheitsbildern. Bei einer gereizten Gallenblase ähneln die Beschwerden einer Magenschleimhautentzündung und können deshalb schnell verwechselt werden. Schmerzen im rechten Oberbauch, kombiniert mit […]
Gallensteine (Cholelithiasis) - Deutsches Medizin-Netz
am 31. Juli 2012
[…] Ihnen in jedem Fall aber einen Arztbesuch. Einen passenden Art in Ihrer Nähe finden Sie in der Arztsuche. VN:D [1.9.17_1161]Ihnen haben die Inhalte weitergeholfen? Dann bewerten Sie diesen doch […]
Risiken kosmetischer Operationen « Medizin « Patient, Risiko, Operation, Körper, Chirurgie, Implantate, Behandlung
am 1. August 2012
[…] Vollnarkose, die überwiegend bei umfangreichen und intensiven Eingriffen wie einer Fettabsaugung mit […]
antonella
am 12. August 2012
ich habe seit 1 woche einer Sprunggelenkzerrung und tun mir immer noch weh wie lade dauert die heilung von sp was
Schizophrenie – Deutsches Medizin-Netz : Schizophrenia
am 12. August 2012
[…] Leave a Comment Allgemeines Bei der Schizophrenie handelt es sich um eine sehr schwere psychische Erkrankung, bei der es zu charakteristischen Störungen im http://www.medizin-netz.de/umfassende-berichte/schizophrenie/ […]
Morbus Crohn – “Ileitis terminalis” - Deutsches Medizin-Netz
am 21. August 2012
Ihnen haben die Inhalte weitergeholfen? Dann bewerten Sie diesen doch!
Vielen Dank. Deutsches Medizin-Netz
Rabea
am 30. August 2012
Ich habe gerade aktuell das PDF!Ich habe AmoxiClav als Antibiotika für 10 Tage erhalten und die extremen Halsschmerzen sind verschwunden.Die Abgeschlagenheit ist aber immer noch da und ich schlafe viel…
Außerdem habe ich eine starke Bronchitis!
Ansonsten habe ich auch Schmerzmittel genommen (wegen der angeschw. Lymphknoten und der Schmerzen dadurch!)und ansonsten kann man es nur aussitzen!
Ich werde morgen auch nochmal zum Arzt und auch die kommende Woche zuhause bleiben.
Auskurieren ist das wichtigste!
Denn anstecken können sich andere Menschen die keinerlei Antikörper haben sehr schnell!!
Dirk
am 2. September 2012
Hallo Leute,
hab nun die OP mit der Metallplatte vor mir. Der Arzt sagt die Platte müsse nicht unbedingt wieder raus. Hat den jemand gute Erfahrungen damit gemacht das Metall drinnen zu lassen und kann sein Handgelenk problemlos bewegen ???
Hatte mal etwas ähnliches am Knie und beim herrausnehmen des Metalls wurde dann doch ein Nerv verletzt. Nun ist das halbe Knie Taub. Deshalb würd ich die 2te OP gern vermeiden.
Danke für jede Antwort.
Gruß Dirk
Claudia
am 15. September 2012
Mein 11 jähriger Sohn hatte einen Verkehrsunfall. Dabei ist das Sprunggelenk arg gebrochen. Auch die Wachstumskanäle sind dabei kaputt gegangen. Man sagte mir, wenn das nicht mehr vernünftig zusammen wächst wird es nicht mehr wachsen. Wir sind ziehmlich fertig mit den Nerven. Er soll aber schon anfangen mit 15 kg Belastung zu laufen, obwohl der Unfall erst 2 Tage her ist. Verletzt man dadurch die Wachstumskanäle nicht noch mehr? Ich kann mir nicht vorstellen, das es gut ist wenn diese schon belastet werden.
Gruß Claudia
Stiftung Warentest bewertet Zahnseide und Interdentalbürsten | Interdentalzahnbürste
am 26. September 2012
[…] durch Streuung von Bakterien an anderen Körperstellen zu Entzündungen führen, zum Beispiel zur Myocarditis. Aber auch die Benutzung von Zahnseide sollte den mindestens jährlichen Zahnarztbesuch nicht […]
Disruptive Healthcare – mySugr tritt Diabetes in den Hintern :: deutsche-startups.de
am 27. September 2012
[…] Folgeerkrankungen entstehen. Langfristig kann Diabetes zu unterschiedlichen Spätschäden führen. Medizin-netz.de berichtet von jährlich 28.000 Beinamputationen infolge von diabetischen Gefäßveränderungen. […]
Kinderkrankheiten: Diphterie | | Die SozialstationDie Sozialstation
am 10. Oktober 2012
[…] Diphterie ist eine Krankheit, die sowohl Erwachsene als auch Kinder befallen kann. Wie so oft fällt die Erkrankung bei […]
pauline
am 12. Oktober 2012
Hallo Leute. Ich habe ein Problem und ich würde gerne wissen, ob ich schüchtern bin oder einfach verhaltensgestört. Ich bin in meiner Familie, alos Mutter, Vater, Schwestern, eigentlich sehr gut integriert und sogar sehr lautstark, äußere meine Meinung gerne usw. Bei meinen Cousinen auch. Aber bei wirklich allen Leuten, die ich irgendwie bewundere (fast alle meine Freunde in der Schule), kann ich nicht ich sein. Ich bin schüchtern, zurückhaltend, mir fällt nichts zum reden ein. Ich höre ihnen allen immer zu und sie lassen auch viel Mist bei mir ab, aber anders rum geht es nicht. Ich kriege meinen Mund nicht auf, aber eigentlich auch nur, weil ich gar nicht weiß, was ich reden soll. Mein Leben ist so uninteressant, was soll ich davon schon erzählen. Jeder Kontakt der entstehen könnte, blocke ich auch ab. Fremden gegenüber bin ich sehr schüchtern, geht es darum jemanden näher kennenzulernen. Wenn ich nur einkaufen gehe etc. bin ich total aufgeschlossen. Ich kenn mich nicht anders, aber ich weiß, dass mein Verhalten gestört ist und ich mich so auch nicht wohl fühle. Was soll ich bloß tun?
Margarete
am 16. Oktober 2012
Sehr informativ diese Seite! Gut verständlich geschrieben, eigentlich für JederMann/Frau verständlich. Dient der Aufklärung, woran unsere wunderbare Welt krankt.
Suman
am 19. Oktober 2012
Aber mal ganz ehrlich von 63 kg auf fcber 111 kg in vier Jahren, da hast du aber kre4ftig nahoeechlfgn.Auf natfcrliche Weise schafft das keiner, sorry, zumindest nicht in der Zeit.Leider hat Bodybuilding schon lange nichts mehr mit den grichischen Idealen gemein. Mens sana in corpore sano. Das war mal. Einen gesunden Geist kann man einen Steroiduser nicht nachsagen.Seit den sechzigern wird geschluckt und gespritzt was der Kf6rper aushe4lt. Und nicht wenige Profis und Amateure schaffen es nicht fcber das ffcnfzigste Lebensjahr hinaus. Sonny Schmidt, Paul de Mayo, Andreas Mfcnzer, Momo Benaziza ect. .Mir tut es leid um den Sport, ich liebe ihn. Ich habe seit 10 Jahren keine BB Veranstaltung mehr besucht. Nur noch aufgeble4hte Be4uche, verpickelte Kf6rper und durch Synthol aufgeblasene Muskelberge.Trotzdem ich trainiere weiter !!![] Antwort vom September 24th, 2010 09:39:Hey Rico nein ruhigen Gewissens kann ich sagen, dass dieser Erfolg NICHT auf Doping zurfcckzuffchren ist!!!63kg hatte ich mit 13 111kg waren es mit 16Jahren. Meine Eltern he4tten mir die Ohren lang gezogen und mein Taschengeld reichte gerade einmal ffcr eine Dose Eiweidf Ok ich war nicht definiert und das meiste war Fett, dennoch ist die Zunahme rein natfcrlich gewesen.Aus deinen Worten lese ich, dass du auch ein leidenschaftlicher Bodybuilder bist. Wenn du diesen Sport liebst, warum verurteilst du ihn dann?Es gibt fcberall Leistungsgrenzen und Ausnahmefe4lle. Das darfst du nicht verallgemeinern.Deshalb ffchre ich diesen Blog, um aufzukle4ren.Dass Leistungssportler sterben, ist nicht nur im Bodybuilding der Fall, in jeder Sportart. Die Dosis macht das Gift.Dennoch sollte die Leidenschaft an einem gut proportionierten Kf6rper nicht verloren gehen. Bodybuilding heidft gesunde Lebensweise und ein schf6ner Kf6rper.Beste GrfcdfeThomas[]
Sousou
am 19. Oktober 2012
vielen dank ffcrs niederschreiben, wudfte gar nix von exsrspeion(). mit dem quirks kf6nnt ich leben mal sehen obs zum einsatz kommt, werkel ne4mlich auch an nem flex-design ffcr meine seite (und sei es um den IE abschmieren zu lassen ;-D ).
Saikumar
am 19. Oktober 2012
Wir brauchen wlrkiich dringend Schnapsgle4ser. Am Sonntag hab ich so viel von unserem hervorragenden Schweinefilet mit Spe4tzle gegessen, dass ich einen grodfen Schnaps aus unserem einzigen Schnapsglas trinken musste! Man stelle sich nur vor wir he4tten Ge4ste gehabt – woraus he4tte die dann ihren Schnaps getrunken?
Sunil
am 19. Oktober 2012
Wir besitzen auch nur ein Schnapsglas!Aber bei desier tollen Auswahl mfcsste man sich fcberlegen, endlich noch welche anzuschaffen…Meine persf6nlichen Favoriten sind die auf dem ersten Bild, aber die wfcrden auch nicht ffcr viele Ge4ste reichen…
Lucia
am 19. Oktober 2012
Ich stand nie (au er in der allerfr hsten Er ffasgnuphnse) ausgeglichen; zuerst stand ich berlegen, dann hab ich den Faden verloren und meine Stellung zielstrebig ruiniert, dann hat er die Sache mit einem grottenschlechtem Zug (Lh5) wieder gedreht. Carole stand deutlich vorteilhafter als ihr Gegner. mein allgemeinens Sprachgef hl sagt, das diese Formulierung extrem unvorteilhaft ist. La als ihr Gegner weg!Du must nicht nur langsamer und weniger optimistisch spielen, sondern auch endlich mal den Unterschied zwischen Qualit t und Turm lernen (hast du schon im letzten Bericht falsch gemacht.): Du hattest einen Turm f r Springer und zwei Bauern bzw. eine Qualit t f r zwei Bauern. Rein materiell gesehen hast du da aber weniger, also nichts gewonnen, sondern geopfert bzw. eingestellt.Julian h tte zwar die Qualit t opfern k nnen, es aber nicht gemacht; sein Gegner hatte nie die M glichkeit eine zu gewinnen. Den KO-Schlag gab es durchaus, sogar mehrmals.In zwei aufeinanderfolgenden S tzen es dann mal zu schreiben ist dann mal stilistisch weniger begnadet.Ich wu te gar nicht, dass ich gegen mehrere Gegner gespielt hab und nur einer davon meinen vorgepreschten G-Bauern attackiert hat.
Chila
am 19. Oktober 2012
Nichts gegen Ivo Vasticaber wenn unser (Trainer ) Team auf eine altherren Manschaftaufbauen muss dann ist der sshsamaclel vorprogramiert.Was haben diese leute f r eine Qualifikation die solche entscheidungen treffen.aber die schauen wenigstens das sich keiner mehr f r Fussball InteresiertViel erfolg trotzdemGr. G.W.
Jose
am 19. Oktober 2012
Die Sitze sind unter zwei Gesichtspunkten interessant.1. Es gibt immer merehre Ausstattungsvarianten. Oft suchen Leute mal Sitze die hoeherwertiger (Leder, Sitzheizung, elektrisch, besser geformt, whatever) sind als die eigenen. Dafuer wird teils gutes Geld gezahlt, d.h. auf eBay oder dgl. bekommt man sowas fuer fuer Geld los.2. Die Sitze enthalten die Seitenairbags. Das wird wohl der eigentliche Grund sein. Es gibt eine Reparaturmafia, die hier Fahrzeuge mit starken Schaeden kauft. Diese werden im osteuropaeischen Ausland dann wieder hergerichtet (teilweise werden gar nicht reparable Schaeden geflickschustert bzw. es wird halt anderweitig gepfuscht). Was dann noch fehlt sind die Airbags. Die sind extrem teuer beim Haendler und man kommt anderweitig einfach nicht ran. Also gibt es organisierte Airbagbeschaffer, welche Autos einzig und allein deshalb oeffnen um die Airbags zu klauen. Oft wird dabei der gesamte Innenraum zerlegt (Lenkrad ab, Verkleidungen, Armaturenbrett ausgebaut etc.), d.h. es ist Spezialwerkzeug und Erfahrung noetig um das in halbwegs passabler Zeit zu schaffen.LG, DenkBrettl
Svayam
am 19. Oktober 2012
sorry for that: Die Tasche schaut von vorne aus wie ein Trentschbarterl . Man bidnet es kleinen Kindern um, wenn sie essen (oder es zumindest versuchen). Vor allem f r Spinat w rde sich das St.Patricks-Teil gut eignen. Es ist ja schon gr n 🙂
Bedran
am 19. Oktober 2012
Maren /Schwesterlein sagt:Hm naja. Selbstreflektion hin oder her. Dich hat die Serie gekre4nkt, weil du diese zwar fcberzeichneten aber realistischen Eigenschaften an dir und dneien Kollegen kennst und hasst, magst die Sereie jedoch trotzdem?Sei nicht so eitel zu glauben es ginge nur Physikern so. Lehrer, oder Politiker werden jeden Tag aufs Korn genommen und satirisch fcberzeichnet.Allerdings irritiert es mich sehr, dass du dich tatse4chlich dazu herable4sst zuzugeben, offensichtlich die innere kognitive Dissonanz zwischen Selbstverwirklichung und dem Dazugehf6renwollen zuzugeben.Erfrischend, aber irritierend.Und nur mal so unter uns; Sheldon erinnert mich an so manchen Kommentar aus unserer Kindheit, der mich als Penny darstellte. Obwohl ich zu behaupten wage, kein blondes Dummchen zu sein.Die andere Seite der Medaillie zu betrachten und mehr Dimensionen zuzulassen, ist schon manch anderem schwer gefallen, also strafe nicht die, die mit sozialer Kompetenz aufwarten und doch ab und an den Fehler machen sich fcber Fehler von anderen zu freuen, weil sie uns allen zeigen wie menschlich wir doch sind.-Schaue in den Spiegel und sag mir wer du bist.-
Rony
am 19. Oktober 2012
zum OTTO-Bild: Warum der Junge rechts hinetr ihm so betreten guckt, ist wohl nicht mehr zu ermitteln. ??? Junge ???guckst du die Mundwinkel:Frau Merkels heimlicher Besuch im Westen
Acieh
am 19. Oktober 2012
Gratz an Carlo zum Sieg! Klasse gefahren.Du und Timeline waren den aednren noch einen grf6dferen schritt voraus.Aber meine konstanz wird noch kommen, hehegrudf Ajnag
Clenilson
am 19. Oktober 2012
ja, so ein kleiner zum Abschludf ist immer gut…;)…die ganz obreen Gle4ser sind doch mal klasse…die wfcrde ich auch gleich bei uns in den Schrank stellen…wfcnsch dir noch eine wunderbare Restwoche…cheers and hugs…i…
Kitsos
am 19. Oktober 2012
Rein Technisch gesehen, wenn man es banal aufs Kleinste zmrnmueabsicht, reicht es vf6llig aus elementare Regeln der Hygiene zu befolgen. Die gleichen Regeln die auch sonst gelten aber wohl von vielen nicht befolgt werden. Wie viele Menschen gibt es da draudfen die sich nach der Toilette die He4nde nicht waschen und ans kochen gehen, anderen die Hand geben, wild vor sich hin niesen etc.?[] Antwort vom Juni 13th, 2011 11:41:Hallo Tim,danke ffcr deinen Kommentar.Und ich gebe dir zu 100% Recht. Nicht nur die normale Hygiene sollte stimmen, sondern mann sollte noch folgende Punkte beachten:1.) He4nde waschen nach dem Einkauf (Einkaufswagen wimmeln vor Keimen)2.) Tfcren von f6ffentlichen Toiletten nach dem He4ndewaschen nicht mit den sauberen He4nden berfchren (die Keimherd Tfcrklinken)3.) nicht aus Flaschen trinkenetc.Beste GrfcdfeThomas[]
Wasana
am 19. Oktober 2012
jan rieger sagt:das riikso des halbadferadtiadgen ist halbadwahradheit. in richadtung dieadser proadblmeaadtik entadwiadckelt sich die disadkusadsion bei difadfeadrenadtia. dass man mit dem veradfesadtiadgen des unausadgeadreifadten die wahradscheinadlichadkeit ffcr zurfcckadweiadsung erhf6ht weiss jedes kind. wir solladten uns alle besadser benehadmen, in richadtung einer ermahadnenadden disadziladpiadnieadrung der netzadcomadmuadnity entadwiadckelt sich der beiadtrag bei mspr0. wie man in peru zu sagen pflegt: wer f6ffentadliadche briefe schreibt, braucht ein dickes fell.
Gibreel
am 19. Oktober 2012
Ich glaube RTL oder so haben mal Ostsee-Urlaub mit Tfcrkei-Urlaub veegleichrn und dabei kam raus, dass der Urlaub in Deutschland fast genauso teuer ist.Aber Deutschland ist wirklich sehr schf6n zum Verreisen und die Standards sehr hoch. Stimmt.
Telesia
am 19. Oktober 2012
Das ist ein netter Jahresrfcckblick. Ich wfcnsche euch einen guten Start ins Jahr 08 und einen schf6nen Urlaub. Ach ja- ntachre4glich Glfcckwunsch zum Ffchrerschein!
Gail
am 19. Oktober 2012
Hey Thomas, erstmal vieeln vieeln dank ffcr deine Seite! hat mir schon sehr weiter geholfen!hab mal ne kleine frage an dich.usw erwe4hnst du in einigen themen, dass du Eiweidfschakes(Eiweidfpulver) zu dir nimmt, in anderen themen sagst du das diese fcberflfcssig seien und evt. suboptimal ffcr den muskelaufbau seinen?mfg maxe[] Antwort vom Oktober 1st, 2011 21:35:Hallo Max,danke dir ffcr deine netten Worte Freue mich sehr dir geholfen zu haben.Ja, das ist richtig! Eiweidfshakes sind NICHT notwendig.Ich mf6chte, dass jeder versteht, dass Sportnahrung nur einen einzigen Zweck hat: ERGc4NZENSportnahrung (Eiweidfshakes) erge4nzen die normale Erne4hrung, sollte diese nicht optimal sein. Sportnahrung ist jedoch NIE Ersatz ffcr natfcrlich Nahrungsmittel.Leider ist das Bild in der d6ffentlichkeit jedoch vf6llig anders. Man denk,Sportnahrung ist Voraussetzung ffcr Muskeln, ist jedoch fcberhaupt nicht so.Ich dir geholfen zu haben.Beste GrfcdfeThomas[]
Yukti
am 19. Oktober 2012
Wenn man krank ist kann sich der Kf6rper genauso gut rerenegieren, allerdings besche4ftigt sich die Regeneration mit den Viren.[] Antwort vom November 13th, 2010 14:14:Hallo Julian,bei Krankheit ist die Regeneratiosfe4higkeit und das Immunsystem sehr geschwe4cht.Daher ist es absolut schlecht noch zu trainieren, weil man damit den Kf6rper noch weiter ins Tief rutschen le4sst und an Muskelaufbau fcberhaupt nicht zu denken ist.GrudfThomas[]
Jana
am 19. Oktober 2012
Raus aus dem Alltagsstress, der Hektik und dem Le4rm. Spfcren Sie die Energie und Ruhe die uns unsere Bergriesen vemerttiln. Ffchlen Sie sichfrei und geborgen in mitten der schf6nen Natur. Dank dem heutigen Stand der Technik ist es uns mf6glich die Berge nicht nur als Wanderer,sondern auch als Biker zu erklimmen. We4hlen Sie Ihre ganz persf6nliche Route, ob gemfctlich um die Berge herum, oder direkt fcber die hohenGipfel. Alles ist mf6glich egal ffcr welche Tour Sie sich entscheiden, Sie werden begeistert sein und mit einem Le4cheln in Ihr Alltagslebenzurfcckkehren 🙂 Ich liebe meinen Beruf als Guide und habe deshalb mein Hobby zum Beruf gemacht ::appi.at
Bazah
am 19. Oktober 2012
Ich wollte eiinetlgch kommen, aber liedf es lieber bleiben, da ich mich sicher aufgeregt he4tte ;-). Ich selbst war in einigen Kliniken und kann nur sagen, dass ich mich sehr gut aufgehoben ffchlte und ich es empfehlen kann dort hin zu gehen. Wenn dann Horrorgeschichten auftauchen nehmen sich das vielleicht Leute zu Herzen die genau die Hilfe dort bre4uchten. Das ist schade.
Rahman
am 19. Oktober 2012
Anfrage:Welche Erfahrungen liegen bierets mit der Impfung gegen Schweinegrippe bei Mayasthenikern vor?Gibt es Empfehlungen seitens der DMG?Mit freundlichem GrudfJf6rg Albrecht (Mitglied der DMG)
Nova
am 19. Oktober 2012
also ich schau halt im Netz mir das Hotel an und gegebenenfalls noch den Preis. Hab aber die Erfahrung gmcheat, das wenn man direkt anruft evt. einen besseren Preis kriegt.Liebe Grfcdfe
Ashfaq
am 19. Oktober 2012
sagt:Ich nutze ein iPhone mit Base / E-Plus und hatte das gleiche Problem: den geanzn Nachmittag aus heiterem Himmel keinen Empfang, we4hrend ich durch Hamburg mit dem Auto fuhr. Nachdem ich die SIM-Karte entfernt und wieder eingesetzt habe, funktionierte alles wieder ordnungsgeme4df.
Andrey
am 19. Oktober 2012
bitte alle die keinen plan haben: eacfinh mal die fresse halten. wenn einige von euch sport machen, das auch mit eifer, dann solltet ihr respektieren, wie die me4nner sich ffcr IHREN sport vorbereiten zum hassreifen : sogar sonny liston und muhammad ali haben in wettkampfphasen holz gehackt. spassten die fickfee mag das vielleicht verwundern, aber es ist ein tolles training ffcr den ganzen rfccken (rfccken im boxen=wichtig)
Sarvesh
am 19. Oktober 2012
danke! meinst du wrlikich? ich finde der pinke sweater ist recht schwer zu kombinieren, audfer mit jeans, schwarz, grau oder weidf fe4llt mir nicht so viel ein. und: er ist recht dick, sprich ich kann gar nicht alle blazer drfcber anziehen weil es dann an den armen so eng ist und ja, mein atzeken rock wurde ausgeffchrt!ich warte schon lange mal auf einen neuen post von dir, ist alles okay? du hast immer so schf6ne zeichnungen gepostet! xxx Anita
Voz
am 20. Oktober 2012
isa22492 sagt:du kasnnt dir TuneUp Utilities 2007downloaden. damit kasnnt du dann themes e4ndern.Da sind schon themes vorinstalliert und du kasnnt welche downloaden den link gibts dazu. sind auch keine viren bei. schon ausprobiert (ist aber nur ne testversion) aber die themes halten le4nger
Rahma
am 20. Oktober 2012
Hi Martin,also wenn du die Einladung noch frei hast wfcrde ich diese gerne Annehmen. Ich wfcrde Google Wave auch gerne mal testen natfcrlich erkle4re ich mich auch dazu beeirt die eine oder andere Wave-Funktion gemeinsam mit dir zu testen (Stichwort: Google Wave ist schon ne super sache wenn ich nur mehr Freunde darin he4tte ).GrudfFlo
Mamadare
am 20. Oktober 2012
Taxi war jetzt n Extrembeispiel. Aber auch die Taxifahrt zu Aldi wird schnell ecrghwinslich, wenn man sich die Fahrt zu mehreren teilt das eine schlie t ja das andere ja nicht aus. Letztlich w r auch dass dann irgendwo eine kollaborative L sung. Der Unterschied liegt aber in der Effizienz, weil bei einem starren c3ƒe2€“PNV normalerweise ein Fahrplan gemacht wird, der sich bestenfalls zwar grunds tzlich nach dem Bedarf richtet, aber notfalls auch ohne Fahrg ste sein Programm durchzieht. In meiner Heimatstadt kann man das wunderbar erleben, wenn man sich den sogenannten Stadtbus2 ansieht, der auch wirklich nur in der Innenstadt seine Kreise zieht und an guten Tagen zur H lfte mit Leuten gef llt ist.Es beim c3ƒe2€“PNV allen Recht zu machen ist eigentlich nur m glich, wenn man hohe Kosten in Kauf nimmt. Nun hat aber auch die Kommunalpolitik einen geiwssen Hang dazu, es m glichst vielen Leuten recht machen zu wollen, was gerade in diesem Bereich oft zu finanziell ineffizienten Systemen f hrt, so wie mein Stadtbus eben.Darum w nsche ich mir manchmal etwas mehr Eigeninitiative und etwas weniger Der Bus ist Mist -Einstellung. Welcher Bus ist schon so individuell und Effizient wie eine gut eingespielte Fahrgemeinschaft?
Kimmy
am 20. Oktober 2012
Ahoi, ich bin mal so frech und poste mal was in deinen Blog. Sieht super aus! Ich bhsgeaeftice mich auch seit kurzem mit WordPress verstehe aber noch nicht alle Funktionen. Deine Seite ist mir da immer eine gute Inspiration. Danke!
Cewe
am 20. Oktober 2012
Holger Rf6sler sagt:Ich hasse Lebensadle4ufe. Warum muss ich einem Arbeitadgeadber veradraadten wer ich bin?Ich kann es veradsteadhen das sie das wisadsen woladlen. Aber trotzaddem. Man ffchlt sich hilfadlos und ausgeliefert.
Demir
am 20. Oktober 2012
sagt:Immer dieadser Unteradscheiaddungsadzwang, der in uns angeadlegt ist und uns aufadforaddert einen Unteradschied zu machen, auch wenn dieadser keiadner ist.Juli Zeh finaddet daffcr in Spieladtrieb auch gute Worte: „Diese ganze, aufadgeadble4hte Te4uadschung, dieadser madfadlose Wahradnehadmugsadspieladplatz ist in einem einadziadgen Punkt entadhaladten. Wir seblst entadschachadteln ihn wie die Kulisadsen eines Kinadderadbuchs, und der Motor dieadser giganadtiadschen Schf6padfung ist Unteradscheiaddungsadzwang, der uns zu allem das Gegenadteil suchen le4sst.„GEIL,a0oder?
Edy
am 20. Oktober 2012
Danke, geht schon ganz gut. Meine Zunge sagt mir, dass die Wunde schon erstaunlich gut vehrielt sei.Ach, du warst auch dort? Ja, ich habe wie ich das ab und zu tue einen Morgenkaffee getrunken und dazu meine Korrespondenz erledigt. Und dann habe ich heute dort noch eine Festschrift ffcr die lektoriert. Ich muss so tief in die Vereinsgeschichten versunken gewesen sein, dass ich mich gar nicht nach bekannten Gesichtern umgesehen habe
Doraluz
am 20. Oktober 2012
Sehr geehrte Damen und Herren.Leider wurde die Studie zur Behandlung von Ataxie nicht foegetsrtzt. Das Medikament soll soll nach angaben vom Professor an der Uni Bonn nichts bringen. Ich habe ihn angeschrieben und leider eine negative Antwort erhalten. Es gibt also KEIN Medikament gegen Ataxie. Aber gegen jeden Schnupfen und Kopfschmerzen wird was gefunden. Mir kommt es so vor, als wfcrde es ffcr die Pharmaindustrie sich es nicht lohnen..Ich habe grosse zweifel, dass was gefunden wird.Ich bin sehr entte4uscht !!!!!!Mit freundlichen GrfcssenVolker Kolb
Anita
am 20. Oktober 2012
Man kann nur hoffen, dass sich die Zahl der Neu-Infektionen und die damit bednigte Weiterverbreitung durch Aufkle4rung weiter reduziert. Ffcr uns als Myasthenie-Patienten ist ja jede kleine Infektion folgenreich. Wie sieht es denn mit den antiviralen Medikamenten aus. Dfcrfen MGler diese denn bekommen?
Enzo
am 20. Oktober 2012
sagt:Der Entadwurf eines Kaladkfcls e4hnelt dem Entadwurf eines Brettadspiels. Wie deradjeadnige, der ein Brettadspiel entadwirft, nicht annehadmen muss, dass die Spieladfiadguadren etwas Reaadlem entadspreadchen wfcradden, muss dieadjeadnige, die ein Kaladkfcl entadwirft, nicht annehadmen, dass die Ausaddrfcadcke des Kaladkfcls etwas Reaadlem entadspreadchen wfcradden. Mit andeadren Woradten, besadtenadfalls Spieladfiadguadren bzw. Ausaddrfcadcke mfcsadsen als gegeadben angeadnomadmen weradden, nicht aber Zahadlen, Menadgen oder dergleichen.Eine Annahme im Kaladkfcl ist im dcbriadgen immer ein foradmaadler Ausaddruck des Kaladkfcls, nicht mehr und nicht weniadger. Sie ist nicht zu veradwechadseln mit den Annahadmen, die man im Alladtag macht. Letzadtere kf6nadnen und soladlen auch nicht im Kaladkfcl gerchetadferadtigt werden.
Sendal
am 20. Oktober 2012
sagt:Die Frage: “Was machst Du da einegtlich?” l sst sich also leichter damit beantworten, wenn man sagt: “Ich mache das, was mir Spa macht und nutze ziemlich viele Kommunikationskan le um das alles zu sagen”du musst, aber bei dieser darstellung noch erg nzen, dass du mit dem was dir spa macht, auch noch geld verdienst. und anscheind gar nicht schlecht, da du dir ja davon eine wohnung leisten kannst.aber wir wollen hier jetzt nicht ber die finanzen des herrn dahlmann spekulieren
Auth
am 20. Oktober 2012
Hallo zusammen,gestern ktnnoe ich an der Tagung in Augsburg teilnehmen und war begeistert von dem Gehf6rten.Die ReferentInnen ktnnoen ihre Sachverhalte gut erkle4ren.Ich bin gespannt auf die ne4chste Veranstaltung.Vielen DankPaul Reisbacher
Kung
am 20. Oktober 2012
Hey Emma,bist ja voll zum knuddeln freu mich scho auf dein ne4chstes Abendteuer liebe Grfcdfe an dein Frauchen und Herrchen Grfcdfle Angiii
Patricio
am 20. Oktober 2012
Wie oft seid ihr sonst am Niederrhein? Ist das so viel mehr an Kilometern? Und DU musst ja auch nicht jedes Wochenende fahren, jetzt bis Du ja auch nicht jedes WE in der Halle, oder? OK, alkteul vielleicht doch, aber aus anderen Grfcnden.
Serg
am 20. Oktober 2012
Hallo Thomas, beeindruckende Entwicklung.Aber hast du, laut Diagramm, tatse4chlich einen Kfa von 3% geahbt?Und nun zu meiner eigentlichen Frage. Ich trainiere nun 3 Jahre, die ersten 1-2 z.T. recht unsinnig. Nun seit ca einem halben Jahr nach einem Hit Gk Plan alle 3-4 Tage nur aus Grundfcbungen bestehend auf auf Kraftaufbau fokusiert mit RPT Wiederholungen. Ich komme Kraftme4dfig gut voran (Kreuzheben 150 Kg, Kurzhantel Bankdrfccken 40 Kg etc.) und habe seit Mai gute 4 Kg zugenommen (selbstverste4ndlich auch etwas Fett). Wfcrdest du mir raten so weiter zu machen so lange es funktioniert und he4lst du es ffcr sinnvoll Massephasen zu durchlaufen bei welchen der Kfa stark ansteigt, oder eher den sauberer Aufbau fettfreier Masse weg?[]
Charity
am 20. Oktober 2012
sagt:Dat wird jetzt sicher le4nger, Frau Stadtmf6we. Aber wir ham ja Zeit, nech?Bei der Grodfen hatte ich wikrlich keine Angst. Niemals. Erst, als ich wusste es wird ernst mit der Geburt. Da ging mir der Stift. Allerdings hatten wir damals kein Internet und ich hatte keine Freunde, die schon Kinder hatten. Vielleicht we4re es anders gewesen, wenn ich zu diversen Informationen Zugang gehabt he4tte *lach* Bei dem Worten Dammschnitt , Muttermund und Wochenfluss wurde ich ziemlich c4e4hh Sagen wir mal ich fand es peinlich. Ich hab mal gesagt, meine Gebe4rmutter und alles drumrum geht keinen was an. Tja, so schnell kann man seine Meinung e4ndern und jedem auf die Nase binden, wie scheidfe es wehtut, wenn die Hebamme we4hrend der Geburt in einem rumfummelt und Reden wir nicht weiter drfcber.Die Dehnung des Muttermundes ist denk ich auch nicht mit deiner Erfahrung zu Vergleichen. Bei einer Geburt verle4uft es sanfter , natfcrlicher. Es ist halt so. Wir Frauen sind ffcr sowas gemacht.Ich halte nichts von Verschf6nigungen, liebe Stadtmf6we. Geburten sind die Hf6lle. Man mf6chte schreien, sterben, weglaufen, kotzen, fluchen und den Mann verprfcgeln, ohne den Frau nicht in dieser Lage we4re.Aber nachdem ich den Mist drei Mal fcberlebt habe muss ich sagen: Vertrauen ist das Wichtigste. Vertrauen in den eigenen Kf6rper. Der weidf, was er tut. Wenn ich jetzt versuche zu erkle4ren woran man merkt, dass man unter der Geburt etwas tun muss, dann we4re das verschwendete Zeit. Der Kf6rper weidf es und er wird es dir zeigen! Er wird dir zeigen, was dir gut tut; er wird dir sagen, was er mf6chte und was nicht; er wird dir zeigen, wann er nicht mehr kann und trotzdem ungeheure und wikrlich wahnsinnige Kre4fte mobilisieren.Niemand kann erkle4ren, wie sich Wehen anffchlen. Audfer so allgemein eben: Sie kommen langsam wie eine Welle Blabla. Jeder empfindet sie anders. Jeder erlebt sie anders. Ich he4tte nach allen Geburten nie gedacht, dass ich sowas aushalte.Dein Kf6rper kann das und DU kannst das. Du weit woffcr du das tust. Du weidft, es wird vorbei sein und dir das wunderbarste Geschenk der ganzen verdammten Welt machen. (Nicht so wie Zahnschmerzen. Die sind blf6d und bringen nfcscht!)Und ansonten: Willkommen in der wunderbaren Welt der Schmerzmittel *kicher*(Tschakka!!!)(Ohwei, ich klinge wie ein Motivationstrainer *rofl*)
Ksenia
am 20. Oktober 2012
Danke, jetzt fc3ƒc2bchle ich mich nicht ganz allein mit meneir Erkc3ƒc2a4ltung scheinen ja wirklich viele Leute momentan zu haben.Mich hat es auch erwischt, aber jetzt geht es schon etwas besser. Da Du schon fc3ƒc2bcr Deine Medikamente geworben hast, werde ich Dir jetzt auch sagen was ich alles genommen bzw. gemacht habe. Ich habe 5 Tage lang 3 20 Tropfen Bromhexin eingenommen. 3 Mal tc3ƒc2a4glich entweder mit Kamille oder Eukalyptosc3ƒc2b6l inhaliert und mind. 3 Liter Husten-Bronchial-Tee mir hinter die Binde gekippt.Diesmal ist diese Erkc3ƒc2a4ltungen aber hartnc3ƒc2a4ckig, wenn alles gut geht dann kann ich am Mittwoch wieder arbeiten gehen. Habe noch etwas Husten und Schnupfen. Halsschmerzen und Co. sind schon weg.Ach ja, gute Besserung!
Isaac
am 20. Oktober 2012
sagt:Ad c): Ein Theoadrem ist ein Ausaddruck, der sich im Kaladkfcl ableiadten le4sst, ohne von Annahadmen abhe4nadgig zu sein. Das teradtium non datur kann z. B. in einem Kaladkfcl der klasadsiadschen Ausadsaadgenadloadgik wie folgt als Theoadrem abgeadleiadtet werden:1 (1) p AE2 (2) –p AE2 (3) p v –p aus (2) mit vE1, 2 (4) -(p v –p) & (p v –p) aus (1) und (3) mit &E1 (5) –p aus (2) und (4) mit RAA1 (6) p v –p aus (5) mit vE1 (7) -(p v –p) & (p v –p) aus (1) und (6) mit &E (8) –(p v –p) aus (1) und (7) mit RAA (9) p v –p aus (8) mita0DNAn die Ableiadtung von -(p & –p) als Theoadrem kann ich mich gdraee nicht erinnern.
Richard
am 21. Oktober 2012
Hallo,vielen Dank ffcr die Infos. Finde ich echt super dass du uns hier an deiner Erfahrung taibhelen le4sst.Jetz zu meinen Fragen:-Kann ich Kniebeugen mit Beinpressen ersetzen?-Kann ich Kreuzheben mit Hyperextensions ersetzen?Ich bin sehr grodf und habe ffcr diese dcbungen schlechte Hebelverhe4ltnisse.Ich habe diese dcbungen ausprobiert und hatte danach starke Schmerzen ( kein Muskelkater), obwohl ich auf die korrekte Technik geachtet habe,daher habe ich beschlossen in zukunft auf diese dcbungen zu verzichten.Kann ich auch ohne die 2 dcbungen effizient Muskelmasse aufbauen??Es wfcrde mich sehr freuen wenn du meine Fragen beantworten kf6nntest.Mit freundlichen Grfcdfen[] Antwort vom April 26th, 2010 22:46:Hi,ich wfcrde dir empfehlen bei Schmerzen eine Arzt aufzusuchen. Ich denke mir, dass die Schmerzen durch die ungewohnte Belastung gekommen sind und kann mir nicht vorstellen, dass es an einer der dcbungen liegt.Sollte es doch der Fall sein, musst du dich wirklich von einem Orthope4den untersuchen lassen, weil du Fehlstellungen haben kf6nntest.Vor allem die Wirbelse4ule ist hier der Schmerzfaktor Nr. 1. Wenn sie schief steht, kann es Probleme geben.Kniebeugen kannst du durch Beinpressen ersetzen. Die dcbungen sind gleichwertig, wobei Kniebeugen ffcr mich immernoch die Nr. 1 ist.Kreuzheben ist nicht direkt durch Hyperextensions ersetzbar. Daffcr ist Kreuzheben zu komplex.Wenn du bei beiden dcbungen Schmerzen hast, ist entweder die Technik falsch oder du hast ein Problem mit einer Verletzung.Lasse dich bitte von einem Arzt untersuchen und die korrekte Ausffchrung von einem Trainier fcberwachen! Meist sieht man selbst nicht wie kacke man seine dcbung in Wirklichkeit macht Kniebeugen und Kreuzheben sind absolut notwendige dcbungen ffcr den Muskelaufbau. Daher solltest du nicht zu frfch aufgeben und sie streichen!!!Ich kann genau an der Muskelstruktur sehen, wer Kniebeugen und Kreuzheben macht. Diese Kf6rper sehen einfach anders aus massiver und symmetrischer GrudfThomas[]
Aneta
am 21. Oktober 2012
Guten TagIch bin seid Jahren an Myasthenie-Gravis erkrankt. Mir bomemkt we4rme sehr gut ,keine Hitze.Bei hitze habe ich das geffchl zu Platzen.Am besten bomemkt mir das Wetter auf den Canaren da ist das Wetter ohne grodfe schwankungen.Die We4rme benf6tige ich da ich auch an vielen Arthrosen und Wirbelse4ulenvere4nderungen leide.Seid 25 Jahren machen wir dort unsern Urlaub,haben viele bekannte dort. Ich fand es immer so tolldas dort alle paar Meter eine Bank oder Mauer ist wo man sich hinsetzen konnte,ich war immer schnell erschf6pft,aber durch 5 Minuten sitzen auch wieder schnell regennieriert.Heute weidf ich das es an Myasthenie-Gravis lag!Ich bin von den c4rzten immer ffcr Pyschisch krank eingestuft worden.Also kann man dem patienten ja Tavor 2,0 verschreiben.Man hat mich mit diesen Mitteln so kaputt gemacht,heute vertrau ich nur noch meiner Neurologin.Selbst in der Uni Mfcnster sagte man mir zu beginn schonMyathenie habe ich nicht dadurch wurden 3 weitere Jahre ohne Medikamente mit der Behandlung gewartet.Erst als ich fast nicht mehr aus den Augen schauen konnte und ich den Augenarzt fragte welche Zahlenich vorlesen solte die obere oder untere Zahl.Er schaute mich komischan und wieder holte die Frage mehrfach,ich kam mir ganz schf6n blf6d vorEr sagte sofort da stimmt was nicht und schickte mich wieder zur Neurologin.Sie sagte sofort ich habe doch gesagt das Sie an Myasthenie Gravis erkrankt sind.Ich bekam Mestinon und siehe ich konnte schon nach3 Wochen meine Augen wieder f6ffnen.3 schwere stfcrze hatte ich einmal davonden Mittelfudf 2 mal gebrochen. Hause4rzte untersuchen garnicht mehrHe4tte ich meine Neurologin nicht wfcrde ich verzweifeln.Ich habe mehr Angst mit Arzt zu Sterben als ohne. Ps bei Ke4lte bekomme ich Wahnsinnige Schmerzen! Aus diesem Grund machen wir seid25 Jahren im Winter Urlaub.Im Sommer sind wir in Bad Mein- Garten.MFG Klara
Mary
am 21. Oktober 2012
Weil die User das aus Spadf machen. Das ist ein e4hnliches Prinzip wie Wikipedia. Gut, Wikipedia verniedt kein Geld mit dem von Usern erstellten Content, in dieser Hinsicht ist GG vielleicht tatse4chlich leicht fragwfcrdig. Aber hey, die meisten die News ffcr GG machen, machen das, weil sie gerne schreiben, und natfcrlich fcber ihr Lieblingshobby. Da kf6nnte man vielleicht auch einen Blog schreiben gut, aber auf GG kannst du dir sicher sein: Was du schreibst wird gelesen. Wenn mein Blog soviele Leser he4tte wie eine normale News auf GG, dann we4re ich echt glfccklich
Jasveer
am 21. Oktober 2012
Tina sagt:Heilt nicht von selber ab, das ist nicht gut Ich bin ledier aufgrund eines Autounfalls diesen Monat total pleite und mein Timo hat scheinbar eine Ohrenentzfcndung Also Geld ffcr Tierarzt leihen, uff Immer alles auf einmal Helfen eigentlich Anti-Wurmmittel wie Profender auch gegen Milben?Ich weidf nicht, wo er sich die Entzfcndung eingefangen hat diesmal, aber vor einiger Zeit hatte er schon mal eine eben wegen Milben und ich vermute fast, es ist diesmal wieder so Wo fe4ngt sich der Hund Milben fcberhaupt ein?
Ewelina
am 21. Oktober 2012
Noch ein kleiner Nachsatz. Es ist nat rlich etwas unfiar, nur auf den Tageszeitungen herumzuhacken. Das gleiche gilt nat rlich auch f r Blogger, . Immer nur dieselben Themen im Mainstream herunterzuhampeln, um vielleicht erster zu sein, erm det, laugt aus und macht schlie lich keinen Spa mehr. Das SEM-Doping ist eigentlich schon ein deutliches Symptom des Niedergangs. Ganz wie bei der Tour de France.
Sudheer
am 21. Oktober 2012
He4tten Interesse am Test des IR-Saunariums, da wir ein Video darfcber bei YT gesehne haben. Wfcrden auch userne Erfahrungen mitteilen. Vorher aber bitte noch ein Infogespre4ch.Freundliche GrfcdfeI.Teichmann
Jesus
am 21. Oktober 2012
Eine schf6ne Zusammenfassung zum Heidelberger Appell . Ich hatte mich vorher nur ganz am Rande, spicrh: Kfcchenradio ;), mit dem Thema besche4ftigt und, da Peter Glaser (im KR-Interview), leider sehr undeutlich war, was denn jetzt alles gut und was schlecht an diesem Appell we4re, eigentlich nichts verstanden. Hier aber endlich mal etwas Klarheit, danke daffcr. Man kann ja nicht immer DLF hf6ren umso schf6ner, dass du es hier nochmal verf6ffentlichst.
Mayumi
am 21. Oktober 2012
Heutige Bands orientieren sich gerne an den hmoranischen Kl ngen aus den goldenen Epochen des Pop. Ein paar Beispiele.Heutige Bands orientieren sich gerne an den hmoranischen Kl ngen aus den goldenen Epochen des Pop. Ein paar Beispiele.
Arul
am 21. Oktober 2012
Hallo,eine sehr schf6ne Seite, die sie hier haben.Ich interessiere mich ffcr das biol. Dekodieren. Wann biteen Sie hierzu den ne4chsten Vortrag/bzw. Vortragsabend an??MfGKai
Truciola
am 21. Oktober 2012
RG102: Hallo, eines der Offenheit wegen vorweg: Ich bin als freeir Mitarbeiter ffcr BASE/E-Plus im Internet unterwegs, um Infos zum Thema Datennetz zu liefern.Ich mf6chte eine kleine Berichtigung anbringen: E-Plus will nicht bis 2014 das beste Datennetz in Deutschland haben, sondern schon bis Ende 2012.Dass sie da auf dem richtigen Weg sind, bescheinigt der letzte Woche verf6ffentlichte allje4hrliche Netzbetreiber-Test von Connect. Klar, hier landet E-Plus auf dem 4. und damit letzten Platz – ABER … und dieses „aber“ muss man wirklich grodf schreiben – bekommt E-Plus beste4tigt, dass sie mit ihrer Strategie richtig zu liegen scheinen. Ein Fakt aus dem Test: „E-Plus etwa zieht bei der Gespre4chsstabilite4t zumindest auf Autobahnen und Landstradfen mit Vodafone und T-Mobile gleich.“ (Zitat aus dem Testbericht). Beim Telefonieren zeigt das E-Plus-Netz laut Connect sehr gute Ergebnisse und ist klar auf dem Niveau der Mitbewerber.Der seit Monaten von E-Plus massiv betrieben Ausbau des Highspeed-Datennetzes (bis 7,2 MBit/s) macht sich schon bemerkbar. Gegenfcber 2009 konnten z. B. die durchschnittlichen Datenraten um ca. 70 % gesteigert werden. Beim wichtigen Faktor ffcr ein gutes Kundenerlebnis, den Erfolgsraten ffcr den Aufruf von Internet-Seiten sowie den E-Mail- und Datei-Download, liegt die E-Plus Gruppe beim Connect-Test mit 98,3 bzw. 96,7 Prozent gleichauf bzw. sehr nahe beim Wettbewerb.Parellel zum Ausbau des bestehenden Netzes, richtet seit einer Weile E-Plus te4glich neue HSPA+-Stationen ein (bis 21,6 MBit/s), die bei Bedarf per Software auch auf LTE umgeschaltet werden kf6nnen. Connect meint, dass die E-Plus-Strategie Aussicht auf Erfolg hat: „Sollten die Grfcnen in den ne4chsten Jahren kontinuierlich fcber 500 Millionen Euro pro Jahr ins Netz investieren und sollten Thorsten Dirks und seine Mannschaft bei den Verhandlungen mit den Infrastrukturherstellern Geschick zeigen, so kf6nnte sich das Bild e4hnlich wandeln wie es sich in den letzten beiden Jahren bei O2 gewandelt hat.“ (auch aus dem Testbericht). Genau das hat E-Plus vor, wenn sie sagen, bis Ende 2012 das ffchrende Netz in Deutschland werden zu wollen. RainerBASE-Netzbotschafter
Samuel
am 21. Oktober 2012
:Habe ich auch fcberlegt, es gibt sogar eine Variante, die ohne Zahleneingabe auskommt (das Kontaktformular wird dabei per JavaScript moiifdziert, ohne JavaScript, d.h. auch ffcr Bots, funktioniert es dann nicht mehr).Allerdings wfcrde ich gern auf Zahlen-Raterei 😉 verzichten und diese Site auch ohne JavaScript zuge4nglich machen Und das Signal-Noise -Verhe4ltnis bei Kommentaren auf e4ltere Beitre4ge war schon sehr eindeutig
Surya
am 21. Oktober 2012
Hallo Philipp, in Kfcrze werden wir Alias E-Mails als Feature fictsehalren, sodass Sie schneller und bequemer mit Ihren Kunden kommunizieren kf6nnen. Wenn die Funktionalite4t von unserer Seite getestet ist, werden wir hier im Blog darfcber berichten. Vorher wfcrden wir Sie als He4ndler sonst mit Terminen vertrf6sten, was ffcr beide Seiten unschf6n we4re.
Blan
am 21. Oktober 2012
alex collier kenne ich nur vom pjocert camelot, was ffcr mich ein desinformations-alien-projekt der nwo ist 2 illuminati symbole sieht man bei den vortre4gen, einmal das all-seeing eye und dann noch die pyramide irgend ein typ vom camelot pjocert wurde auch glasklar als cia-desinformant entlarvt ich hab mit pjocert camelot und dem disclosure pjocert abgeschlossen nicht vertrauenswfcrdig und voller desinformation, meiner meinung.desweiteren denke ich das es bis jetzt noch keine nwo gibt, nur den versuch dazu. es gibt meiner meinung nach 3 global player, rothschild/rockefellers usa/uk/israel und ihre ganzen vasallen zu denen ich fast alle eu-le4nder ze4hlen wfcrde, dann gibt es noch china und ihre verbfcndeten/vasallen und russland und ihre verbfcndeten/vasallen iran wird meines erachtens auch immer ste4rker, kooperiert mit russland und china Leuret Moren vertraue ich nicht wirklich stichwort: verbreitung von hoffnungslosigkeit, angst und panikmache
Abegail
am 21. Oktober 2012
Hi Frau Gscheit! Ist es nicht besser statt zu deroestrinmen einfach nur mehr das zu kaufen was man braucht? Oder ist unsere Gesellschaft schon so den Konsum gewohnt und kann ohne diesem nicht mehr? Gestern hatte ich ein Gespre4ch mit einer Frau und die sagte mir das sie sich sachen kauft weil sie glaubt damit glfccklich zu sein und stellt aber jedesmal fest, dass sie nur kurz glfccklich ist und keinen ausweg weiss? Gibt es einen Ausweg? Gibt es ein Rezept ffcr dauerhaftes Glfcck oder ist dies eine Illusion? Manchmal frage ich mich auf wozu ist das alles gut was in unserer Welt existiert? Hat dies alles einen Sinn?Frau Gscheit ihr Name steht ffcr Qualite4t und ich erhoffe mir etwas Licht von Ihnen in dieser Fragerunde!mfg Jfcrgen Plattner
KalianiTcheou
am 21. Oktober 2012
waaaaaaaaaas? boooooooooah in einem jahr hast du 30 afbuegaut mit fett usw? wie viel eiweidf hast du eig immer eingenommen das du soviel zunimmst?! ICH FIND DAS RICHTIG GEEEEEEEEEEEEIL HAHAA xD so schnell muskelaufzubauen kann nur spadf machen.. OHNE IWLCHE ANABOLIKA SSACHEN??!!! sorry falls ich dir was vorwerfe[] Antwort vom November 22nd, 2010 20:19:Hey Karsten,in diesem Jahr ging es wirklich sehr gut ab, wobei ich ehrlich sagen muss, dass ich mich fett gefressen habe und mehr Masse als Klasse aufbaute.GrudfThomas[]
Cody
am 21. Oktober 2012
sagt:Klar nervt das. Vor allem machtb4s ja keine wirklichen Fortschritte. Aber inndrewagn MUSS es gut werden. Wennb4s nicht gut ist, ist es nicht vorbei. Oder so.Nee, ich habb4 nur eine Woche. Wir sind schon eifrig am Ple4neschmieden, was wir so alles machen. Viel daheim sein werde ich also nicht
heike
am 16. April 2020
hi,
kann man durch chronische Bronchitis auch Orientierungslosigkeit bekommen?
Liebe Grüße
Heike